El colangiocarcinoma representa el 3% de los tumores gastrointestinales y es la segunda neoplasia hepática más frecuente después del carcinoma hepatocelular. El principal objetivo es evaluar la mediana del periodo libre de enfermedad y sobrevida en los pacientes con este diagnóstico al comparar aquellos que tuvieron una resección R0 frente a los que tuvieron márgenes R1.
Material y métodosAnálisis retrospectivo de 36 pacientes sometidos a algún tipo de resección quirúrgica por diagnóstico de colangiocarcinoma en un centro especializado en cirugía hepatopancreatobiliar entre los años 2000-2017. Se incluyeron variables poblacionales, variables prequirúrgicas y variables oncológicas. El software empleado fue IBM Statistical Package for the Social Sciences versión 16.0 para Apple (IBM SPSS Inc., Chicago, IL, EE. UU.).
ResultadosA 31 pacientes se les realizó una hepatectomía, procedimiento de Whipple o derivación biliodigestiva, dependiendo de la localización del tumor. El test de la U de Mann-Whitney fue utilizado para evaluar la significación estadística entre la sobrevida de los pacientes con márgenes positivos y negativos, considerándose un valor de referencia de p<0.05; sin embargo, no se encontró diferencia. La morbilidad global fue de 58.06% (18), mientras que la mortalidad fue del 12.9% (4).
ConclusionesNo existe una diferencia estadísticamente significativa dejando márgenes quirúrgicos microscópicamente positivos (R1) en comparación con márgenes negativos (R0) en la incidencia de recurrencia de la enfermedad ni en la sobrevida general. Tampoco se encontró correlación entre los niveles prequirúrgicos de CA 19.9 y el pronóstico de la enfermedad.
Cholangiocarcinoma accounts for 3% of gastrointestinal tumors and is the second most frequent hepatic neoplasia after hepatocellular carcinoma. The primary aim was to evaluate the median disease-free period and survival in patients with cholangiocarcinoma diagnosis through the comparison of R0 and R1 resection margins.
Material and methodsA retrospective analysis was conducted on 36 patients that underwent some type of surgical resection due to cholangiocarcinoma diagnosis, within the time frame of 2000-2017, at a center specializing in hepatopancreatobiliary surgery. Population, preoperative, and oncologic variables were included. The IBM Statistical Package for the Social Sciences for Mac, version 16.0, software (IBM SPSS Inc., Chicago, IL, USA) was employed.
ResultsThirty-one patients underwent hepatectomy, the Whipple procedure, or bypass surgery, depending on tumor location. The statistical significance of survival between patients with positive margins and those with negative margins was evaluated through the Mann-Whitney U test, with a P<.05 as the reference value. No statistically significant difference was found. The overall morbidity rate was 58.06% (n=18) and the mortality rate was 12.9% (n=4).
ConclusionsNo statistically significant difference in relation to the incidence of disease recurrence or general survival resulted from the comparison of microscopically positive surgical margins (R1) and negative surgical margins (R0). There was also no correlation between preoperative CA 19-9 levels and disease prognosis.
El colangiocarcinoma es una neoplasia heterogénea que se origina del epitelio de la vía biliar intra o extrahepática; representa el 3% de los tumores gastrointestinales y es la segunda neoplasia maligna primaria del hígado más común después del carcinoma hepatocelular. Suele presentarse en la séptima década de la vida y tener predilección por el género masculino1.
El colangiocarcinoma tiene 2 formas distintas de presentación: intrahepática y extrahepática; esta última, a su vez, se subdivide en distal o proximal (también llamada perihiliar), y su relevancia clínica radica en las diferentes características que expresan y que, por lo tanto, determinan su estadio y resecabilidad2. La enfermedad perihiliar representa el 50% de todos los casos diagnosticados, la distal un 40% y el 10% restante tienen un tumor intrahepático. La mayoría de los colangiocarcinomas aparecen como una mutación de novo; sin embargo, se han descrito las infecciones parasitarias, la colangitis esclerosante primaria, la hepatolitiasis, la cirrosis hepática, las infecciones por los virus de las hepatitis C y B, la obesidad, el tabaco y el alcohol como factores predisponentes3.
Se define como colangiocarcinoma intrahepático aquel que se localiza proximal a los conductos biliares secundarios, haciendo la acotación de que la porción proximal y distal están determinadas por el flujo de la bilis. Las lesiones perihiliares, por su parte, se encuentran entre los conductos secundarios y la inserción del cístico hacia la vía biliar común, mientras que las distales se hallan entre este y el ámpula de Vater4.
El colangiocarcinoma intrahepático, el subtipo menos frecuente, cuenta con una sobrevida a 5 años del 35%5, pues los síntomas suelen iniciarse de manera tardía y, por lo tanto, el diagnóstico se realiza en estadios avanzados.
Los colangiocarcinomas hiliares son conocidos como tumores de Klatskin en honor al patólogo que primeramente los describió en 19656. Su manejo es bastante complejo tanto por su ubicación en el árbol biliar como por lo avanzado de la enfermedad en el momento de su manifestación.
Diversos factores se han asociado a este tipo de colangiocarcinoma, destacando la colangitis esclerosante primaria, la hepatolitiasis y la enfermedad hepática parasitaria. Más del 80% de las obstrucciones biliares proximales son secundarias a este tipo de tumor7.
La resección quirúrgica es la única medida con intento curativo que se puede realizar; sin embargo, solo entre el 10 y el 40% de los pacientes son susceptibles de cirugía en el momento del diagnóstico1. La morbilidad del colangiocarcinoma se ha incrementado en los últimos años; su pronóstico es malo y la sobrevida suele ser inferior a un año8. A pesar de que cada subtipo de colangiocarcinoma tiene una biología y comportamientos distintos, nuestro objetivo es determinar el impacto del tratamiento quirúrgico en la sobrevida global de estos pacientes, tal como se hizo en el trabajo de Primrose et al. (BILCAP study), en donde se incluyeron todos los colangiocarcinomas resecados, sin importar la localización inicial del tumor, y se aleatorizaron en 2 grupos, uno que recibía capecitabina como terapia adyuvante y otro que solo permanecía en vigilancia, con un seguimiento para ambos de 36 meses. El estudio concluye a favor de la introducción del quimioterapéutico9.
El objetivo del presente estudio es conocer el impacto de un margen quirúrgico positivo sobre la sobrevida general y la tasa de incidencia de recurrencia de la enfermedad.
Material y métodosSe solicitaron al archivo clínico los expedientes de los pacientes que contaran con diagnóstico de colangiocarcinoma desde 1987 hasta 2017, encontrando un total de 452 pacientes que coincidían con el criterio de búsqueda; sin embargo, solo 36 de ellos fueron operados; el resto correspondieron a un EC IV.
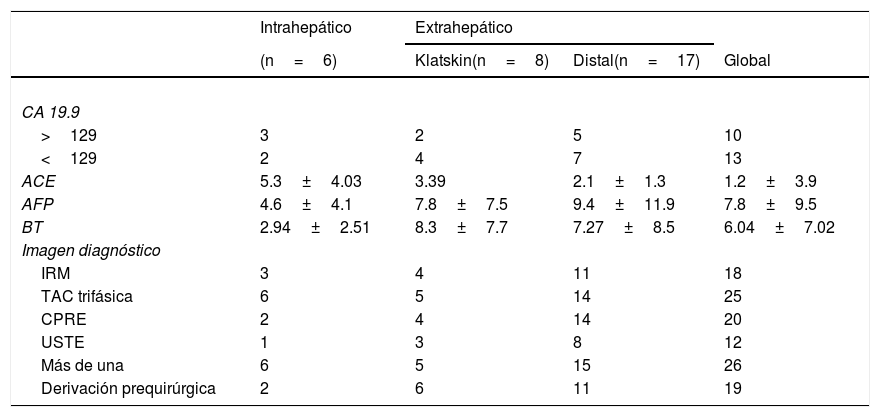
Todos los pacientes contaban con reporte histopatológico prequirúrgico compatible con colangiocarcinoma y todos tenían al menos un estudio de imagen indicativo del diagnóstico, que igual podía tratarse de una tomografía trifásica de hígado como de una colangiorresonacia, un ultrasonido transendoscópico o una colangiopancreatografía retrógrada endoscópica con toma de biopsia. En el análisis se incluyeron variables poblacionales como edad, sexo, índice de masa corporal y comorbilidades (tabla 1); variables prequirúrgicas: localización del tumor, medición de marcadores tumorales, pruebas de funcionamiento hepático y si ameritaron derivación previa al procedimiento o no; variables oncológicas: tipo histológico, grado de diferenciación, número de ganglios positivos, invasión linfovascular, invasión perineural, márgenes quirúrgicos, adyuvancia, recurrencia, periodo libre de enfermedad y sobrevida.
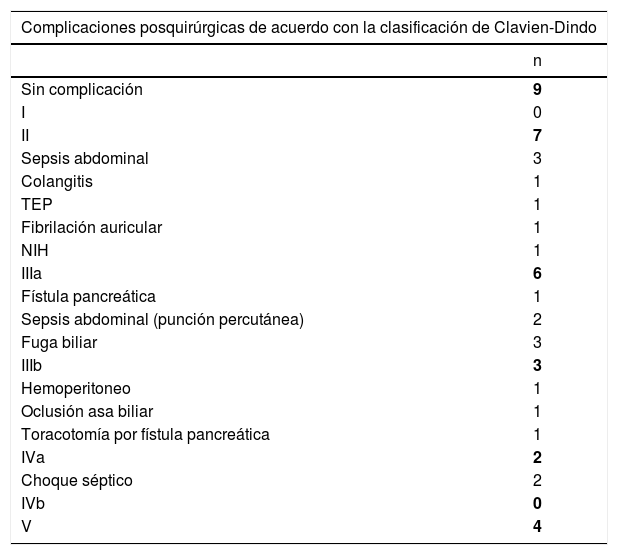
Se realizaron un total de 16 hepatectomías, 10 Whipples y 5 derivaciones biliodigestivas, todas con abordaje abierto y con seguimiento oncológico y quirúrgico. Se consideró como complicación posquirúrgica cualquier evento adverso que ocurriera durante los primeros 30 días posteriores al procedimiento y se clasificaron con base en la escala de Clavien-Dindo10.
Análisis estadísticoTodas las pruebas estadísticas fueron de 2 colas y se consideraron significativas si resultaban con un valor de p<0.05. Para el análisis de las variables continuas, expresadas a través de la mediana y su desviación estándar, se empleó la prueba de Chi cuadrado. El análisis de sobrevida global se realizó usando el método de Kaplan-Meier. El software empleado para el análisis de datos fue el IBM Statistical Package for the Social Sciences versión 16.0 para Mac (IBM SPSS Inc., Chicago, IL, EE. UU.).
Consideraciones éticasEste trabajo fue dado de alta ante el comité de ética intrahospitalario bajo el número de registro SCI-2647-18-18-1, siendo aprobado para su elaboración y difusión. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes. El consentimiento informado no se solicitó para la publicación de este artículo porque no se publican datos personales que permitan identificar al paciente.
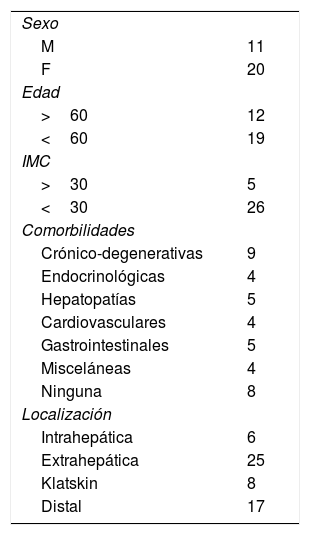
ResultadosSolo se pudo concretar la resección quirúrgica en 31 de los 36 pacientes incluidos. Veinticinco de ellos presentaron un colangiocarcinoma extrahepático, 17 con una localización distal y 8 tipo Klatskin, mientras que solo 6 eran intrahepáticos. Los 5 restantes se excluyeron por irresecabilidad (2 extrahepáticos, 2 tipo Klatskin y uno intrahepático). La mediana de edad de presentación fue de 56.87±13.38, con el 61.2% de la población por encima de los 60 años.
La comorbilidad más frecuente fue de tipo crónico-degenerativa, presente en un 29% (n = 9) de los pacientes; solo el 16% tenía antecedente de alguna hepatopatía y ninguno tuvo historia de hepatolitiasis. Ocho individuos (26%) estaban previamente sanos. Las características poblacionales se detallan en la tabla 1.
El 83.8% (n = 26) de los pacientes contaba con más de una técnica de imagen preoperatoria.
Diez de los sujetos de estudio tuvieron un nivel de CA 19.9 mayor de 129UI/ml y otros 14 por debajo de él. Solo 3 de los pacientes no tuvieron marcador tumoral medido previo a la cirugía. De los que presentaron un marcador tumoral alto, 4 tuvieron recurrencia de la enfermedad, y de los que no alcanzaron la cohorte de 129UI/ml, 5 la desarrollaron con un valor de p=0.94 (tabla 2).
Variables prequirúrgicas
| Intrahepático | Extrahepático | |||
|---|---|---|---|---|
| (n=6) | Klatskin(n=8) | Distal(n=17) | Global | |
| CA 19.9 | ||||
| >129 | 3 | 2 | 5 | 10 |
| <129 | 2 | 4 | 7 | 13 |
| ACE | 5.3±4.03 | 3.39 | 2.1±1.3 | 1.2±3.9 |
| AFP | 4.6±4.1 | 7.8±7.5 | 9.4±11.9 | 7.8±9.5 |
| BT | 2.94±2.51 | 8.3±7.7 | 7.27±8.5 | 6.04±7.02 |
| Imagen diagnóstico | ||||
| IRM | 3 | 4 | 11 | 18 |
| TAC trifásica | 6 | 5 | 14 | 25 |
| CPRE | 2 | 4 | 14 | 20 |
| USTE | 1 | 3 | 8 | 12 |
| Más de una | 6 | 5 | 15 | 26 |
| Derivación prequirúrgica | 2 | 6 | 11 | 19 |
ACE: antígeno carcinoembrionario; AFP: alfa-fetoproteína; BT: bilirrubina total; CPRE: colangiopancreatografía retrógrada endoscópica; IRM: imagen por resonancia magnética; TAC: tomografía axial computarizada; USTE: ultrasonido transendoscópico.
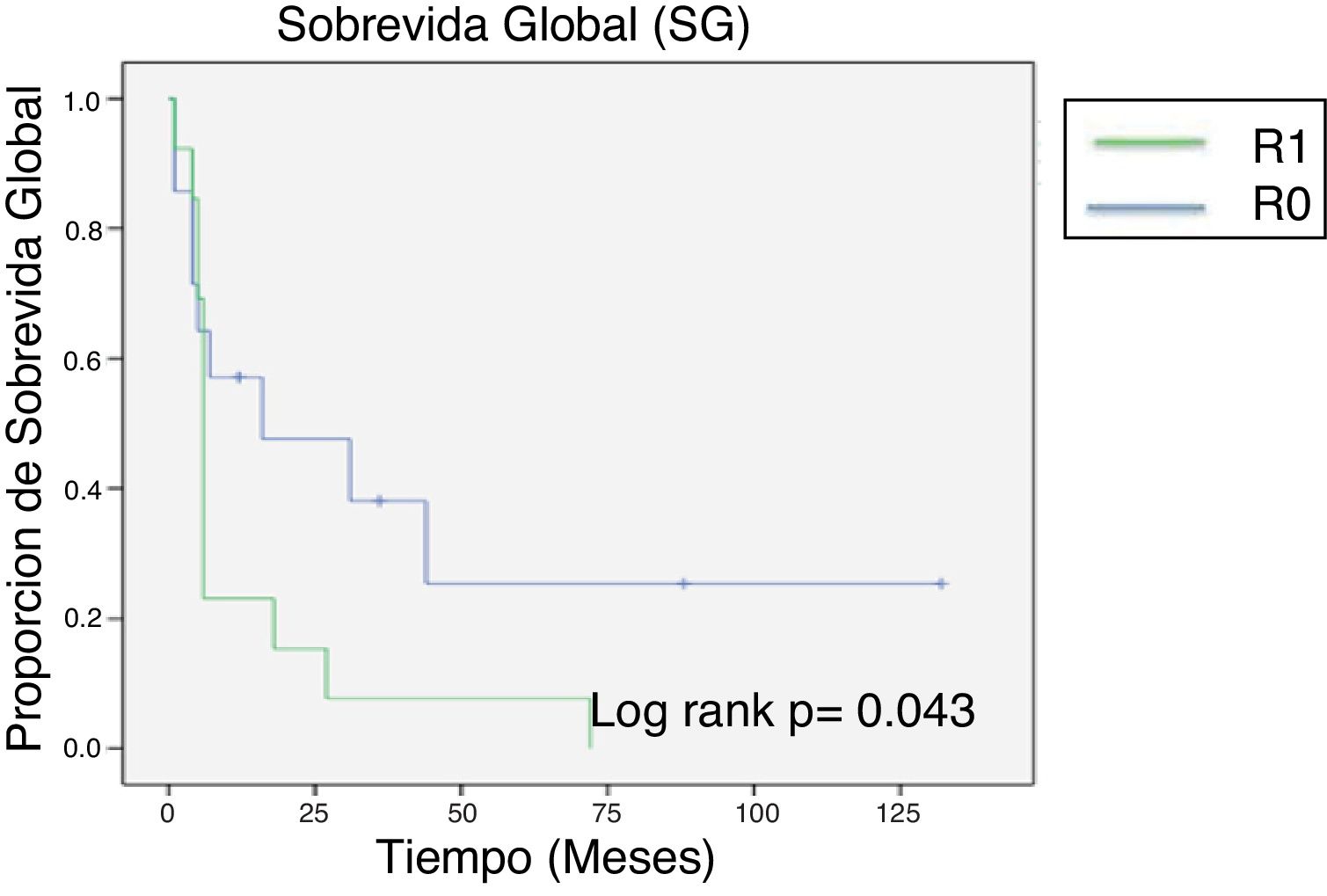
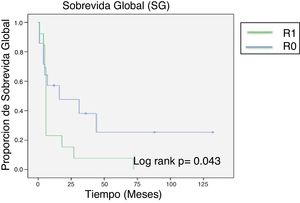
Después de un promedio de seguimiento de 14 meses (con un mínimo de 4 y un máximo de 132 meses), se alcanzó una mediana de sobrevida global de 24 meses. Al final del seguimiento oncológico, solo 6 pacientes se encontraban con vida, todos ellos con una obtención inicial de márgenes negativos (fig. 1).
Se calculó la significación estadística de la sobrevida entre los pacientes que tuvieron un margen quirúrgico positivo y los que tuvieron márgenes negativos a través del test de la U de Mann-Whitney, encontrando un valor de p>0.05 con una U de 40.5; sin embargo, la mediana de sobrevida en el grupo donde se obtuvo una resección R0 fue de 45 meses, notablemente mayor que los 12 meses de sobrevida de los pacientes R1.
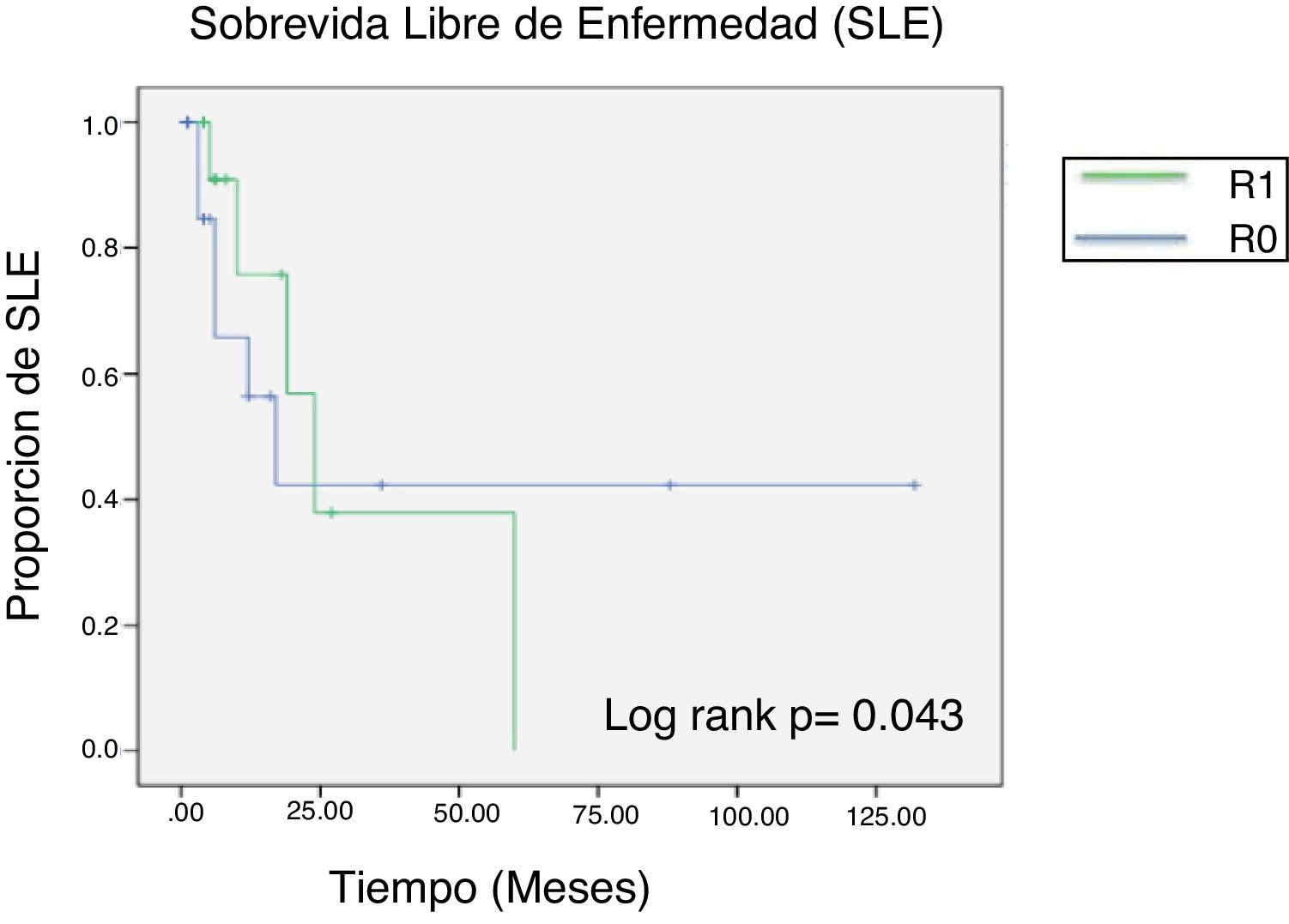
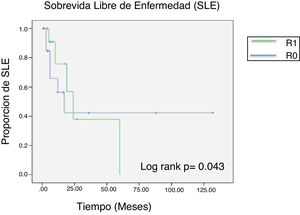
Once pacientes (35.4%) tuvieron recurrencia de la enfermedad, siendo las lesiones intrahepáticas las de mayor prevalencia. El tiempo promedio de recurrencia fue de 12 meses.
El impacto estadístico de los márgenes quirúrgicos se calculó mediante la prueba de Chi cuadrado, obteniendo una p no significativa con un valor de 0.89 (fig. 2).
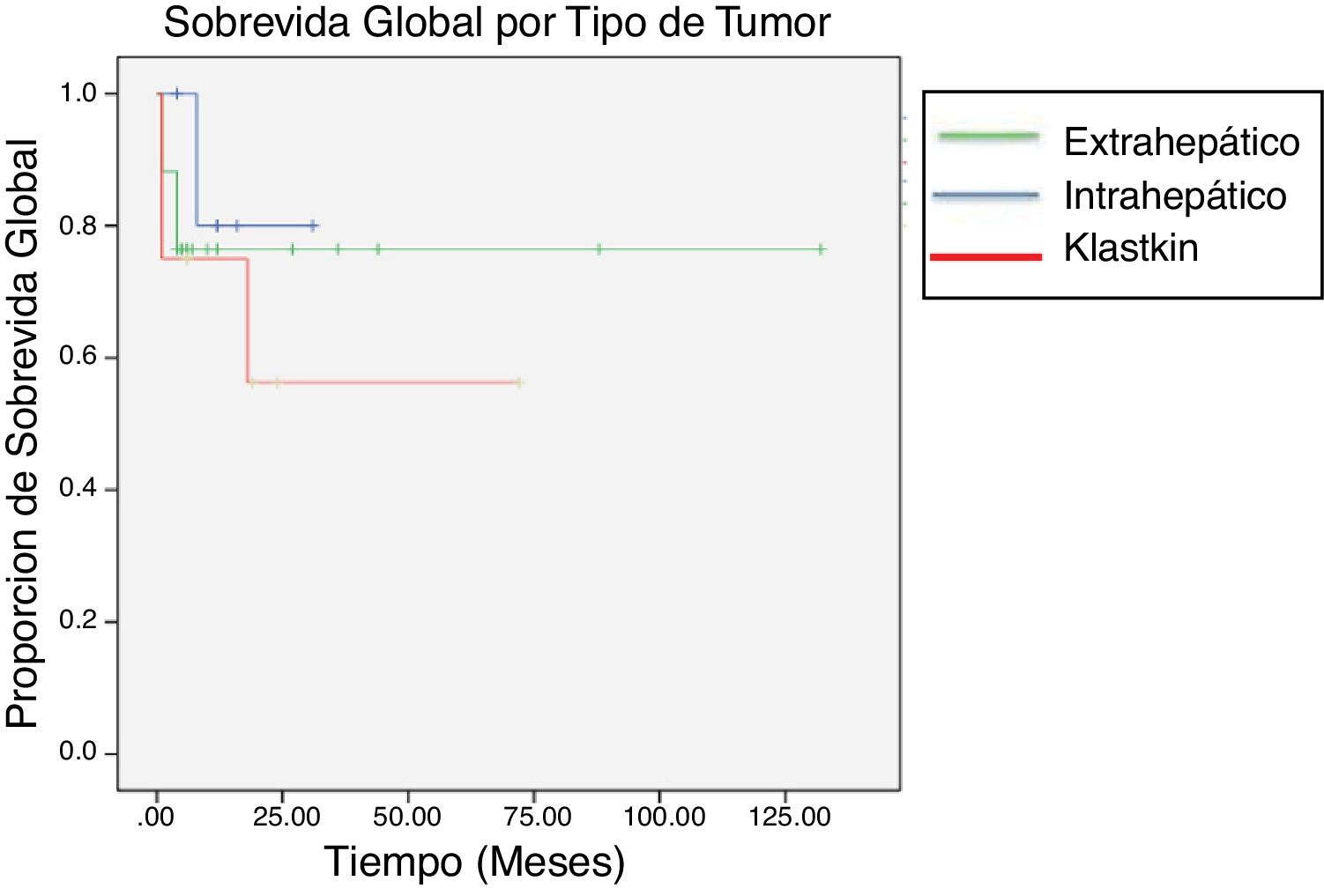
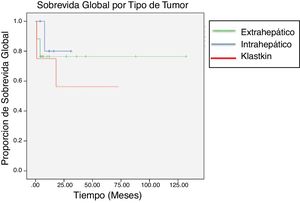
En el subanálisis que se hizo según la localización de la lesión, la sobrevida más larga se encontró en los tumores intrahepáticos, con una mediana de 85 meses, seguida de los Klatskin, con 44 meses, y en último lugar los extrahepáticos, con solo 25 meses. La sobrevida a 5 años fue del 11.76% para los intrahepáticos, del 12.5% para los Klatskin y de 0% para los extrahepáticos (fig. 3).
De igual forma, se buscó una diferencia estadísticamente significativa agregando a la variable del margen quirúrgico si habían recibido adyuvancia o no; sin embargo, tampoco se encontró impacto epidemiológico.
La morbilidad global fue de 58.06% (n = 18), mientras que la mortalidad fue del 12.9% (n = 4). El 45.1% (n = 14) de los pacientes tuvieron una complicación igual o mayor de iii según la clasificación de Clavien-Dindo (tabla 3). La tasa de mortalidad para cada grupo fue del 25% (n = 2) en los Klatskin, del 11% (n = 2) para los extrahepáticos y del 0% para los intrahepáticos. El tipo de procedimiento que se llevó a cabo en los fallecidos fueron hepatectomías derechas, una extendida y otra no, y Whipples para ambos extrahepáticos, siendo las causas últimas de muerte el choque séptico por la colangitis previa a la cirugía en 3 pacientes y un sangrado de tubo digestivo de origen variceal. Todas las muertes ocurrieron dentro de los primeros 30 días posquirúrgicos; el más temprano ocurrió dentro de las primeras 24h y el más tardío a los 20 días; no se registró ninguna otra en los 60 o 90 días posteriores. La complicación más frecuente fue sepsis abdominal (7 pacientes; 22.6%), 2 de ellos requiriendo de una punción percutánea para un adecuado control de foco; la segunda complicación asociada fue la presencia de fugas biliares en 3 pacientes, 2 de ellos ameritaron la colocación de un drenaje percutáneo. La única reintervención documentada fuedebido a un hemoperitoneo secundario a lesión de arteria mesentérica superior con reparación exitosa de la misma (tabla 3).
Morbimortalidad tras la resección del colangiocarcinoma con base en la clasificación de Clavien-Dindo
| Complicaciones posquirúrgicas de acuerdo con la clasificación de Clavien-Dindo | |
|---|---|
| n | |
| Sin complicación | 9 |
| I | 0 |
| II | 7 |
| Sepsis abdominal | 3 |
| Colangitis | 1 |
| TEP | 1 |
| Fibrilación auricular | 1 |
| NIH | 1 |
| IIIa | 6 |
| Fístula pancreática | 1 |
| Sepsis abdominal (punción percutánea) | 2 |
| Fuga biliar | 3 |
| IIIb | 3 |
| Hemoperitoneo | 1 |
| Oclusión asa biliar | 1 |
| Toracotomía por fístula pancreática | 1 |
| IVa | 2 |
| Choque séptico | 2 |
| IVb | 0 |
| V | 4 |
NIH: neumonía intrahospitalaria; TEP: tromboembolismo pulmonar.
No se ha logrado un consenso con respecto a los criterios de resecabilidad de un colangiocarcinoma, pero está bien descrito que la factibilidad de ello depende de múltiples condiciones: el estado general del paciente, sus comorbilidades, el tipo de tumor, el adecuado funcionamiento del remanente hepático, la habilidad del cirujano y el volumen de casos que atiende el centro hospitalario2.
La tomografía computarizada es sumamente útil para predecir hasta en un 90% de los casos el éxito del procedimiento quirúrgico y, por lo tanto, es el estudio más empleado. Existen diversos sistemas para la clasificación y la estadificación del colangiocarcinoma: la clasificación de Bismuth-Corlette, sin duda la más conocida, es útil para definir la extensión longitudinal del tumor, pero no ayuda a predecir su resecabilidad11. El sistema TNM facilita la estadificación prequirúrgica, pero tampoco permite valorar la factibilidad del procedimiento quirúrgico, a diferencia de la clasificación de Jarnagin-Blumgart (Memorial Sloan Kettering Cancer Center [MSKCC]), que al tomar en cuenta factores asociados a la extensión local del tumor, ha demostrado tener una gran precisión en cuanto al pronóstico quirúrgico12.
Se han descrito diversos factores que desfavorecen el pronóstico de los pacientes con colangiocarcinoma hiliar que se someterán a una hepatectomía: la biología del tumor, la presencia de invasión vascular, la metástasis a ganglios linfáticos, un CA 19.9 elevado y los márgenes quirúrgicos positivos, siendo este último el único modificable por el cirujano.
La distancia adecuada de los márgenes de resección no está bien definida; en el metaanálisis de Tang et al. se describe que lo ideal es obtener un margen de por lo menos 10mm5; en otros no se ha visto una asociación clara entre la longitud y la sobrevida. La resección quirúrgica continúa siendo la única opción con intento curativo y la Asociación Francesa de Cirugía de Colangiocarcinoma Intrahepático sostiene que cuanto mayor sea la extensión de la resección, mejor será la sobrevida del paciente, ya que de acuerdo con lo encontrado en su serie, la sobrevida fue de 17.5 meses con márgenes positivos frente a los 25.1 meses con márgenes negativos, identificando la longitud del margen quirúrgico como un factor predictor independiente13.
La incidencia de márgenes quirúrgicos positivos varía entre el 15-68% debido a que los tumores de gran tamaño, la presencia de hepatolitiasis, una T avanzada y el crecimiento periductal infiltrativo comprometen la integridad de las demás estructuras hiliares14.
Lo que se ha logrado analizar en los estudios es que los pacientes con una resección microscópicamente positiva tienen una mejor sobrevida que aquellos en quienes es evidente que se han quedado macroscópicamente con enfermedad. El hígado es el sitio más frecuente para que ello ocurra, pues el principal problema radica en mantener una reserva hepática adecuada; la influencia de los márgenes quirúrgicos en cuanto al pronóstico de la enfermedad sigue siendo controversial, aunque siempre debe perseguirse una resección oncológicamente adecuada (R0). Estudios como el de Tamandl et al. hablan del poco impacto en la sobrevida cuando se obtiene un margen R1, y el trabajo de Hemming et al. concluye que incluso con este mismo margen existía un mayor beneficio en comparación con la enfermedad irresecable12.
En el estudio realizado por Shingu et al. en el 2010, donde se analizaban los márgenes quirúrgicos de la vía biliar proximal tras la resección de un colangiocarcinoma hiliar, encontraron positividad de los mismos en 17 casos, así que la propuesta fue realizar un nuevo procedimiento quirúrgico para ampliar la resección. Solo 12 pacientes se incluyeron en ese segundo análisis, encontrando que los resultados eran peores que para aquellos que habían resultado negativos, e iguales para los que habían resultado R115. Otro ejemplo es el de Lee et al., quienes mostraron que la sobrevida a 5 años después de una resecciones con márgenes microscópicos positivos no era significativamente menor en relación con la de aquellos en que se había logrado R016. La resección quirúrgica debe intentarse incluso si no parece posible lograr la obtención de márgenes negativos17.
Algunos investigadores han planteado que la propia hepatectomía induce a un estado de inmunosupresión, lo que resulta en una disfunción de las células de Kupffer y las células T, por lo que podríamos suponer tiene un impacto en las complicaciones perioperatorias y los resultados oncológicos18.
Los niveles serológicos de CA 19.9 parecen tener un impacto pronóstico en la historia natural del colangiocarcinoma, pues dependiendo de los títulos que encontremos previamente al procedimiento quirúrgico podemos inferir su resecabilidad; sin embargo, los resultados son controversiales19: los pacientes con colangitis esclerosante primaria, una de las condiciones considerada como predisponente de colangiocarcinoma, suelen cursar con niveles elevados, por lo que es necesario ajustar la cohorte, siendo el valor universalmente aceptado de 129UI/ml; además, los pacientes que carecen de antígeno de Lewis (7% de la población general) no tienen concentraciones elevadas de CA 19-9, cuestión que debe ser tomada en cuenta20.
A pesar del empleo de diversas herramientas diagnósticas, el 50% de los pacientes resultan inoperables en el momento de realizar la laparotomía y no existe aún un método lo suficientemente sensible que nos permita saberlo con anticipación.
Los avances en las técnicas quirúrgicas y el manejo perioperatorio del paciente con colangiocarcinoma han resultado en un descenso de la mortalidad, mientras que las tasas de morbilidad continúan siendo altas.
Los resultados no demuestran una diferencia en relación con la recurrencia de la enfermedad ni la sobrevida libre de ella al dejar márgenes quirúrgicos microscópicamente positivos (R1); sin embargo, se observa una tendencia a que esta última sea mayor cuando se ha logrado una resección R0. Dentro de las limitantes más importantes de este estudio podemos enumerar el tamaño de su muestra y su naturaleza retrospectiva, lo que explica su falta de significación estadística y la sobrestimación de la mortalidad. Sin embargo, son pocos los centros en este país donde se atiende este tipo de dolencia y escasas las series descritas en América Latina, por lo que intentamos hacer una representación de la prevalencia de esta enfermedad en nuestro país y su tratamiento. La falta de estandarización de un esquema de seguimiento oncológico hace compleja la vigilancia de estos pacientes.
FinanciaciónNo hubo financiación para la realización de este estudio.
Conflicto de interesesDeclaramos que no existe ningún conflicto de intereses.