La cirugía de cáncer de recto distal (CRD) puede ser llevada a cabo con o sin la preservación de esfínter. El objetivo del presente estudio fue analizar los desenlaces de dos técnicas quirúrgicas en el tratamiento de pacientes con CRD: resección anterior baja (RAB) y resección abdominoperineal (RAP).
MétodosSe evaluó a pacientes con CRD avanzado que se sometieron a tratamiento quirúrgico entre el 2002 y 2012. Comparamos los desenlaces por tipo de cirugía (RAB vs RAP) y analizamos las asociaciones de sobrevida y recurrencia con los siguientes factores: edad, sexo, localización de tumor, ganglios linfáticos afectados y obtenidos, y afectación de la pared rectal. Se excluyó a pacientes con metástasis distantes.
ResultadosSe incluyó a un total de 148 pacientes, de los cuales 78 eran mujeres (52.7%). El promedio de edad de los pacientes fue de 62.1años. Se realizó radioquimioterapia neoadyuvante en el 86.5% de los pacientes. Ochenta y seis pacientes (58.1%) se sometieron a RAP y 62 (41.9%) a RAB. No se observaron diferencias entre los dos grupos respecto a las características clínicas y oncológicas. La enfermedad de 87 pacientes (62%) era pT3-4 y en 41 (27.7%) pacientes existía afectación ganglionar. En el análisis multivariado, solo los tumores con diferenciación pobre (p=0.026) y la RAP (p=0.009) estuvieron correlacionados con una tasa más alta de recurrencia. El tiempo promedio de seguimiento fue de 32meses (16-59.9). La sobrevida de 5años general fue del 58.1%. La tasa de sobrevida de 5años fue peor en pacientes que se sometieron a RAP (46.5%) que en pacientes que se sometieron a RAB (74.2%) (p=0.009).
ConclusionesLos pacientes con CRD localmente avanzado que se sometieron a RAP presentaron una menor tasa de sobrevida y una tasa más alta de recurrencia local que los pacientes que se sometieron a RAB. Además, la etapa T/avanzada, la afectación ganglionar y la diferenciación tumoral pobre estuvieron asociados con mayor recurrencia y tasa más baja de sobrevida, independientemente del procedimiento quirúrgico.
Surgery for distal rectal cancer (DRC) can be performed with or without sphincter preservation. The aim of the present study was to analyze the outcomes of two surgical techniques in the treatment of DRC patients: low anterior resection (LAR) and abdominoperineal resection (APR).
MethodsPatients with advanced DRC that underwent surgical treatment between 2002 and 2012 were evaluated. We compared the outcomes of the type of surgery (APR vs LAR) and analyzed the associations of survival and recurrence with the following factors: age, sex, tumor location, lymph nodes obtained, lymph node involvement, and rectal wall involvement. Patients with distant metastases were excluded.
ResultsA total of 148 patients were included, 78 of whom were females (52.7%). The mean patient age was 61.2years. Neoadjuvant chemoradiation therapy was performed in 86.5% of the patients. APR was performed on 86 (58.1%) patients, and LAR on 62 (41.9%) patients. No differences were observed between the two groups regarding clinical and oncologic characteristics. Eighty-seven (62%) patients had pT3-4 disease, and 41 patients (27.7%) had lymph node involvement. In the multivariate analysis, only poorly differentiated tumors (P=.026) and APR (P=.009) correlated with higher recurrence rates. Mean follow-up time was 32 (16-59.9) months. Overall 5-year survival was 58.1%. The 5-year survival rate was worse in patients that underwent APR (46.5%) than in the patients that underwent LAR (74.2%) (P=.009).
ConclusionsPatients with locally advanced DRC that underwent APR presented with a lower survival rate and a higher local recurrence rate than patients that underwent LAR. In addition, advanced T/stage, lymph node involvement, and poor tumor differentiation were associated with recurrence and a lower survival rate, regardless of the procedure.
El cáncer colorrectal (CCR) es la enfermedad maligna del tracto digestivo más común y su incidencia se ha incrementado en años recientes, en particular en áreas que se consideran de bajo riesgo, como los países en vías de desarrollo1. En 2016, se reportaron aproximadamente 34,280 casos nuevos de CCR, con 16,660 de estos en hombres y 17,620 mujeres2. El cáncer de recto es aproximadamente el 30% de los pacientes con CCR3.
La evidencia presentada en estudios anteriores muestra que hasta el 70% de los pacientes con cáncer de recto no metastásico están en etapa T3 o con afectación ganglionar1. El manejo actual del cáncer de recto en etapa avanzada se ha orientado hacia un abordaje de caso por caso basado en la estadificación preoperatoria, quimiorradioterapia y la subsiguiente estadificación. La radioquimioterapia neoadyuvante (RQTN) he mejorado el control local y los resultados a largo plazo, además de facilitar los procedimientos de preservación de esfínter4-6. Sin embargo, los procedimientos de preservación de esfínter con extirpación mesorrectal total (EMT) son imposibles de realizar en ocasiones, incluso tras RQTN prolongada7. La elección de resección anterior baja (RAB) con anastomosis colorrectal con grapas, anastomosis coloanal ultra baja, o resección abdominoperineal (RAP) depende de la altura del tumor, el grado de invasión local y la habilidad del cirujano. Aunque dichos procedimientos quirúrgicos no son directamente comparables, algunos estudios han demostrado que los pacientes que son tratados con RAP tienen una peor prognosis que los que son tratados con RAB8,9. Sin embargo, en otros estudios no se han descrito diferencias en las tasas de recurrencia local en la comparación de los dos procedimientos7,10. Por otro lado, existen dudas respecto a una mayor tasa de recurrencia local debido a la extirpación incompleta de la enfermedad a nivel microscópico en los márgenes radial y distal en pacientes tratados con RAB.
Hasta la fecha no existe evidencia de que la RAP en sí misma tenga peores desenlaces que la RAB. Por lo tanto, el propósito del presente estudio fue comparar los desenlaces oncológicos de RAB y RAP en el tratamiento de pacientes con cáncer de recto distal en un periodo de 10años. También se analizaron los factores de riesgo de recurrencia y sobrevida general.
MétodosSe obtuvieron datos de pacientes consecutivos con cáncer de recto distal de una base de datos prospectiva. Dichos pacientes se sometieron a tratamiento curativo quirúrgico en el Servicio de Cirugía de Colon y Recto del Hospital das Clinicas da Faculdade de Medicina da Universidade de Sao Paulo entre 2002 y 2012 y los datos fueron analizados retrospectivamente. Dada la naturaleza retrospectiva del presente estudio, no se requirió de la autorización de los pacientes para la obtención de los datos.
Los procedimientos con preservación de esfínter, como la resección baja o ultrabaja con anastomosis colorrectal o coloanal (RAB), fueron comparados con la RAP en pacientes con cáncer de recto distal avanzado localizado dentro de un rango de 5cm del canal anal inferior.
Los siguientes factores fueron estudiados y analizados: sexo, edad, tratamiento neoadyuvante, etapaT, afectación ganglionar, número de ganglios obtenidos en el espécimen, tipo histológico y diferenciación de tumor. Estos factores fueron evaluados en relación a la prognosis, como recurrencia local, sobrevida general y sobrevida libre de enfermedad.
Se excluyó a pacientes con carcinomatosis peritoneal o metástasis distante avanzada (enfermedad en etapaIV), cáncer colorrectal u otros cánceres no colorrectales síncronos, márgenes involucrados, cáncer de recto en el contexto de enfermedad intestinal inflamatoria, poliposis adenomatosa familiar o radioterapia pélvica previa.
Los pacientes con cáncer de recto en etapa avanzada se sometieron a RQTN. Los pacientes fueron evaluados por etapa de enfermedad antes y después del tratamiento neoadyuvante por el mismo equipo de cirujano colorrectal y oncólogo por medio de examen rectal digital, proctoscopia, colonoscopia, RM y TC de pecho y abdomen.
El tratamiento neoadyuvante consistió en un bolo de 350mg/2, 5-Fluoracil los primeros y últimos 5días del tratamiento, en concomitancia con radioterapia. La dosis total de radiación pélvica fue de 5,040Gy, la cual fue proporcionada en 28 sesiones consecutivas de 180Gy. La re-estadificación se realizó entre las 8 y las 12semanas y el tratamiento quirúrgico fue realizado aproximadamente a las 12-14semanas.
Todos los especímenes quirúrgicos fueron examinados histológicamente y fueron clasificados de acuerdo a la estadificación UICC TNM. Se utilizó tinción con hematoxilina-eosina para identificar los ganglios (G). No se realizó evaluación inmunohistoquímica ni bread loafing de manera rutinaria.
Tratamiento quirúrgicoEl tratamiento quirúrgico incluyó rectosigmoidectomía con EMT y ligamiento de la arteria mesentérica inferior en la raíz. Las opciones quirúrgicas eran la resección anterior baja o ultra baja con preservación del esfínter o RAP. La decisión de realizar la cirugía con preservación de esfínter estuvo basada en la evaluación de la afectación del esfínter durante las pruebas de re-estadificación y el examen proctológico para obtener márgenes oncológicos circunferenciales y distales libres de tumor. Todos los procedimientos quirúrgicos fueron realizados por cirujanos de cáncer colorrectal certificados que se apegaron a los principios de la resección oncológica radical. La disección del mesocolon y la EMT con resección en bloque de órganos contiguos fue realizada cuando se detectó adhesión o invasión macroscópica tumoral.
Análisis estadísticoEl presente estudio fue aprobado por el Institutional Review Board (IRB) en la Escuela de Medicina de la Universidad de Sao Paulo (FMUSP), en Sao Paulo, Brasil.
Las características del tumor y de los pacientes fueron descritas y comparadas entre dos grupos, haciendo uso de frecuencias relativas y absolutas y la prueba de chi cuadrado, la prueba exacta de Fisher o la prueba de razón de verosimilitud. Las dos últimas pruebas fueron utilizadas cuando la muestra no era adecuada para la evaluación por medio de la prueba de chi cuadrado. Para el análisis multivariado se utilizó un modelo de regresión logística que incluyó variables con nivel de significancia debajo de 0.2 en el análisis bivariado. Los datos fueron analizados utilizando el software Windows SPSS 20.0.
Para evaluar la sobrevida general con base en cada variable analizada se estimó el tiempo medio de sobrevida utilizando el método Kaplan-Meier. La razón de riesgo (RR) fue estimada con un intervalo de confianza de 95% utilizando regresión de Cox bivariada de riesgos proporcionales. La regresión de Cox multivariada fue aplicada para las variables que influenciaban la sobrevida general. Los modelos finales incluyeron variables con niveles de significancia debajo de 0.05.
Consideraciones éticasEl presente estudio fue aprobado por el IRB de nuestro hospital y el Comité de Ética. Se obtuvo el consentimiento informado de todos los participantes incluidos en el estudio antes de su participación. Los pacientes siempre fueron tratados de acuerdo a los protocolos internacionales estándar.
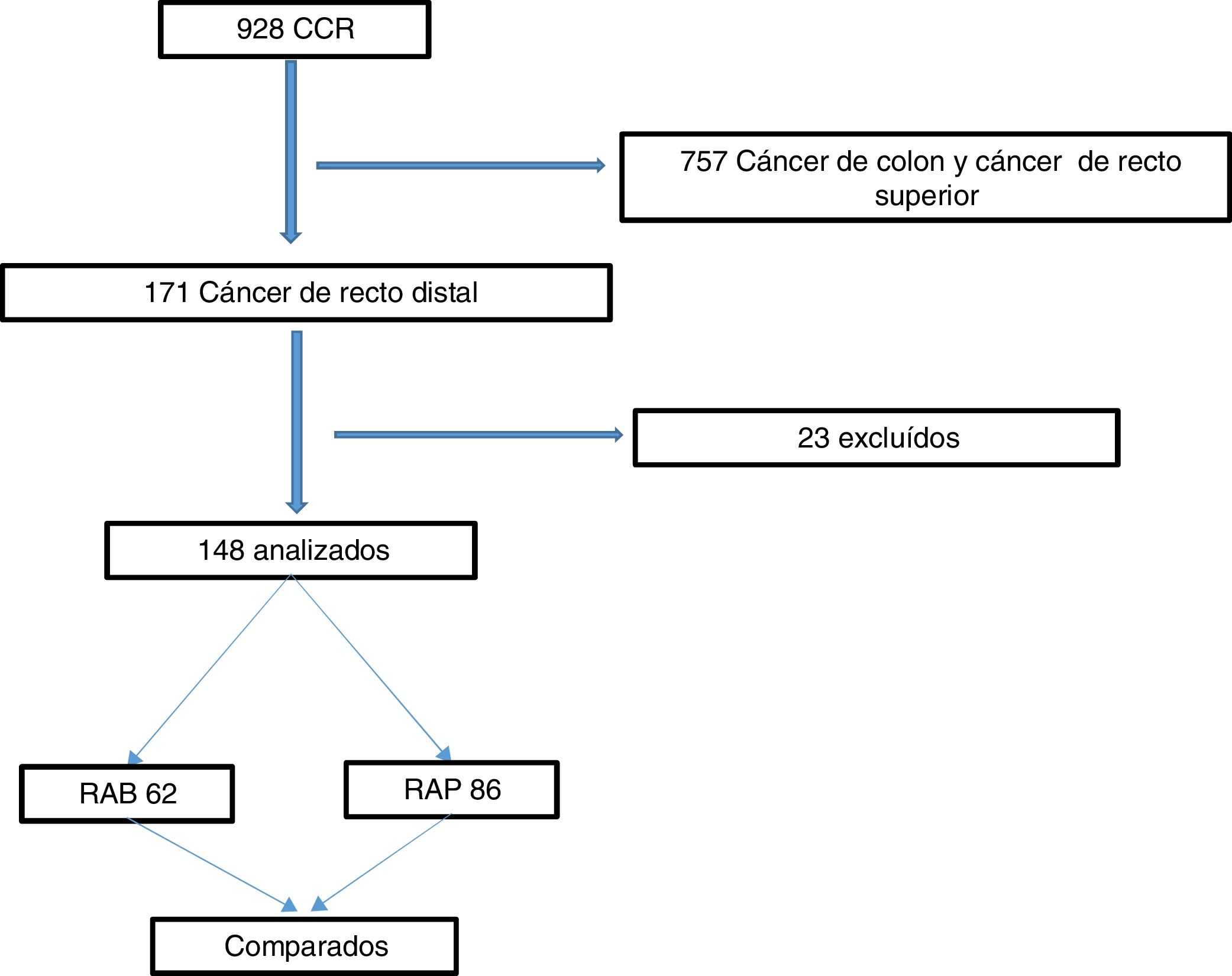
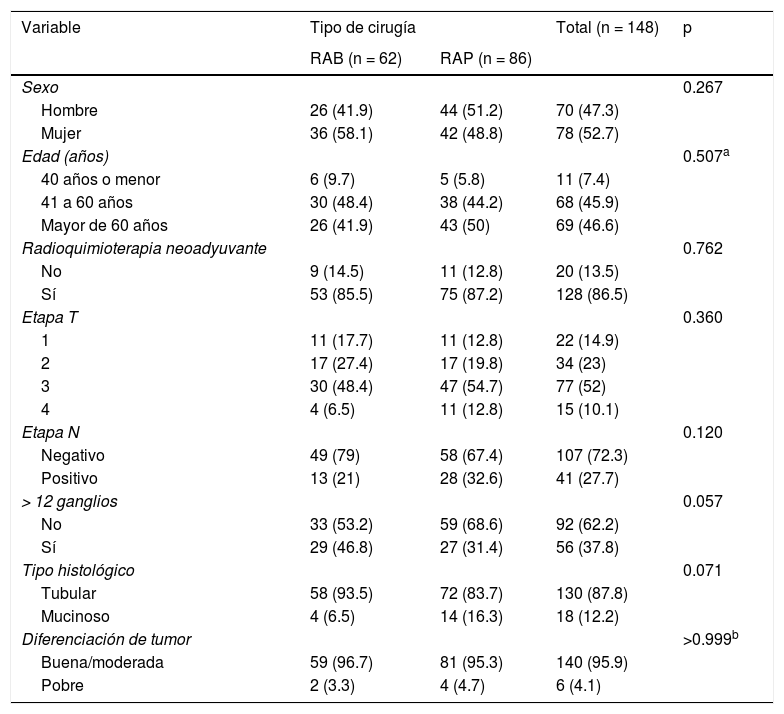
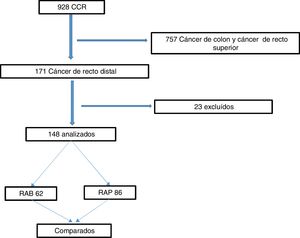
ResultadosEl estudio fue aprobado por el IRB del hospital. El diagrama de flujo en la figura 1 resume los procesos de inclusión y exclusión y la selección de pacientes con cáncer de recto distal que se sometieron a RAB o RAB, para ser comparados. Entre los 928 pacientes que se sometieron a cirugía por cáncer colorrectal, 171 (18%) tenían cáncer en la parte baja del recto. Se excluyó a 23 pacientes, con lo que el total fue de 148. Setenta y ocho de los pacientes fueron mujeres (52.7%) y la media de edad de los pacientes fue de 61.2años. Respecto a los procedimientos quirúrgicos, 62 (41.9%) de los pacientes se sometieron a RAB y 86 (58.1%) se sometieron a RAP. En la tabla 1 se resumen y se comparan los parámetros entre los grupos RAB y RAP y el número total de los pacientes estudiados. Ciento veintiocho (86.5%) de los pacientes fueron tratados con RQTN antes de la cirugía y 20 pacientes (13.5%) fueron candidatos para tratamiento quirúrgico de manera directa. La mayoría de los pacientes tenían cáncer de recto local avanzado, con el 62.1% de ellos en etapas T3 y T4. Además, 41 pacientes (27.7%) tenían afectación ganglionar. La comparación entre los grupos reveló que no existían diferencias significativas en las variables analizadas (tabla 1). Se utilizó laparoscopia en el 58% de nuestros procedimientos.
Características de paciente y tumor por tipo de cirugía
| Variable | Tipo de cirugía | Total (n = 148) | p | |
|---|---|---|---|---|
| RAB (n = 62) | RAP (n = 86) | |||
| Sexo | 0.267 | |||
| Hombre | 26 (41.9) | 44 (51.2) | 70 (47.3) | |
| Mujer | 36 (58.1) | 42 (48.8) | 78 (52.7) | |
| Edad (años) | 0.507a | |||
| 40 años o menor | 6 (9.7) | 5 (5.8) | 11 (7.4) | |
| 41 a 60 años | 30 (48.4) | 38 (44.2) | 68 (45.9) | |
| Mayor de 60 años | 26 (41.9) | 43 (50) | 69 (46.6) | |
| Radioquimioterapia neoadyuvante | 0.762 | |||
| No | 9 (14.5) | 11 (12.8) | 20 (13.5) | |
| Sí | 53 (85.5) | 75 (87.2) | 128 (86.5) | |
| Etapa T | 0.360 | |||
| 1 | 11 (17.7) | 11 (12.8) | 22 (14.9) | |
| 2 | 17 (27.4) | 17 (19.8) | 34 (23) | |
| 3 | 30 (48.4) | 47 (54.7) | 77 (52) | |
| 4 | 4 (6.5) | 11 (12.8) | 15 (10.1) | |
| Etapa N | 0.120 | |||
| Negativo | 49 (79) | 58 (67.4) | 107 (72.3) | |
| Positivo | 13 (21) | 28 (32.6) | 41 (27.7) | |
| > 12 ganglios | 0.057 | |||
| No | 33 (53.2) | 59 (68.6) | 92 (62.2) | |
| Sí | 29 (46.8) | 27 (31.4) | 56 (37.8) | |
| Tipo histológico | 0.071 | |||
| Tubular | 58 (93.5) | 72 (83.7) | 130 (87.8) | |
| Mucinoso | 4 (6.5) | 14 (16.3) | 18 (12.2) | |
| Diferenciación de tumor | >0.999b | |||
| Buena/moderada | 59 (96.7) | 81 (95.3) | 140 (95.9) | |
| Pobre | 2 (3.3) | 4 (4.7) | 6 (4.1) |
Prueba chi-cuadrado.
La mortalidad general a los 30días fue del 2.7%, con 3muertes (3.4%) en el grupo RAP y 1 (1.6%) en el grupo RAB. No existieron diferencias significativas entre los grupos. Todos los parámetros analizados entre los grupos RAB y RAP no estuvieron asociados significativamente con mortalidad de 30días.
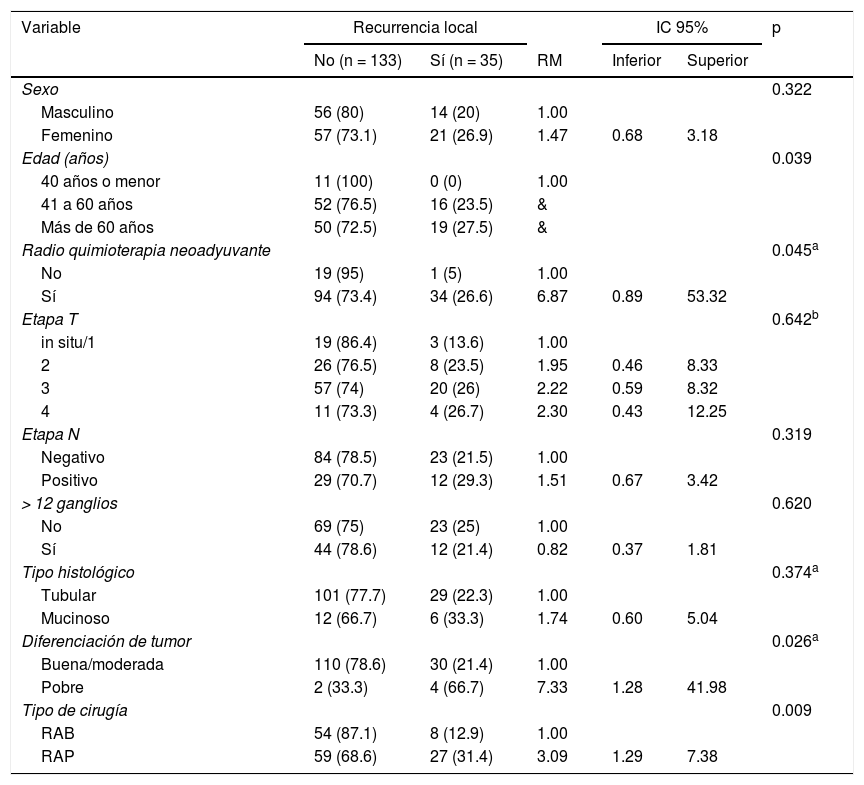
En la tabla 2 se compara la recurrencia en todos los parámetros analizados, incluido el tipo de cirugía. En el análisis univariado, los pacientes mayores de 40años (p=0.039), el uso de radio quimioterapia neoadyuvante (p=0.045), los tumores con diferenciación pobre (p=0.026) y los pacientes que se sometieron a RAP (p=0.009) presentaron un riesgo de recurrencia significativamente más alto. El análisis multivariado reveló que los pacientes con tumores con diferenciación pobre presentaron 7.51 veces más probabilidad de recurrencia local que los pacientes con buena o moderada diferenciación de tumor (p=0.028). Además, los pacientes que se sometieron a RAP presentaron una probabilidad 2.95 veces mayor de recurrencia local que los pacientes que se sometieron a RAB (p=0.018).
Recurrencia local de acuerdo con las características de paciente y tumor
| Variable | Recurrencia local | IC 95% | p | |||
|---|---|---|---|---|---|---|
| No (n = 133) | Sí (n = 35) | RM | Inferior | Superior | ||
| Sexo | 0.322 | |||||
| Masculino | 56 (80) | 14 (20) | 1.00 | |||
| Femenino | 57 (73.1) | 21 (26.9) | 1.47 | 0.68 | 3.18 | |
| Edad (años) | 0.039 | |||||
| 40 años o menor | 11 (100) | 0 (0) | 1.00 | |||
| 41 a 60 años | 52 (76.5) | 16 (23.5) | & | |||
| Más de 60 años | 50 (72.5) | 19 (27.5) | & | |||
| Radio quimioterapia neoadyuvante | 0.045a | |||||
| No | 19 (95) | 1 (5) | 1.00 | |||
| Sí | 94 (73.4) | 34 (26.6) | 6.87 | 0.89 | 53.32 | |
| Etapa T | 0.642b | |||||
| in situ/1 | 19 (86.4) | 3 (13.6) | 1.00 | |||
| 2 | 26 (76.5) | 8 (23.5) | 1.95 | 0.46 | 8.33 | |
| 3 | 57 (74) | 20 (26) | 2.22 | 0.59 | 8.32 | |
| 4 | 11 (73.3) | 4 (26.7) | 2.30 | 0.43 | 12.25 | |
| Etapa N | 0.319 | |||||
| Negativo | 84 (78.5) | 23 (21.5) | 1.00 | |||
| Positivo | 29 (70.7) | 12 (29.3) | 1.51 | 0.67 | 3.42 | |
| > 12 ganglios | 0.620 | |||||
| No | 69 (75) | 23 (25) | 1.00 | |||
| Sí | 44 (78.6) | 12 (21.4) | 0.82 | 0.37 | 1.81 | |
| Tipo histológico | 0.374a | |||||
| Tubular | 101 (77.7) | 29 (22.3) | 1.00 | |||
| Mucinoso | 12 (66.7) | 6 (33.3) | 1.74 | 0.60 | 5.04 | |
| Diferenciación de tumor | 0.026a | |||||
| Buena/moderada | 110 (78.6) | 30 (21.4) | 1.00 | |||
| Pobre | 2 (33.3) | 4 (66.7) | 7.33 | 1.28 | 41.98 | |
| Tipo de cirugía | 0.009 | |||||
| RAB | 54 (87.1) | 8 (12.9) | 1.00 | |||
| RAP | 59 (68.6) | 27 (31.4) | 3.09 | 1.29 | 7.38 | |
IC: intervalo de confianza; RM: razón de momios.
Prueba chi-cuadrado.
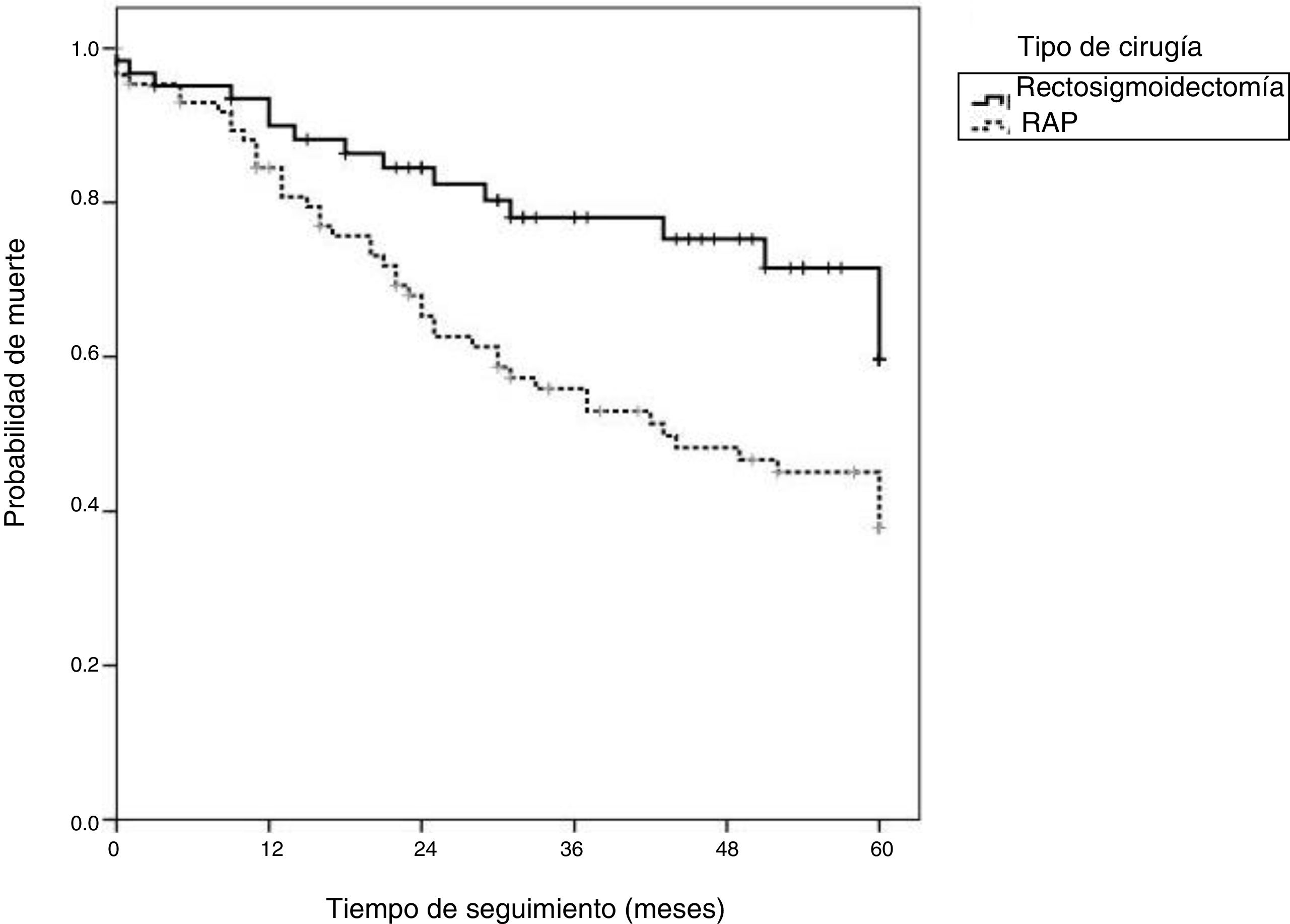
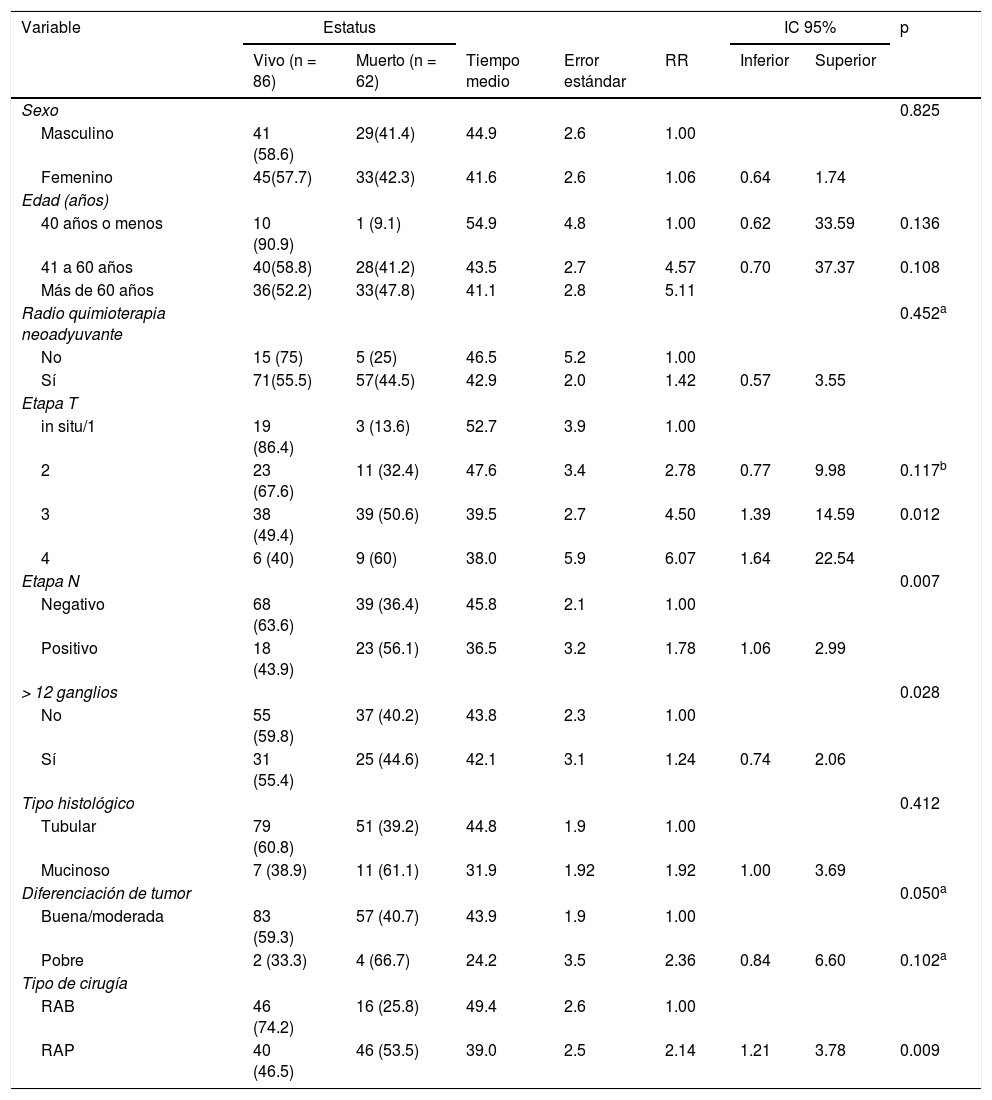
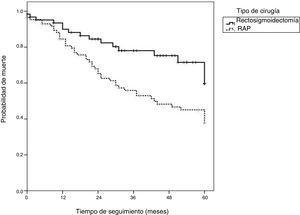
La sobrevida general de 5años fue del 58.1%. Cuando se realizó la estadificación por tipo de cirugía, la tasa de sobrevida fue más baja en el grupo RAP (46.5%) que en el grupo RAB (74.2%) (p=0.009).
La media para el tiempo de seguimiento fue de 32meses (de 16 a 59.5meses). En la tabla 3 se muestra que la etapa T avanzada, la etapa N-positiva, el tipo histológico mucinoso y la cirugía RAP estuvieron correlacionados con un mayor riesgo de mortalidad (p<0.05). El modelo de regresión logística reveló que los pacientes con enfermedad T3 tuvieron 4.63 veces mayor riesgo de muerte (p=0.011) y los pacientes con enfermedad T4 tuvieron 6.12 veces mayor riesgo de muerte (p=0.007) que los pacientes con enfermedad T1/T2. Además, los pacientes que se sometieron a RAP presentaron un riesgo de muerte 2.14veces mayor que los pacientes que se sometieron a RAB (p=0.009).
Mortalidad general y estimaciones de tiempo de sobrevida por características de paciente y tumor
| Variable | Estatus | IC 95% | p | |||||
|---|---|---|---|---|---|---|---|---|
| Vivo (n = 86) | Muerto (n = 62) | Tiempo medio | Error estándar | RR | Inferior | Superior | ||
| Sexo | 0.825 | |||||||
| Masculino | 41 (58.6) | 29(41.4) | 44.9 | 2.6 | 1.00 | |||
| Femenino | 45(57.7) | 33(42.3) | 41.6 | 2.6 | 1.06 | 0.64 | 1.74 | |
| Edad (años) | ||||||||
| 40 años o menos | 10 (90.9) | 1 (9.1) | 54.9 | 4.8 | 1.00 | 0.62 | 33.59 | 0.136 |
| 41 a 60 años | 40(58.8) | 28(41.2) | 43.5 | 2.7 | 4.57 | 0.70 | 37.37 | 0.108 |
| Más de 60 años | 36(52.2) | 33(47.8) | 41.1 | 2.8 | 5.11 | |||
| Radio quimioterapia neoadyuvante | 0.452a | |||||||
| No | 15 (75) | 5 (25) | 46.5 | 5.2 | 1.00 | |||
| Sí | 71(55.5) | 57(44.5) | 42.9 | 2.0 | 1.42 | 0.57 | 3.55 | |
| Etapa T | ||||||||
| in situ/1 | 19 (86.4) | 3 (13.6) | 52.7 | 3.9 | 1.00 | |||
| 2 | 23 (67.6) | 11 (32.4) | 47.6 | 3.4 | 2.78 | 0.77 | 9.98 | 0.117b |
| 3 | 38 (49.4) | 39 (50.6) | 39.5 | 2.7 | 4.50 | 1.39 | 14.59 | 0.012 |
| 4 | 6 (40) | 9 (60) | 38.0 | 5.9 | 6.07 | 1.64 | 22.54 | |
| Etapa N | 0.007 | |||||||
| Negativo | 68 (63.6) | 39 (36.4) | 45.8 | 2.1 | 1.00 | |||
| Positivo | 18 (43.9) | 23 (56.1) | 36.5 | 3.2 | 1.78 | 1.06 | 2.99 | |
| > 12 ganglios | 0.028 | |||||||
| No | 55 (59.8) | 37 (40.2) | 43.8 | 2.3 | 1.00 | |||
| Sí | 31 (55.4) | 25 (44.6) | 42.1 | 3.1 | 1.24 | 0.74 | 2.06 | |
| Tipo histológico | 0.412 | |||||||
| Tubular | 79 (60.8) | 51 (39.2) | 44.8 | 1.9 | 1.00 | |||
| Mucinoso | 7 (38.9) | 11 (61.1) | 31.9 | 1.92 | 1.92 | 1.00 | 3.69 | |
| Diferenciación de tumor | 0.050a | |||||||
| Buena/moderada | 83 (59.3) | 57 (40.7) | 43.9 | 1.9 | 1.00 | |||
| Pobre | 2 (33.3) | 4 (66.7) | 24.2 | 3.5 | 2.36 | 0.84 | 6.60 | 0.102a |
| Tipo de cirugía | ||||||||
| RAB | 46 (74.2) | 16 (25.8) | 49.4 | 2.6 | 1.00 | |||
| RAP | 40 (46.5) | 46 (53.5) | 39.0 | 2.5 | 2.14 | 1.21 | 3.78 | 0.009 |
IC: intervalo de confianza; RR: razón de riesgo. PEstimación de la media con función Kaplan-Meier; Regresión Cox bivariada de riesgo proporcional.
rueba chi-cuadrado.
En la figura 2 se muestra que los pacientes que se sometieron a RAB con EMT presentaron tasas de sobrevida general mayores que los pacientes que se sometieron a RAP.
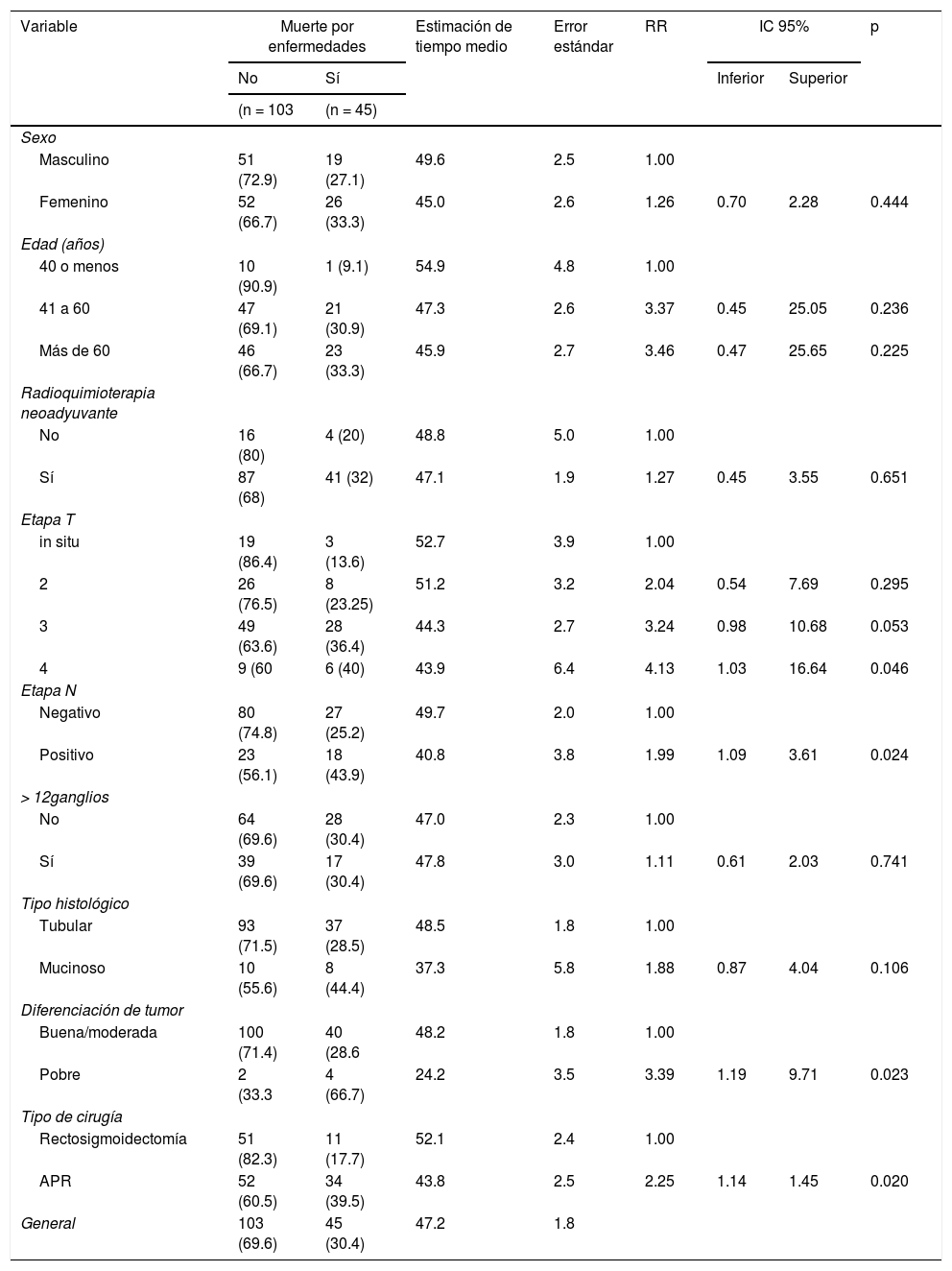
En la tabla 4 se muestra que los pacientes con etapa T avanzada, afectación ganglionar y diferenciación de tumor pobre, al igual que aquellos que se sometieron a cirugía RAP, presentaron tasas de sobrevida libre de enfermedad más bajas (p<0.05). El modelo de regresión logística mostró que los pacientes con etapaT avanzada tenían un mayor riesgo de muerte relacionada con la enfermedad, con un riesgo 4.5veces mayor en pacientes con enfermedad T3 (p=0.041) y 6.08 veces mayor en pacientes con enfermedad T4 (p=0.028). Los pacientes con tumores pobremente diferenciados tuvieron un riesgo de muerte relacionada con la enfermedad 3.16veces mayor que los pacientes con tumores bien o moderadamente diferenciados (p=0.034). También, la RAP presentó un riesgo de muerte relacionada con la enfermedad 2.17veces mayor que RAB (p=0.027).
Descripción de la mortalidad debida a la enfermedad y estimaciones del tiempo de sobrevida por características personales y de tumor y resultados de pruebas estadísticas
| Variable | Muerte por enfermedades | Estimación de tiempo medio | Error estándar | RR | IC 95% | p | ||
|---|---|---|---|---|---|---|---|---|
| No | Sí | Inferior | Superior | |||||
| (n = 103 | (n = 45) | |||||||
| Sexo | ||||||||
| Masculino | 51 (72.9) | 19 (27.1) | 49.6 | 2.5 | 1.00 | |||
| Femenino | 52 (66.7) | 26 (33.3) | 45.0 | 2.6 | 1.26 | 0.70 | 2.28 | 0.444 |
| Edad (años) | ||||||||
| 40 o menos | 10 (90.9) | 1 (9.1) | 54.9 | 4.8 | 1.00 | |||
| 41 a 60 | 47 (69.1) | 21 (30.9) | 47.3 | 2.6 | 3.37 | 0.45 | 25.05 | 0.236 |
| Más de 60 | 46 (66.7) | 23 (33.3) | 45.9 | 2.7 | 3.46 | 0.47 | 25.65 | 0.225 |
| Radioquimioterapia neoadyuvante | ||||||||
| No | 16 (80) | 4 (20) | 48.8 | 5.0 | 1.00 | |||
| Sí | 87 (68) | 41 (32) | 47.1 | 1.9 | 1.27 | 0.45 | 3.55 | 0.651 |
| Etapa T | ||||||||
| in situ | 19 (86.4) | 3 (13.6) | 52.7 | 3.9 | 1.00 | |||
| 2 | 26 (76.5) | 8 (23.25) | 51.2 | 3.2 | 2.04 | 0.54 | 7.69 | 0.295 |
| 3 | 49 (63.6) | 28 (36.4) | 44.3 | 2.7 | 3.24 | 0.98 | 10.68 | 0.053 |
| 4 | 9 (60 | 6 (40) | 43.9 | 6.4 | 4.13 | 1.03 | 16.64 | 0.046 |
| Etapa N | ||||||||
| Negativo | 80 (74.8) | 27 (25.2) | 49.7 | 2.0 | 1.00 | |||
| Positivo | 23 (56.1) | 18 (43.9) | 40.8 | 3.8 | 1.99 | 1.09 | 3.61 | 0.024 |
| > 12ganglios | ||||||||
| No | 64 (69.6) | 28 (30.4) | 47.0 | 2.3 | 1.00 | |||
| Sí | 39 (69.6) | 17 (30.4) | 47.8 | 3.0 | 1.11 | 0.61 | 2.03 | 0.741 |
| Tipo histológico | ||||||||
| Tubular | 93 (71.5) | 37 (28.5) | 48.5 | 1.8 | 1.00 | |||
| Mucinoso | 10 (55.6) | 8 (44.4) | 37.3 | 5.8 | 1.88 | 0.87 | 4.04 | 0.106 |
| Diferenciación de tumor | ||||||||
| Buena/moderada | 100 (71.4) | 40 (28.6 | 48.2 | 1.8 | 1.00 | |||
| Pobre | 2 (33.3 | 4 (66.7) | 24.2 | 3.5 | 3.39 | 1.19 | 9.71 | 0.023 |
| Tipo de cirugía | ||||||||
| Rectosigmoidectomía | 51 (82.3) | 11 (17.7) | 52.1 | 2.4 | 1.00 | |||
| APR | 52 (60.5) | 34 (39.5) | 43.8 | 2.5 | 2.25 | 1.14 | 1.45 | 0.020 |
| General | 103 (69.6) | 45 (30.4) | 47.2 | 1.8 | ||||
IC: intervalo de confianza; RR: razón de riesgo.
Mean estimate by Kaplan-Meier function; Bivariate proportional hazrad Cox regression; HR: Hazard Ratio; CI: Confidence Interval
Estimación de media con función Kaplan-Meier; Regresión Cox bivariada de riesgo proporcional.
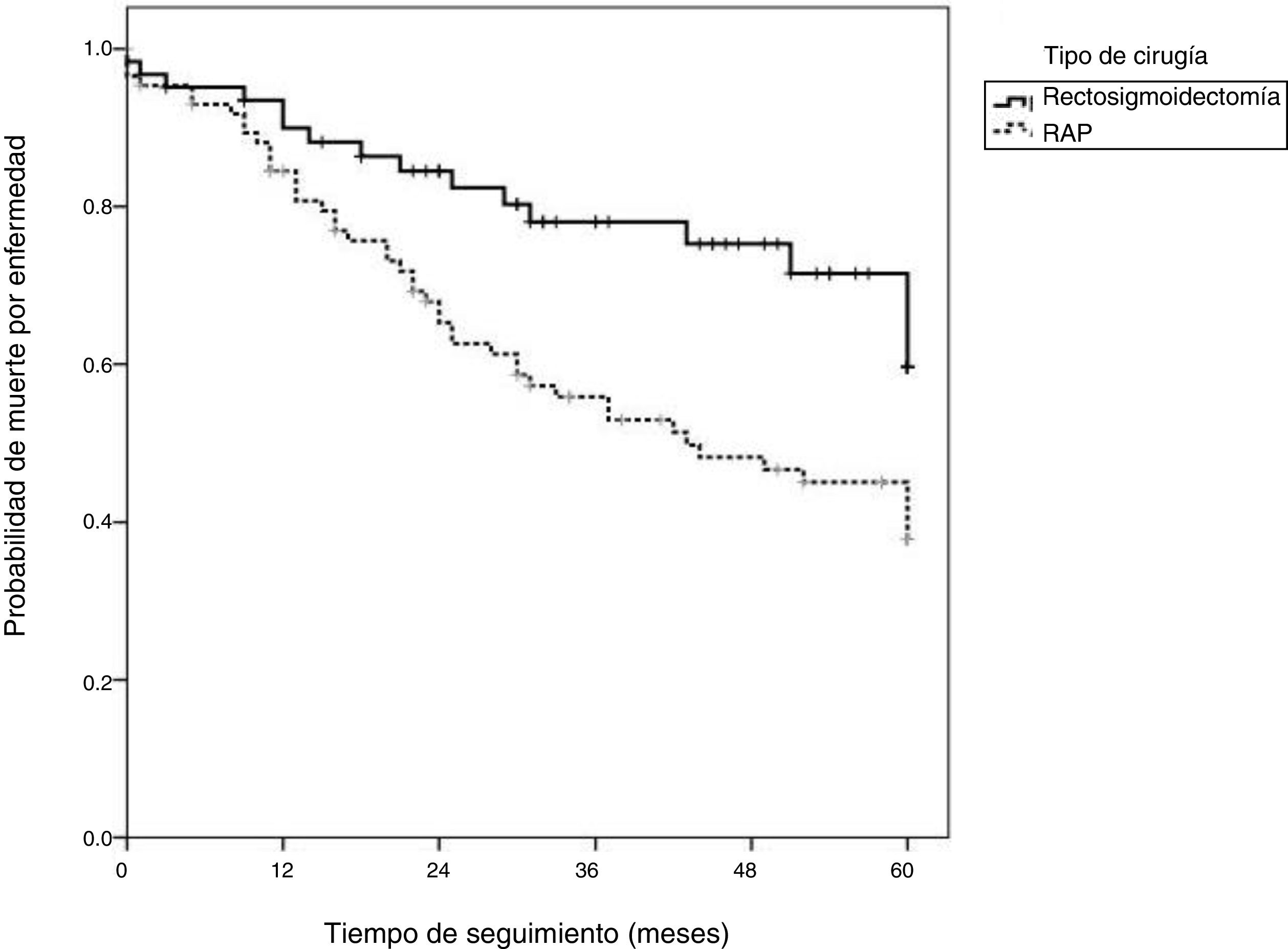
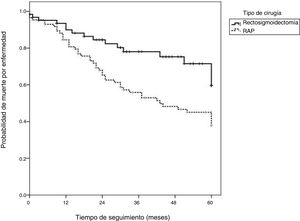
En la figura 3 se muestra que la sobrevida libre de enfermedad también fue mayor en pacientes que se sometieron a RAB (82.3%) que en pacientes que se sometieron a RAP (60.5%).
DiscusiónEl presente estudio mostró que la cirugía RAP por sí misma estuvo asociada con prognosis relacionada a recurrencia, sobrevida general y sobrevida libre de enfermedad en el análisis de regresión multivariada de Cox. Además, algunos factores estuvieron asociados con peores desenlaces oncológicos en dichos pacientes: etapas T y N avanzadas y tumores pobremente diferenciados.
La RAP es considerada la operación estándar para el cáncer de recto distal. Sin embargo, actualmente la RAP se realiza a pesar de no contar con un margen rectal distal suficiente, lo cual deja a los pacientes con un estoma, causando un deterioro en su calidad de vida9. Además, en estudios recientes se muestra que la RAP tiene una tasa de recurrencia local mayor, una tasa de sobrevida más baja, una tasa de perforación de tumor más alta y una mayor afectación de margen de resección circunferencial que la RAB10. Afortunadamente, la RAP se ha realizado con menor frecuencia debido a las mejoras en las técnicas quirúrgicas, la aplicación de RQTN y los cambios en la aceptación de un margen de resección distal de 1cm o menos como límite tolerable10.
Los conceptos en cirugía oncológica moderna tienen como objetivo lograr más que la sola resección curativa de la masa tumorosa rectal. La calidad de vida de los pacientes con cáncer de recto se ha vuelto un factor en el tratamiento primario y se ha evaluado de igual manera en conjunto con los desenlaces quirúrgicos11.
La creciente consideración de la calidad de vida en el tratamiento de cáncer de recto, los avances técnicos en la cirugía y los tratamientos multimodales con RQTN recientemente han llevado a que las técnicas con preservación de esfínter se apliquen más frecuentemente12-17.
En consecuencia, la RAP solo es considerada cuando la resección anterior con preservación de esfínter no es viable. Además, en reportes recientes se ha indicado que la RAP podría estar asociada con recurrencia local y peores desenlaces oncológicos14.
Sin embargo, la indicación de RAP para pacientes con cáncer de recto extraperitoneal sigue siendo alta, con un rango del 12 al 47%18-24. El presente estudio mostró una tasa incluso más alta con 58.1%. El marco temporal del estudio, del 2002 al 2012, fue un periodo en el que los márgenes distales y circunferenciales no estaban aún bien establecidos y las técnicas quirúrgicas se fueron refinando gradualmente en nuestra institución.
En una revisión sistemática recientemente publicada se reportan desenlaces oncológicos después del tratamiento de cáncer de recto de un promedio del 78.6% en la tasa de sobrevida general de 5años17, mientras que la tasa de sobrevida general en el presente estudio fue del 66.9% a los 32meses de seguimiento. Debido a que la mayoría de los estudios incluidos en dicha revisión involucraban a pacientes preoperatorios con tumores en etapa TNM y/o pacientes que no se habían sometido a radioquimioterapia, los resultados de nuestro estudio no son comparables con los reportados en aquellos resultados. Además, la tasa de cáncer de recto local avanzado en ese reporte fue del 70%.
En el presente estudio, la diferenciación pobre y la RAP fueron identificados como factores independientes de prognosis para la recurrencia local. En varios estudios previos se ha reportado que la etapaN, pero no la etapaT, predecían la recurrencia local y una sobrevida disminuida11,17,18.
En varios reportes se han mostrado resultados pobres de la cirugía RAP, con tasas mayores de recurrencia local que con la cirugía RAB23. La RAP está asociada con una afectación de margen de resección circunferencial (MRC) mayor, lo cual probablemente se atribuye a una peor enfermedad en pacientes que se sometieron a RAP que en los que se sometieron a RAB. La RAP está típicamente indicada en pacientes con peores condiciones locales, como invasión de esfínter o plano interesfínter afectado. El mal pronóstico en pacientes con etapa patológica avanzada puede explicar los peores desenlaces asociados con la cirugía RAP reportados en estudios previos24-26. Sin embargo, en el presente estudio los pacientes que se sometieron a RAB o RAP tenían etapasT yN similares, pero los desenlaces fueron mejores para la cirugía RAB que para la RAP. Se ha demostrado previamente que la RAB con EMT es segura para la resección de margen distal, lo cual permite que se preserve el esfínter y se logren resultados oncológicos similares a los de RAP en términos de recurrencia local y sobrevida.
Existen muchos estudios comparativos que investigan los desenlaces oncológicos de RAP y RAB. Sin embargo, pocos estudios han comparado los desenlaces oncológicos entre RAP y la cirugía con preservación de esfínter después de RQTN. En el presente estudio, la tasa de sobrevida general fue del 74.2% para los pacientes tratados con RAB y del 46.5% para los pacientes tratados con RAP, lo cual coincide con estudios previos18,24. Wibe et al.27 reportaron que la tasa de sobrevida general de 5 años fue diferente para ambos grupos (RAB 68% vs RAP 55%, p=0.001). Law et al.23 reportaron que la sobrevida era peor en pacientes que se sometieron a RAP que en pacientes que se sometieron a RAB. Estos autores sugirieron que al realizar una RAP puede ser necesaria una resección más radical al nivel del tumor. Sin embargo, Chuwa y Seow-Choen24 señalaron que los desenlaces oncológicos de pacientes que se sometieron a RAP no fueron diferentes a aquellos que se sometieron a RAB. Al contrario de los resultados obtenidos en el presente trabajo, los autores de dicho estudio sugieren que tanto RAB como RAP podrían tener tasas de morbimortalidad similares, sin comprometer los desenlaces oncológicos, cuando son realizadas en una unidad especializada.
La tasa de recurrencia local en el presente estudio fue peor en el grupo RAP (27%) que en el grupo RAB (12.9%). Wibe et al.27 también reportaron que la tasa de recurrencia local a 5años era peor en pacientes de RAP que en pacientes de RAB (RAB 10% vs RAP 15%, p=0.008). También, Kim et al.18 reportaron que la tasa de recurrencia local fue peor en pacientes que se sometieron a RAP que en pacientes que se sometieron a RAB. Sin embargo, Chuwa y Seow-Choen24 no observaron ninguna diferencia en la tasa de recurrencia local entre pacientes tratados con RAP y con RAB.
El presente estudio tuvo varias limitaciones. Primero, debido a que el diseño fue retrospectivo, el sesgo de selección puede haber afectado los resultados, y factores confusos ocultos pueden haber sido pasados por alto. Otra limitación fue el hecho de que aunque todos los pacientes se sometieron a EMT, el grado de su compleción no fue registrado en nuestra base de datos durante la etapa temprana del estudio. En consecuencia, no pudimos reportar la gradación de la calidad de la EMT. Los métodos de medición empleados también pueden ser responsables de diferencias en las longitudes de resección de márgenes y no incluimos el anillo de dona engrapado, lo cual puede haber afectado la longitud del margen distal.
ConclusiónLos pacientes con cáncer de recto distal localmente avanzado que se sometieron a RAP presentaron tasas de sobrevida general y relacionadas con la enfermedad más bajas y también presentaron una mayor tasa de recurrencia que los pacientes que se sometieron a RAB.
Además, la etapa T avanzada, la afectación ganglionar y la diferenciación pobre estuvieron asociados con la recurrencia local y una menor sobrevida relacionada con la enfermedad, independientemente del procedimiento quirúrgico.
Autores y contribucionesNahas S.C.: Concepto del proyecto, creación de la base de datos para la evaluación de los pacientes y revisión del manuscrito final.
Nahas C.S.R.: Diseño de estudio, análisis de datos y revisión de manuscrito.
Bustamante-Lopez L.A.: Borrador de los textos y revisión de la literatura.
Pinto R.A.: Recolección de datos y borrador del manuscrito.
Marques C.F.S.: Análisis de datos y revisión del manuscrito.
Cecconello I.: Autor principal, supervisor de la totalidad del trabajo y revisión del documento final.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.