La lesión hepática inducida por fármacos (DILI, por sus siglas en inglés) es uno de los trastornos más difíciles de manejar a los que se enfrentan los gastroenterólogos1. La tasa estimada de incidencia de DILI por año es de 13.9-24 por 100,000 habitantes2. Continúa siendo un diagnóstico de exclusión basado principalmente en una historia detallada y uso juicioso de exámenes de sangre, imagenología hepatobiliar y biopsia hepatica1,3.
En la actualidad, los suplementos herbolarios y alimenticios (HDS) son de consumo masivo en México debido a la falsa percepción de ser inocuos por ser «naturales»; sin embargo, en los últimos años, la hepatotoxicidad de los HDS ha recibido una mayor atención, en parte debido a que en los EE. UU. se ha reconocido que los HDS son la segunda causa más frecuente de DILI1. El aumento en la preocupación por la seguridad de estos, se debe al Programa de Reportes de Eventos Adversos de la Food and Drug Administration que apela a los individuos y a los proveedores de salud a reportar efectos adversos4. Presentamos el reporte de un caso de una mujer de 25 años de edad con un diagnóstico de hepatotoxicidad aguda inducida por herbolaria secundaria al consumo de Cochlospermum vitifolium (C. vitifolium) salvaje como infusión, llamado comúnmente «rosa amarilla», «panicua» o «pongolote» como remedio herbolario para el «tratamiento» de ictericia y síndrome metabólico5,6.
El C. vitifolium salvaje es un arbusto, de hasta 5m de altura de la familia Cochlospermacae con flores amarillas. La paciente no tenía enfermedades concomitantes cuando ingresó al Instituto Nacional de Ciencias Médicas de la Nutrición (hospital de tercer nivel de atención) con una historia de 7 días de ictericia. Durante la evaluación médica inicial, la presión arterial y las frecuencias cardiaca y respiratoria se encontraban dentro de los rangos normales, su temperatura era de 36.7¿C. En el examen físico se notaba visiblemente ictérica con ictericia conjuntival y debilidad, su índice de masa corporal era de 24.5kg/m2. Ella negó haber tenido fiebre, cambios en su nivel de conciencia, vómito, dolor abdominal, convulsiones o sangrado gastrointestinal. Las pruebas de función hepática séricas se encontraban alteradas con ALT y AST>3 x límite superior de lo normal (ULN), la bilirrubina total en suero elevada a>2 x ULN y el valor R calculado (ALT/ULN dividido entre AP/ULN) sugestivo de un patrón colestásico1.
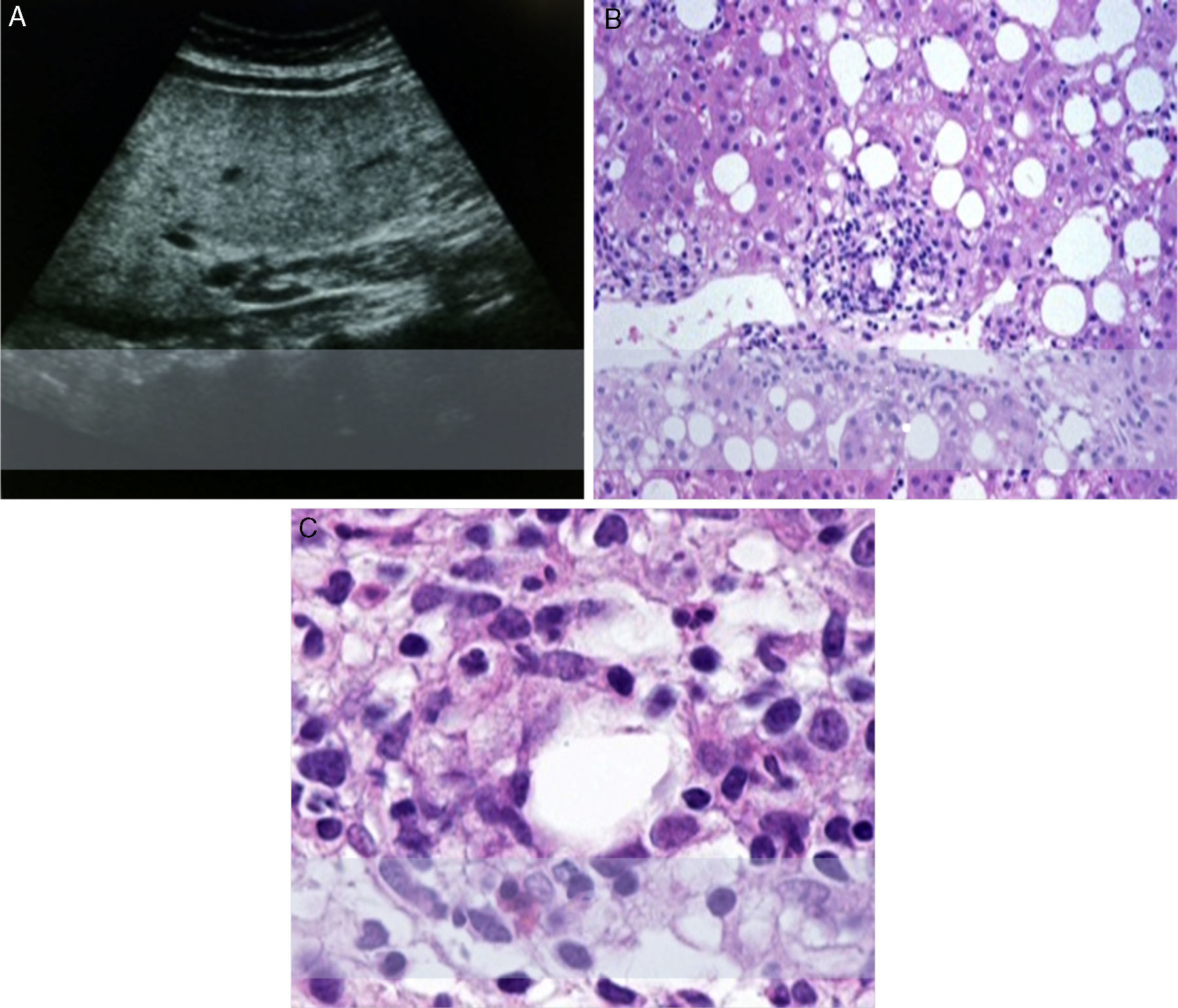
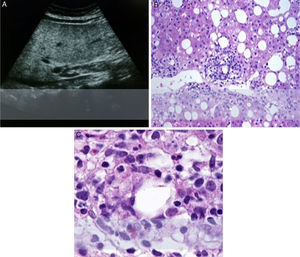
Las pruebas serológicas para virus de hepatitis A, B, C y E, los anticuerpos antinucleares, los anticuerpos antimitocondriales y el anticuerpo contra el músculo liso fueron todos negativos. (tabla 1). La ecosonografía hepatobiliar reportó hepatoesplenomegalia y esteatosis severa. En la biopsia hepática el patólogo informó esteatohepatitis con actividad severa y fibrosis leve (Brunt-Kleiner 3) con esteatosis macro- y microvesicular mixta, agregados marcados de células inflamatorias predominantemente en los espacios perivenulares con necrosis sutil. Se observaron balonización de los hepatocitos y satelitosis moderadas, caracterizadas por la presencia de neutrófilos y eosinófilos. La paciente reveló que había estado tomando infusiones de «panicua» por consejo familiar para «mantenerse sana». La paciente había tomado de 1-2 tazas diarias de esta infusión durante los 3 a 4 meses previos al examen médico (fig. 1).
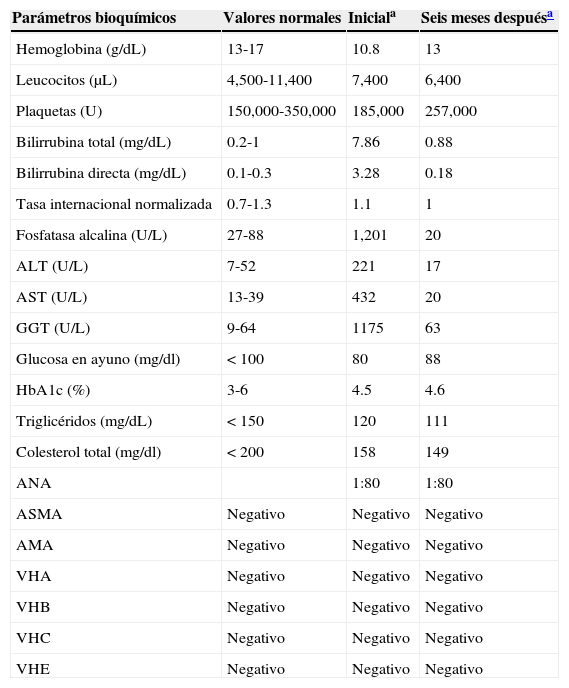
Parámetros bioquímicos durante la evolución del paciente: Inicial y después de 6 meses de haber suspendido el consumo de panicua
| Parámetros bioquímicos | Valores normales | Iniciala | Seis meses despuésa |
|---|---|---|---|
| Hemoglobina (g/dL) | 13-17 | 10.8 | 13 |
| Leucocitos (μL) | 4,500-11,400 | 7,400 | 6,400 |
| Plaquetas (U) | 150,000-350,000 | 185,000 | 257,000 |
| Bilirrubina total (mg/dL) | 0.2-1 | 7.86 | 0.88 |
| Bilirrubina directa (mg/dL) | 0.1-0.3 | 3.28 | 0.18 |
| Tasa internacional normalizada | 0.7-1.3 | 1.1 | 1 |
| Fosfatasa alcalina (U/L) | 27-88 | 1,201 | 20 |
| ALT (U/L) | 7-52 | 221 | 17 |
| AST (U/L) | 13-39 | 432 | 20 |
| GGT (U/L) | 9-64 | 1175 | 63 |
| Glucosa en ayuno (mg/dl) | <100 | 80 | 88 |
| HbA1c (%) | 3-6 | 4.5 | 4.6 |
| Triglicéridos (mg/dL) | <150 | 120 | 111 |
| Colesterol total (mg/dl) | <200 | 158 | 149 |
| ANA | 1:80 | 1:80 | |
| ASMA | Negativo | Negativo | Negativo |
| AMA | Negativo | Negativo | Negativo |
| VHA | Negativo | Negativo | Negativo |
| VHB | Negativo | Negativo | Negativo |
| VHC | Negativo | Negativo | Negativo |
| VHE | Negativo | Negativo | Negativo |
AMA: anticuerpos antimitocondriales; ANA: anticuerpos antinucleares; ASMA: anticuerpos antimúsculo liso; VHB: virus de hepatitis B; VHC: virus de hepatitis C; VHE: virus de hepatitis E.
Recibió la orden de suspender la infusión de panicua inmediatamente. La paciente recibió seguimiento médico una vez al mes durante los siguientes 6 meses en la clínica de esteatohepatitis de nuestro hospital. Durante las primeras 4 semanas de vigilancia las enzimas hepáticas bajaron de forma clínicamente significativa y después de los 6 meses del periodo de desintoxicación las enzimas hepáticas y la bilirrubina volvieron a sus valores normales (tabla 1)7. No se llevó a cabo una biopsia hepática al final del periodo de seguimiento, ya que la paciente no consintió someterse a esta. Una pregunta clave en la hepatotoxicidad es el método apropiado de atribución causal de los casos sospechosos. El reto diagnóstico surge en la adquisición de datos, documentación y presentación de este tipo de problemas.
Un método apropiado de evaluación de causalidad para la hepatotoxicidad herbal es la escala del Council for International Organizations of Medical Sciences (CIOMS) y el Método Roussel Uclaf de Evaluación de causalidad (RUCAM)1. Las 2 escalas son estructuradas, cuantitativas, específicas para el hígado y validadas para hepatotoxicidad. Están previstas para ser utilizadas en el consultorio, en la clínica y dan un puntaje acumulado que indican la probabilidad de DILI1,8.
Se otorgan o se quitan puntos basándose en el tiempo de exposición, cambios en bioquímica hepática al eliminar la exposición, los factores de riesgo para DILI, los medicamentos en competencia, los diagnósticos concomitantes y la información ante pruebas de reto1. En este caso, tanto la escala del RUCAM como el CIOMS mostraron una «probable» DILI debido al consumo de C. vitifolium como el candidato primario (+6 puntos y +9 puntos respectivamente)1,8. En el caso de hepatotoxicidad por HDS, deben considerarse limitantes importantes del proceso de evaluación de causalidad:
Ninguno de los procesos de evaluación de causalidad fueron creados específicamente para los HDS, los suplementos alimenticios son susceptibles de variaciones en los ingredientes o las concentraciones a lo largo del tiempo, generalmente no cuentan con etiqueta y en el caso específico de los remedios herbolarios, podrían encontrarse contaminados con metales pesados o microorganismos; y a pesar de que existe mucha información y recomendación de consumo entre las personas, casi ninguno tiene una regulación de salubridad sobre su recolección, cultivo, producción local y procesamiento1,9.
Este caso destaca la importancia de incentivar a los pacientes a reportar el uso de HDS a sus proveedores de salud. El mismo abordaje diagnóstico hacia la DILI aplica para la hepatotoxicidad por HDS sospechada y para excluir otras causas; el diagnóstico puede hacerse con mayor certeza en el entorno del uso reciente de HDS1,10. Los pacientes con sospecha de hepatotoxicidad por HDS deben suspender todo HDS y ser monitorizados hasta la resolución de su lesión hepática. Este caso es el primero en reportar el C. vitifolium («panicua») como una planta potencialmente hepatotóxica. Experimentos en ratas han mostrado que el extracto de C. vitifolium desempeña un papel importante en la regulación de la hipertensión a través de la síntesis de óxido nítrico, la producción de prostaglandina I2 y la activación de canales de potasio en condiciones de disfunción endotelial excesiva6,7.
Se requieren más estudios acerca de los posibles metabolitos tóxicos de la panicua.
Conflicto de interesesLos autores declaran que no existe ningún conflicto de intereses.
FinanciamientoNo se recibió ningún apoyo económico en relación con este estudio/artículo.
AgradecimientosDoctor Paris Ramos Martínez, patólogo.