La disfagia maligna es la dificultad para la deglución que resulta de la obstrucción del esófago secundaria a cáncer. Los objetivos del tratamiento paliativo son la disminución de la disfagia y mejorar la ingesta por vía oral. En la actualidad las prótesis metálicas autoexpandibles son el tratamiento de elección en virtud de que permiten restaurar de inmediato la vía oral. El objetivo de este estudio fue describir los resultados de la utilización de prótesis esofágicas totalmente cubiertas y parcialmente cubiertas para paliar el cáncer de esófago.
Material y métodosEstudio retrospectivo en pacientes con cáncer de esófago irresecable tratados con prótesis metálica autoexpandible. Se formaron 2 grupos: el grupo A incluyó pacientes con una prótesis autoexpandible totalmente cubierta (SX-ELLA®); el grupo B estuvo formado por aquellos con prótesis autoexpandible parcialmente cubierta (Ultraflex®).
ResultadosDe 69 pacientes se incluyeron 50. En el grupo A fueron 19 hombres y 2 mujeres, con una edad promedio de 63.6 años (rango 41-84). El éxito técnico y clínico se obtuvo en el 100% (n=21) y el 90.4% (n=19) de los casos, respectivamente. En el grupo B fueron 24 hombres y 5 mujeres, con una edad promedio de 67.5 años (rango 43-92). El éxito técnico y clínico se logró en el 100% (n=29) y el 89.6% (n=26) de los pacientes, respectivamente. Las complicaciones en ambos grupos fueron similares (33.3 vs. 51.7%).
ConclusiónNo existe diferencia entre los 2 tipos de prótesis para la paliación del cáncer de esófago con respecto a éxito técnico, éxito clínico y complicaciones.
Malignant dysphagia is difficulty swallowing resulting from esophageal obstruction due to cancer. The goal of palliative treatment is to reduce the dysphagia and improve oral dietary intake. Self-expandable metallic stents are the current treatment of choice, given that they enable the immediate restoration of oral intake. The aim of the present study was to describe the results of using totally covered and partially covered esophageal stents for palliating esophageal cancer.
Materials and methodsA retrospective study was conducted on patients with inoperable esophageal cancer treated with self-expandable metallic stents. The 2 groups formed were: group A, which consisted of patients with a fully covered self-expandable stent (SX-ELLA®), and group B, which was made up of patients with a partially covered self-expandable stent (Ultraflex®).
ResultsOf the 69-patient total, 50 were included in the study. Group A had 19 men and 2 women and their mean age was 63.6 years (range 41-84). Technical success was achieved in 100% (n=21) of the cases and clinical success in 90.4% (n=19). Group B had 24 men and 5 women and their mean age was 67.5 years (range 43-92). Technical success was achieved in 100% (n=29) of the cases and clinical success in 89.6% (n=26). Complications were similar in both groups (33.3 vs. 51.7%).
ConclusionThere was no difference between the 2 types of stent for the palliative treatment of esophageal cancer with respect to technical success, clinical success, or complications.
La disfagia maligna se define como la dificultad para la deglución que resulta de la obstrucción parcial o total de la luz esofágica secundaria a cáncer. En los pacientes con cáncer de esófago irresecable los objetivos del tratamiento paliativo son la disminución de la disfagia y mejorar la ingesta por vía oral. En la actualidad las prótesis metálicas autoexpandibles son el tratamiento de elección en virtud de que permiten restaurar de inmediato la vía oral con un mínimo de hospitalización y con complicaciones graves en raras ocasiones. Vakil et al., en un ensayo clínico multicéntrico en el que compararon 32 pacientes con prótesis esofágicas autoexpandibles parcialmente cubiertas (PEAPC) con 30 pacientes con prótesis esofágicas autoexpandibles no cubiertas (PEANC), observaron que en el grupo con PEAPC no hubo crecimiento tumoral dentro de la prótesis (0/32) en comparación con aquellos que utilizaron las PEANC (8/30,27%). Por otro lado, ocurrió migración en 2/30 (6.6%) pacientes con PEANC y en 4/32 (12.5%) pacientes con PEAPC, sin existir diferencia estadísticamente significativa (p=0.44)1. Se han utilizado también prótesis esofágicas autoexpandibles totalmente cubiertas (PEATC) antes de iniciar el tratamiento neoadyuvante. Siddiqui et al., en un estudio con 55 pacientes sometidos a quimiorradioterapia neoadyuvante, utilizaron PEATC ALIMAXX® (Merit Medical, South Jordan, UT, EE. UU.), WallFlex® (Microvasive Endoscopy, Natick, MA, EE. UU.) y Evolution® (Cook Endoscopy, Winston-Salem, NC, EE. UU.). Ellos no reportaron casos de obstrucción por crecimiento del tumor dentro de las prótesis. Sin embargo, hubo migración de la prótesis en 17/55 (31%) pacientes estudiados en un promedio de 44 días (rango 6-154 días)2. Actualmente, las prótesis que más se utilizan para paliar el cáncer de esófago irresecable, independientemente de su diseño, son parcialmente cubiertas. El objetivo de este estudio fue describir los resultados de la utilización de PEATC y compararlos con los resultados de utilizar PEAPC para la paliación del cáncer de esófago.
Material y métodosSe llevó a cabo un estudio retrospectivo de enero de 2011 a junio de 2014 en pacientes mayores de 18 años con cáncer de esófago irresecable y disfagia, a quienes se colocó una prótesis metálica autoexpandible. Se excluyeron los sujetos con antecedentes de resección esofagogástrica total o parcial, así como los que no acudieron a seguimiento. La elección del tipo de prótesis a utilizar en cada paciente fue a criterio del endoscopista. Para el análisis se formaron 2 grupos: el grupo A incluyó a los pacientes a los que se les colocó una PEATC (SX-ELLA®, hecha de nitinol y totalmente cubierta por silicona; ELLA-CS, Hradec Králové, República Checa) con un diámetro a nivel del cuerpo de 20 mm y a nivel de los extremos proximal y distal de 25 y 24mm, respectivamente. La longitud de las prótesis fue de 85 y 110mm. El grupo B estuvo formado por aquellos que recibieron una PEAPC (Ultraflex® NG, Boston Scientific, parcialmente cubierta con poliuretano). Se utilizaron prótesis con un diámetro externo de 23mm y copas proximal y distal de 23 y 28mm. La longitud de estas prótesis fue de 100, 120 y 150mm con cubierta de 70, 90 y 120mm, respectivamente.
Se analizaron variables clínicas y demográficas como edad, sexo, estadio clínico, IMC, grado de disfagia, tiempo de evolución de la disfagia, indicación de la prótesis, localización del tumor, antecedente de quimiorradioterapia y complicaciones asociadas a las mismas, como: obstrucción, migración, hemorragia y dolor.
Definición de variablesEl éxito técnico se definió como la colocación de la prótesis al menos 1cm por fuera de los extremos proximal y distal del tumor. En caso de fístula traqueoesofágica se consideró éxito si además de lo anterior se lograba cubrir apropiadamente el orificio de la fístula.
La disfagia antes y después de colocar la prótesis fue evaluada de acuerdo con una escala de Likert como grado 0 (sin disfagia), grado 1 (disfagia a sólidos), grado 2 (disfagia a semisólidos), grado 3 (disfagia a líquidos) o grado 4 (disfagia a saliva).
El éxito clínico se consideró cuando la reducción de la disfagia fue igual o mayor a 2 grados respecto a la valoración inicial.
Localización del tumor: esófago proximal entre los 15 y 20cm de los incisivos, esófago medio entre los 21 y 30cm de los incisivos y esófago distal entre los 31 y 40cm de los incisivos.
Complicación: toda eventualidad asociada con la colocación de la prótesis o su diseño, como dolor, hemorragia, perforación, migración.
Complicaciones tempranas: aquellas que ocurrieron durante los primeros 30 días posteriores al procedimiento.
Complicaciones tardías: aquellas que sucedieron después de 30 días de la colocación de la prótesis.
Análisis estadísticoSe realizó estadística descriptiva de las variables recogidas de acuerdo con el tipo de variable: para las nominales u ordinales se presentan proporciones y para las cuantitativas se presentan los promedios y la desviación estándar. Las diferencias entre ambos grupos fueron evaluadas con la prueba de Chi2 para las variables cualitativas y con la t de Student para muestras independientes en las variables cuantitativas. Se consideró una p<0.05 como estadísticamente significativa.
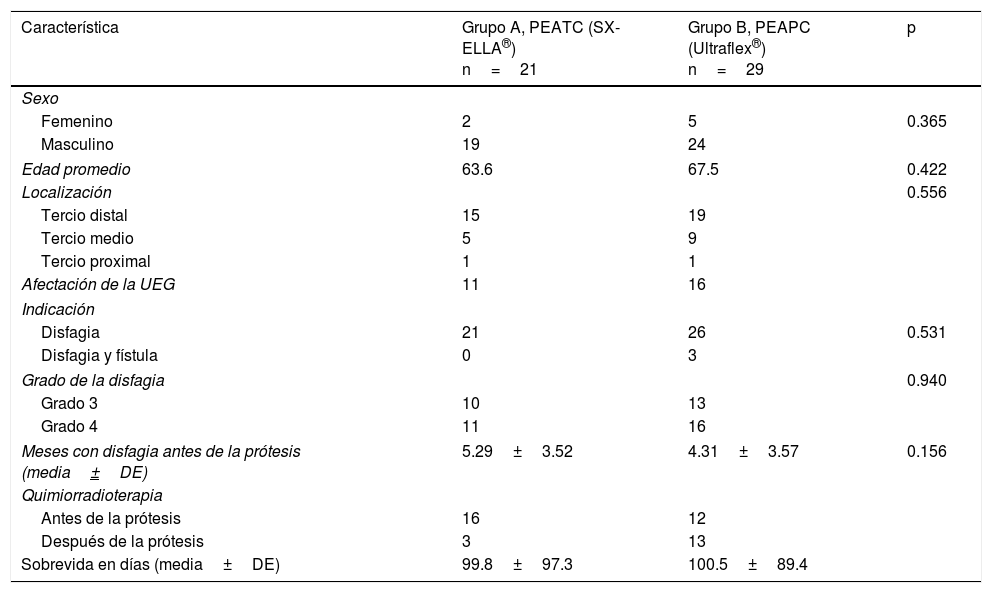
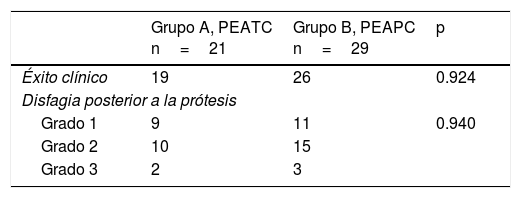
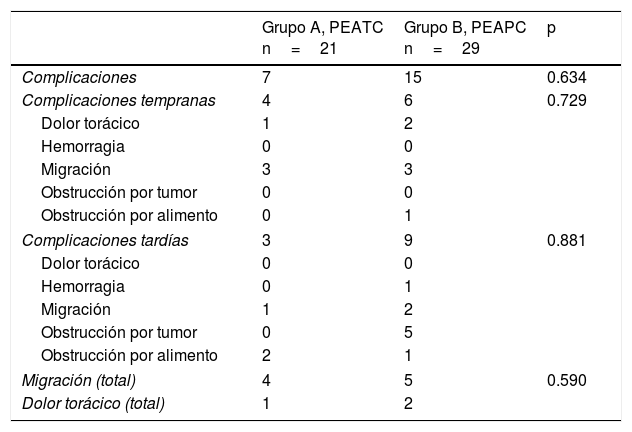
ResultadosDe un total de 69 pacientes a quienes se colocó una prótesis durante el periodo a analizar se incluyeron solamente 50 con las prótesis de interés para el estudio. En el grupo A (n=21) (tabla 1) fueron 19 hombres y 2 mujeres, con una edad promedio de 63.6 años (rango 41-84). En este grupo la indicación de la prótesis fue disfagia en el 100% de los casos. Hubo disfagia grado 3 en 10 (47.6%) y grado 4 en 11 (52.3%) de ellos. La duración promedio de la disfagia fue de 5.29±3.52 meses. Se administró quimiorradioterapia antes y después de la prótesis en 16 (76.1%) y 3 (14.2%) pacientes, respectivamente. El tumor se localizó sobre el tercio distal, el tercio medio y el tercio proximal del esófago en 15 (71.4%), 5 (23.8%) y un (4.7%) caso, respectivamente. El tumor afectó la unión esofagogástrica en 11 (52.3%) pacientes. El éxito técnico y clínico se obtuvo en 21 (100%) y 19 (90.4%) casos, respectivamente (tabla 2). La disfagia posterior a la colocación de la prótesis fue grado 1 en 9 (42.8%), grado 2 en 10 (47.6%) y grado 3 en 2 (9.5%) de los pacientes (tabla 2). Se presentaron complicaciones en 7 (33.3%) pacientes (tabla 3). Las complicaciones tempranas se presentaron en 4 (19%) casos. Dentro de estas, 3 (14.2%) correspondieron a migración y una (4.7%) a dolor torácico. Las complicaciones tardías se presentaron en 3 (14%) casos. Dentro de estas, una (4.7%) fue debida a migración y 2 (9.5%) a obstrucción por alimento. En total hubo en este grupo 4 (19%) casos de migración de la prótesis. Dentro de ellos, 3 (75%) correspondieron a tumores distales con afectación de la unión esofagogástrica y uno (25%) a un tumor del tercio medio del esófago.
Características clinicodemográficas
| Característica | Grupo A, PEATC (SX-ELLA®) n=21 | Grupo B, PEAPC (Ultraflex®) n=29 | p |
|---|---|---|---|
| Sexo | |||
| Femenino | 2 | 5 | 0.365 |
| Masculino | 19 | 24 | |
| Edad promedio | 63.6 | 67.5 | 0.422 |
| Localización | 0.556 | ||
| Tercio distal | 15 | 19 | |
| Tercio medio | 5 | 9 | |
| Tercio proximal | 1 | 1 | |
| Afectación de la UEG | 11 | 16 | |
| Indicación | |||
| Disfagia | 21 | 26 | 0.531 |
| Disfagia y fístula | 0 | 3 | |
| Grado de la disfagia | 0.940 | ||
| Grado 3 | 10 | 13 | |
| Grado 4 | 11 | 16 | |
| Meses con disfagia antes de la prótesis (media±DE) | 5.29±3.52 | 4.31±3.57 | 0.156 |
| Quimiorradioterapia | |||
| Antes de la prótesis | 16 | 12 | |
| Después de la prótesis | 3 | 13 | |
| Sobrevida en días (media±DE) | 99.8±97.3 | 100.5±89.4 | |
Complicaciones
| Grupo A, PEATC n=21 | Grupo B, PEAPC n=29 | p | |
|---|---|---|---|
| Complicaciones | 7 | 15 | 0.634 |
| Complicaciones tempranas | 4 | 6 | 0.729 |
| Dolor torácico | 1 | 2 | |
| Hemorragia | 0 | 0 | |
| Migración | 3 | 3 | |
| Obstrucción por tumor | 0 | 0 | |
| Obstrucción por alimento | 0 | 1 | |
| Complicaciones tardías | 3 | 9 | 0.881 |
| Dolor torácico | 0 | 0 | |
| Hemorragia | 0 | 1 | |
| Migración | 1 | 2 | |
| Obstrucción por tumor | 0 | 5 | |
| Obstrucción por alimento | 2 | 1 | |
| Migración (total) | 4 | 5 | 0.590 |
| Dolor torácico (total) | 1 | 2 | |
Los casos con migración de la prótesis se manejaron mediante su recolocación (n=3) o su retirada (n=1). Los 2 casos con obstrucción por alimento fueron manejados mediante la extracción del mismo utilizando una red.
La sobrevida después de la colocación de las prótesis fue en promedio de 99.8 días (rango 3-322; DE 97.3).
En el grupo B (n=29) (tabla 1) fueron 24 hombres y 5 mujeres, con una edad promedio de 67.5 años (rango 43-92). En este grupo, la indicación de la prótesis fue disfagia en 26 (89.6%) y disfagia más fístula traqueoesofágica en 3 (10.3%) casos. La disfagia fue grado 3 en 13 (44.8%) y grado 4 en 16 (55.1%). En ellos, la media de la duración de la disfagia antes de colocar la prótesis fue de 4.3±3.57) meses. La quimiorradioterapia fue administrada antes y después de la prótesis en 12 (41.3%) y 13 (44.8%) pacientes de manera respectiva. Los 4 pacientes restantes solo recibieron la prótesis. El tumor se localizó en el tercio distal, el tercio medio y el tercio proximal en 19 (65.5%), 9 (31%) y uno (3.4%) de los pacientes. El tumor afectó la unión esofagogástrica en 16 (55.1%) de ellos. El éxito técnico y clínico se logró en 29 (100%) y 26 (89.6%) de los casos, respectivamente (tabla 2). La disfagia posterior a la colocación de la prótesis fue grado 1 en 11 (37.9%), grado 2 en 15 (51.7%) y grado 3 en 3 (10.3%) de los casos (tabla 2). Hubo complicaciones en 15 (51.7%) de los pacientes (tabla 3). Las complicaciones tempranas se presentaron en 6 (20.6%) de los casos. Dentro de estas, 2 (6.8%), 3 (10.3%) y una (3.4%) correspondieron a dolor torácico, migración de la prótesis y obstrucción de la prótesis por alimento, respectivamente. A las complicaciones tardías correspondieron 9 (31%) casos. Dentro de estas, la obstrucción por tumor, la hemorragia, la migración y la obstrucción por alimento se presentaron en 5 (17.2%), uno (3.4%), 2 (6.8%) y un (3.4%) paciente de manera respectiva. En este grupo hubo un total de 5 (17.2%) casos de migración de la prótesis. Entre los pacientes en que hubo migración, 3 (60%) correspondieron a tumores distales con afectación de la unión esofagogástrica y 2 (40%) a tumores sobre el tercio medio del esófago. Todos fueron manejados mediante recolocación de la prótesis.
La obstrucción por tumor se encontró sobre uno de los segmentos no cubiertos de la prótesis en tumores de esófago medio (n=2) y esófago distal (n=3). En estos casos la obstrucción se manejó mediante la colocación de una nueva prótesis (n=1) y la ablación tumoral con argón plasma (n=4). En el caso con obstrucción por alimento el tratamiento fue la extracción del mismo utilizando una red.
Respecto al paciente que tuvo una hemorragia, esta se presentó 168 días después de recibir la prótesis. La hemorragia fue secundaria a una úlcera sobre el borde proximal de la prótesis y fue controlada inyectando adrenalina 1:10,000 y colocando un hemoclip sobre un vaso visible.
En este grupo la sobrevida después de la colocación de la prótesis tuvo un promedio de 100.5 días (rango 10-410; DE 89.4).
Cuando se compararon los resultados en ambos grupos el porcentaje de éxito en el alivio de la disfagia fue similar (90.4% en el grupo A vs. 89.65% en el grupo B) y no hubo diferencia estadísticamente significativa entre ambos (p=0.924). Tampoco hubo diferencia en lo que respecta a las complicaciones tempranas (19 vs. 20.6%, p=0.729) y tardías (14.2 vs. 31%, p=0.881) (tabla 3). Dentro de las complicaciones tardías no se observaron casos de obstrucción por crecimiento del tumor dentro de las prótesis en el grupo con PEATC en comparación con los 5 (17.2%) casos del grupo con PEAPC (p=0.65). El resultado fue similar cuando se analizó el total de migraciones (19.04 vs. 17.2%, p=0.590), el efecto de la quimiorradioterapia sobre la presencia de migración (p=0.177) y el efecto de la quimiorradioterapia sobre el éxito clínico (p=0.432). Finalmente, el análisis de la necesidad de reintervención secundaria a obstrucción o migración de la prótesis no tuvo significación estadística (33.3% para el grupo A vs. 42.8% para el grupo B, p=0.54).
Discusión y conclusiónLa colocación de prótesis metálicas autoexpandibles logra el alivio inmediato de la disfagia en el 95% de los pacientes y permite la alimentación por vía oral3,4. La mayoría de los estudios que comparan prótesis esofágicas cubiertas con PEANC utilizaron en realidad PEAPC. Vakil et al., en un estudio multicéntrico aleatorizado, compararon PEANC con PEAPC que tenían el mismo diseño. Ellos encontraron que, aunque ambas prótesis tuvieron un porcentaje de éxito similar en el alivio de la disfagia y en los casos de migración (PEAPC 12% vs. PEANC 7%, p=0.43), el porcentaje de reintervención fue menor en el grupo con PEAPC (0 vs. 27%, p=0.002). Además, el porcentaje de obstrucción por crecimiento del tumor dentro de la prótesis o por hiperplasia de la mucosa fue menor con las PEAPC (3 vs. 30%, p=0.005)1.
En otro estudio retrospectivo similar, Saranovic et al. observaron que la disfagia recurrente por reestenosis fue menor en el grupo con PEAPC en comparación con las PEANC (8 vs. 37%, p<0.0001). Aunque, por otro lado, el uso de PEAPC fue asociado a un mayor porcentaje de migración (10 vs. 0%, p=0.03)5. Verschuur et al. también comunicaron que el crecimiento del tumor por dentro o por fuera de las prótesis ocurrió más frecuentemente con las PEAPC Ultraflex® (31%) que con las PEATC Niti-S® (24%)6. En nuestros 2 grupos el porcentaje de éxito en el alivio de la disfagia fue similar y no hubo diferencia estadísticamente significativa entre ambos. Por otro lado, aunque se encontró diferencia en el porcentaje de los casos con obstrucción por crecimiento tumoral dentro de la prótesis, no tuvo significación estadística (0% en el grupo A vs. 17.2% en el grupo B, n=5). A diferencia de los estudios de Vakil et al. y de Saranovic et al., el nuestro no encuentra diferencia en el porcentaje de casos con migración (grupo A 19% [n=4] vs. grupo B 17.2% [n=5]). La diferencia encontrada por ellos se debe a que compararon prótesis cubiertas frente a no cubiertas. En nuestro estudio no hubo diferencia en los casos de migración por 2 razones importantes. En primer lugar, porque los 2 tipos de prótesis tienen cubierta. En segundo lugar, porque la mayor parte de los casos de migración se relacionó con tumores que afectaban la unión esofagogástrica (grupo A 3/4 vs. grupo B 3/5). En estos casos la mayor parte de las veces el extremo distal de las PEAPC queda flotando en el estómago y tiene dificultad para fijarse sobre el tumor.
La rápida paliación de la disfagia con una disminución en su calificación de 3 hasta 1 ocurre después de la aplicación de cualquier prótesis7. Sin embargo, durante el seguimiento a largo plazo hasta el 50% de los pacientes requiere una reintervención por disfagia secundaria a crecimiento del tumor o migración de la prótesis8. En un estudio con 41 pacientes la permeabilidad a 30, 90 y 180 días fue del 94, 78 y 67%, respectivamente9. En nuestros pacientes el porcentaje de reintervención fue menor en aquellos con PEATC (grupo A 28.5% [n=6] vs. grupo B 44.8%[n=13]), aunque en ambos tipos de prótesis la mayor parte de los casos de reintervención se relacionaron con migración u obstrucción por tumor o alimento.
La migración es más frecuente cuando se colocan prótesis a través de la unión esofagogástrica, cuando el paciente recibe quimioterapia o radioterapia y cuando se utilizan prótesis totalmente cubiertas10. En los pacientes que estudiamos no hubo ningún efecto aparente del tratamiento con quimiorradioterapia sobre la posibilidad de migración. Pero diversos factores no conocidos, como la dosis total de quimiorradioterapia, así como la longitud y las características del tumor, podrían influir en este resultado.
Estudios sobre PEAPC como Ultraflex®, Evolution® y WallFlex® han mostrado porcentajes de migración de un 4 a un 23, un 5 y un 6%, respectivamente6,11–16, mientras con ALIMAXX-E® (Alveolus, Charlotte, NC, EE. UU.) y SX-ELLA® la migración se ha presentado en un 36 y un 14 a un 20% de los pacientes de forma respectiva17,18. Con la prótesis SX-ELLA® se reportó una mejoría en la escala de disfagia de 3 a 1. No obstante, hubo hemorragia y formación de fístula en el 25 y 6% de los mismos, respectivamente17. La investigación supuso que las complicaciones pudieron ser secundaria a la fricción por el anillo antimigración. En los pacientes que estudiamos del grupo A (SX-ELLA®) el porcentaje de migración fue similar y no hubo casos de hemorragia o fístulas.
Un estudio realizado con 3 tipos de prótesis (Ultraflex®, Flamingo® stent [Boston Scientific] y Gianturco® stent [Cook, Irlanda]) demostró que las prótesis de diámetro grande reducen el riesgo de disfagia secundaria a migración de la prótesis, crecimiento de tumor y obstrucción por alimento (OR 0.35; IC 95% 0.2-0.7). El lado malo fue el incremento en complicaciones como hemorragia, perforación, fístula y fiebre, particularmente para Gianturco® Z-stent (OR 5.0, IC 95% 1.3-19.1)16.
La impactación de alimento dentro de las prótesis ocasiona recurrencia de la disfagia. La frecuencia con la que se presenta depende del tipo de prótesis que se utilice. Esta complicación fue observada en un par de estudios en el 7 y 5% de los pacientes que recibieron prótesis Evolution® y WallFlex®, respectivamente19,20. En la serie que presentamos se observó en el 9.5% (n=2) de los pacientes del grupo A (SX-ELLA®) y el 6.8% (n=2) de los pacientes del grupo B (Ultraflex®).
Un metaanálisis concluyó que no hay diferencia entre las prótesis metálicas cubiertas con relación a la incidencia de eventos adversos21. Nosotros tampoco encontramos diferencia en el porcentaje global de complicaciones entre las 2 prótesis estudiadas (grupo A 33.3% [n=7] vs. grupo B 51.7% [n=15]; p=0.634).
La principal ventaja de las PEATC es que pueden ser extraídas cuando es necesario; sin embargo, esto es raro cuando se utilizan como medida paliativa. Por otro lado, esta característica también permite su reposicionamiento cuando se requiere, tal como hicimos en 3 pacientes del grupo A.
Somos conscientes de la naturaleza retrospectiva del estudio y la posibilidad de múltiples factores de sesgo. A pesar de ello, los resultados obtenidos no son diferentes a los comunicados en estudios previos y muestran que las PEATC obtienen los mismos resultados que las PEAPC en el tratamiento paliativo del cáncer de esófago. Si bien con el uso de PEATC no hubo casos de obstrucción tardía por crecimiento del tumor dentro de las prótesis y esto pudiera ser un argumento a favor de su utilización, este hallazgo requiere un mayor estudio.
En conclusión, no se encontró ninguna diferencia significativa entre las PEATC y las PEAPC con respecto a éxito técnico, éxito clínico, permeabilidad y complicaciones en pacientes con cáncer de esófago irresecable.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónNo se recibió ningún tipo de financiamiento para la realización de este protocolo.
Conflicto de interesesLa Dra. Angélica Hernández Guerrero y el Dr. Mauro Eduardo Ramírez Solís son oradores para Boston Scientific. El resto de los autores declaran no tener ningún conflicto de intereses.