La disfagia posfunduplicatura en la mayoría de los casos se resuelve sin intervención terapéutica, sin embargo, en algunas ocasiones esta puede persistir en 5.3% de los niños sometidos a este procedimiento. Dentro de los diagnósticos diferenciales, la obstrucción en el tracto de salida de la unión esofagogástrica (OTSUEG) es un trastorno que se debe sospechar ante la persistencia de la disfagia. El objetivo de este estudio es describir las características clínicas, tratamiento y seguimiento de una serie de pacientes con diagnóstico de OTSUEG posfunduplicatura.
Material y métodosSe llevó a cabo la revisión de los expedientes clínicos con diagnóstico de OTSUEG en un hospital de tercer nivel durante el periodo de septiembre 2015 a septiembre 2019. En todos ellos se revisó la manometría, sintomatología, etiología, tratamiento y el curso clínico de la enfermedad.
ResultadosDel total de 213 manometrías esofágicas de alta resolución realizadas, cuatro pacientes cumplían con los criterios de OTSUEG posfunduplicatura. El síntoma principal fue la disfagia, presentándose 15 días posteriores al procedimiento. En todos los pacientes se realizaron dilataciones esofágicas, con pobre respuesta al tratamiento tras procedimiento. Los síntomas relacionados con la condición se resolvieron en el 75% de los pacientes de manera espontánea.
ConclusiónEl manejo de niños con OTSUEG posfunduplicatura continúa siendo un desafío, ya que, si bien más de la mitad de ellos resuelven sin intervención alguna, aún existen limitaciones para definir un manejo óptimo de este trastorno de la motilidad, dada la poca experiencia que existe en la población pediátrica.
Post-fundoplication dysphagia is resolved with no therapeutic intervention in the majority of cases but it can persist in 5.3% of children that undergo the procedure. Among the differential diagnoses, esophagogastric junction outflow obstruction (EGJOO) is a disorder that should be suspected if there is a persistence of dysphagia. The aim of our study was to describe the clinical characteristics, treatment, and follow-up in a case series of patients diagnosed with post-fundoplication EGJOO.
Materials and methodsThe clinical records of patients diagnosed with EGJOO at a tertiary care hospital within the time frame of September 2015 to September 2019 were reviewed, with respect to manometry, etiology, treatment, and clinical course of the disease.
ResultsOf the 213 high-resolution esophageal manometries performed, 4 patients met the criteria for post-fundoplication EGJOO. The primary symptom was dysphagia, presenting 15 days after the procedure. Esophageal dilations were carried out on all the patients but with no improvement. Symptoms related to the condition resolved spontaneously in three of the four patients.
ConclusionThe management of children with post-fundoplication EGJOO continues to be a challenge. Even though more than half of the cases resolve with no intervention, optimum management of the motility disorder is still limited, given the scant experience with the condition in the pediatric population.
La disfagia es una complicación frecuente en los pacientes que son sometidos a funduplicatura y de acuerdo con algunos autores se puede observar hasta en un 76% de los casos, la cual normalmente se resuelve en las primeras semanas poscirugía. La disfagia posterior a este procedimiento se reporta en adultos a los dos años en un 7.5% de los casos y a los cinco años en el 5%1. En el paciente pediátrico, la persistencia de la disfagia severa puede ocurrir en el 5.3% de los casos2. De acuerdo con Sobrino-Cossio et al.1 la disfagia posfunduplicatura puede deberse a una condición preexistente no diagnosticada como sería una motilidad esofágica poco efectiva, aperistalsis esofágica, etcétera, o bien una alteración estructural o funcional como es la obstrucción al flujo del tracto de salida de la unión esofagogástrica (OTSUEG) bien descrita en la actualidad.
La OTSUEG es un trastorno de la motilidad que se presenta generalmente como consecuencia de una funduplicatura y de acuerdo con la clasificación de Chicago v3.0 (CC V3.0) se define como una presión de relajación integrada (Integrated Relaxation Pressure, IRP) elevada, con patrón de peristalsis conservado, por lo que no cumple con los criterios de acalasia3. Algunos autores la refieren como una manifestación temprana o incompleta de la acalasia4-6 y otros la han asociado a trastornos mecánicos como esofagitis eosinofílica, hernia hiatal, estenosis, anillos de Schatzki, tumores o alteraciones estructurales derivados de la funduplicatura, o cirugía bariática, por lo que estas posibilidades diagnósticas siempre deberán ser descartadas antes de ser clasificadas como un problema de tipo funcional7-10.
La presentación clínica es variada y dependerá de su causa, siendo la disfagia el síntoma más común hasta en el 57% de los casos8. El diagnóstico se hace por manometría de preferencia de alta resolución. De igual manera los estudios de imagen pueden ser de utilidad tales como el esofagograma o bien otros como la endoscopia digestiva alta y el ultrasonido transendoscópico7,8.
Diferentes estudios informan que hasta el 52% de los pacientes presentan una resolución espontánea de los síntomas sin necesidad de tratamiento específico4.
Hasta la fecha no existen estudios que reporten la evolución y tratamiento en pacientes pediátricos con este tipo de problema. El presente estudio tiene como objetivo describir las características clínicas, manométricas, así como la posibilidad de tratamiento en estos niños.
Material y métodosDiseñoSe realizó un estudio retrospectivo y observacional. Se incluyeron todos los pacientes que fueron referidos a la Unidad de Fisiología y Motilidad del departamento de Gastroenterología y Nutrición Pediátrica del Instituto Nacional de Pediatría (Ciudad de México, México). Los datos fueron obtenidos del expediente clínico de los pacientes que fueron sometidos a manometría esofágica de alta resolución (MEAR) de septiembre del 2015 a septiembre 2019. A los pacientes que cumplían con los criterios para el diagnóstico de OTSUEG de acuerdo con la calificación de Chicago 3.0 se analizó: a)etiología b) endoscopia digestiva alta; c) esofagograma; d) tratamiento; e) evolución clínica de los síntomas. De igual manera se obtuvo información demográfica, así como análisis de la sintomatología asociada: disfagia, dolor torácico, regurgitación y reflujo gastroesofágico. Todos los pacientes incluidos presentaron disfagia tras un mes o más de haber sido sometidos al procedimiento. Los pacientes con enfermedades neuromusculares fueron excluidos.
Procedimiento del estudioEn todos los niños que se sometieron a MEAR, se utilizó un catéter modelo Sandhill Scientific Inc. (Highland Ranch, Colorado, Estados Unidos) de 4.2 mm con 36 sensores separados por un intervalo de 1 cm, con la finalidad de identificar las presiones topográficas del esófago y de los esfínteres. En todos los casos se indicó un ayuno de ocho horas, así como la suspensión, durante los tres días previos al procedimiento, de todos aquellos medicamentos que pudieran influir en los resultados del estudio. Después de calibrar el equipo y verificar su correcto funcionamiento se colocó el catéter de MEAR vía transnasal con el paciente en posición supina, la punta distal se posicionó observando la zona de alta presión en el esfínter esofágico inferior (EEI) y se ajustó 2-3 cm por encima del diafragma en los pacientes que fue posible esta maniobra. Una vez corroborada una posición adecuada, se realizó la calibración de los puntos de referencia durante un mínimo de 60 segundos y se procedió al registro de 10 tragos de 5 mL de solución salina a intervalos de 30 segundo. El análisis y la interpretación de los resultados se realizaron de acuerdo con la CC V3.0. La OTSUEG se definió cuando en el estudio de manometría de alta resolución se encontró una IRP por arriba de 15 mmHg con peristalsis esofágica conservada, y que no cumpliera con los criterios de acalasia de acuerdo con la clasificación de Chicago.
Análisis estadísticoEl procesamiento y análisis de los datos se realizó mediante el programa SPSS versión 22.0. Para el análisis univariado se aplicaron pruebas de tendencia central, distribuciones de frecuencias y medidas de dispersión. La distribución de frecuencias simples y sus porcentajes fueron aplicadas a las variables cualitativas: sexo, síntomas esofágicos, síntomas de reflujo, comorbilidades, tratamiento, resolución de síntomas, alteraciones en el esofagograma y endoscopía. Para la variable cuantitativa: edad, se aplicaron pruebas de tendencia central (media, mediana, moda) y medidas de dispersión (desviación estándar). Para la elaboración de gráficos y tablas se utilizó el programa Excel® 2013 y posteriormente la información se trasladó a Microsoft Word® 2013.
Consideraciones éticasLos autores declaran que los procedimientos seguidos se conformaron con las normas éticas del Comité de investigación y ética del Instituto Nacional de Pediatría y de acuerdo con la Declaración de Helsinki. Esta investigación fue aprobada por el comité de estudios retrospectivos institucionales.
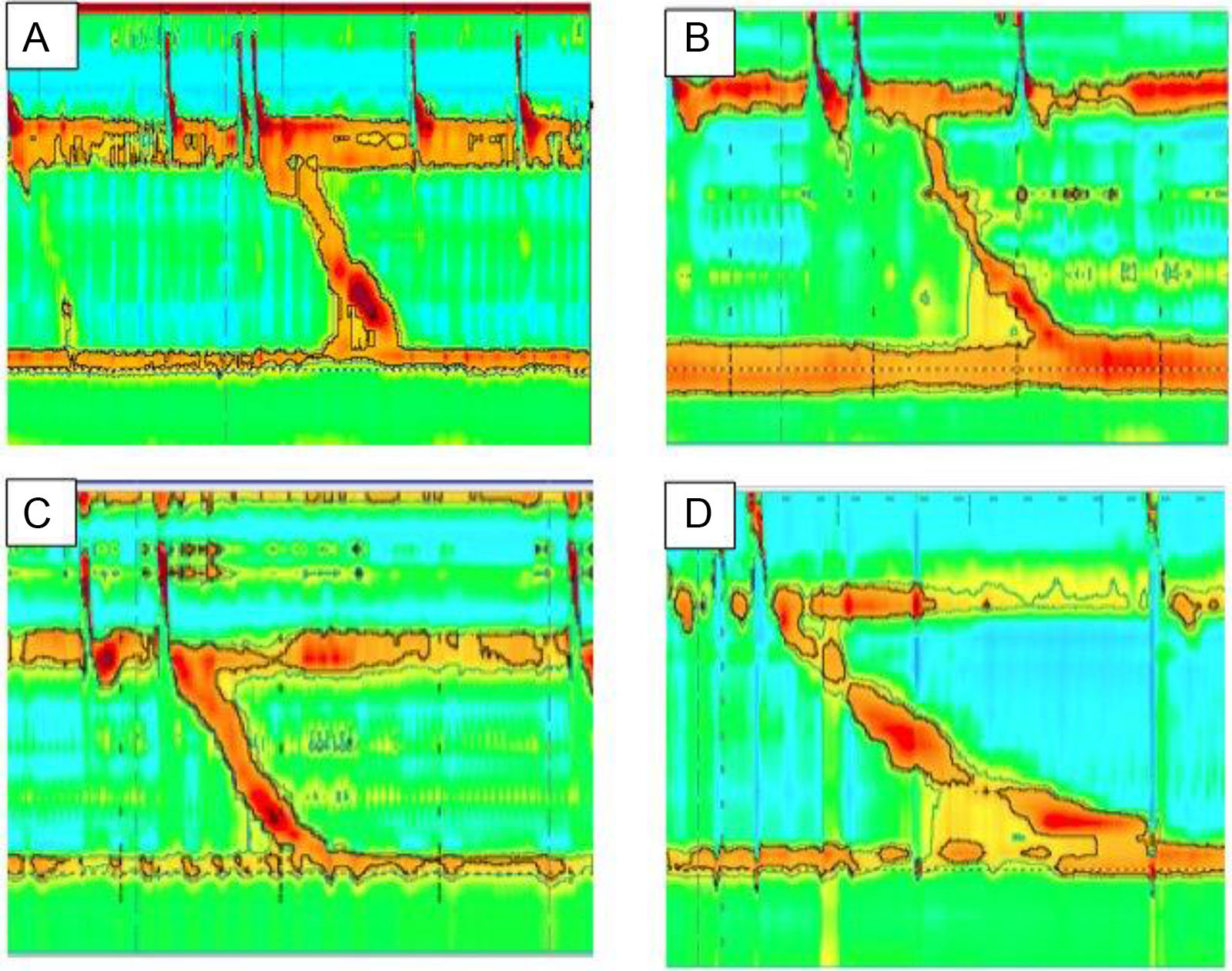
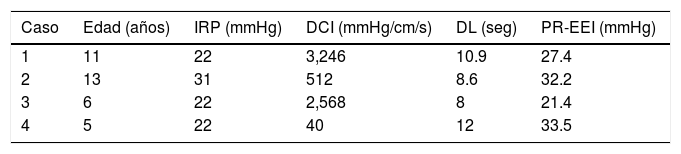
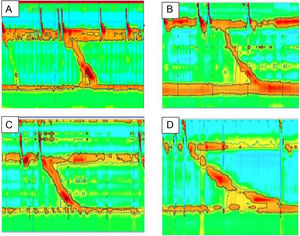
ResultadosDe un total de 213 MEAR practicadas durante el periodo de septiembre del 2015 a septiembre de 2019 en la Unidad de Fisiología y Motilidad Gastrointestinal del servicio de Gastroenterología del Instituto Nacional de Pediatría, cuatro cumplían con el diagnóstico de OTSUEG CC V3.0 con una IRP media de 24 (24.25 ± 3.90 mmHg) (tabla 1) (fig. 1 A-D). En ese tiempo, 143 funduplicaturas fueron realizadas por el servicio de cirugía pediátrica. En tres de los pacientes se realizó funduplicatura tipo Nissen y en el restante, funduplicatura tipo Toupet. Todas las funduplicaturas fueron realizadas mediante cirugía abierta.
Hallazgos manométricos en niños con obstrucción en el tracto de salida de la unión esofagogástrica
| Caso | Edad (años) | IRP (mmHg) | DCI (mmHg/cm/s) | DL (seg) | PR-EEI (mmHg) |
|---|---|---|---|---|---|
| 1 | 11 | 22 | 3,246 | 10.9 | 27.4 |
| 2 | 13 | 31 | 512 | 8.6 | 32.2 |
| 3 | 6 | 22 | 2,568 | 8 | 21.4 |
| 4 | 5 | 22 | 40 | 12 | 33.5 |
DCI: Integral de contractilidad distal; DL: Latencia distal; IRP: Presión de relajación integrada; PR-EEI: presión de reposo del esfínter esofágico inferior.
Manometría esofágica de los pacientes con obstrucción en el tracto de salida de la unión esofagogástrica (UEG).
Pacientes con historia de disfagia posfunduplicatura. La manometría de alta resolución fue consistente con obstrucción al flujo del tracto de salida de la UEG. La presión de relajación media fue de 24 mmHg, la peristalsis fue normal en todos los casos.
Tres de los pacientes tenían antecedentes de neumopatía crónica y síntomas de regurgitación. Dada la persistencia de la sintomatología respiratoria y digestiva fueron sometidos a funduplicatura. El cuarto paciente fue sometido a funduplicatura durante corrección de hernia diafragmática izquierda. El promedio de edad de diagnóstico fue de 8 ± 3.3 años, de los cuales, tres fueron hombres.
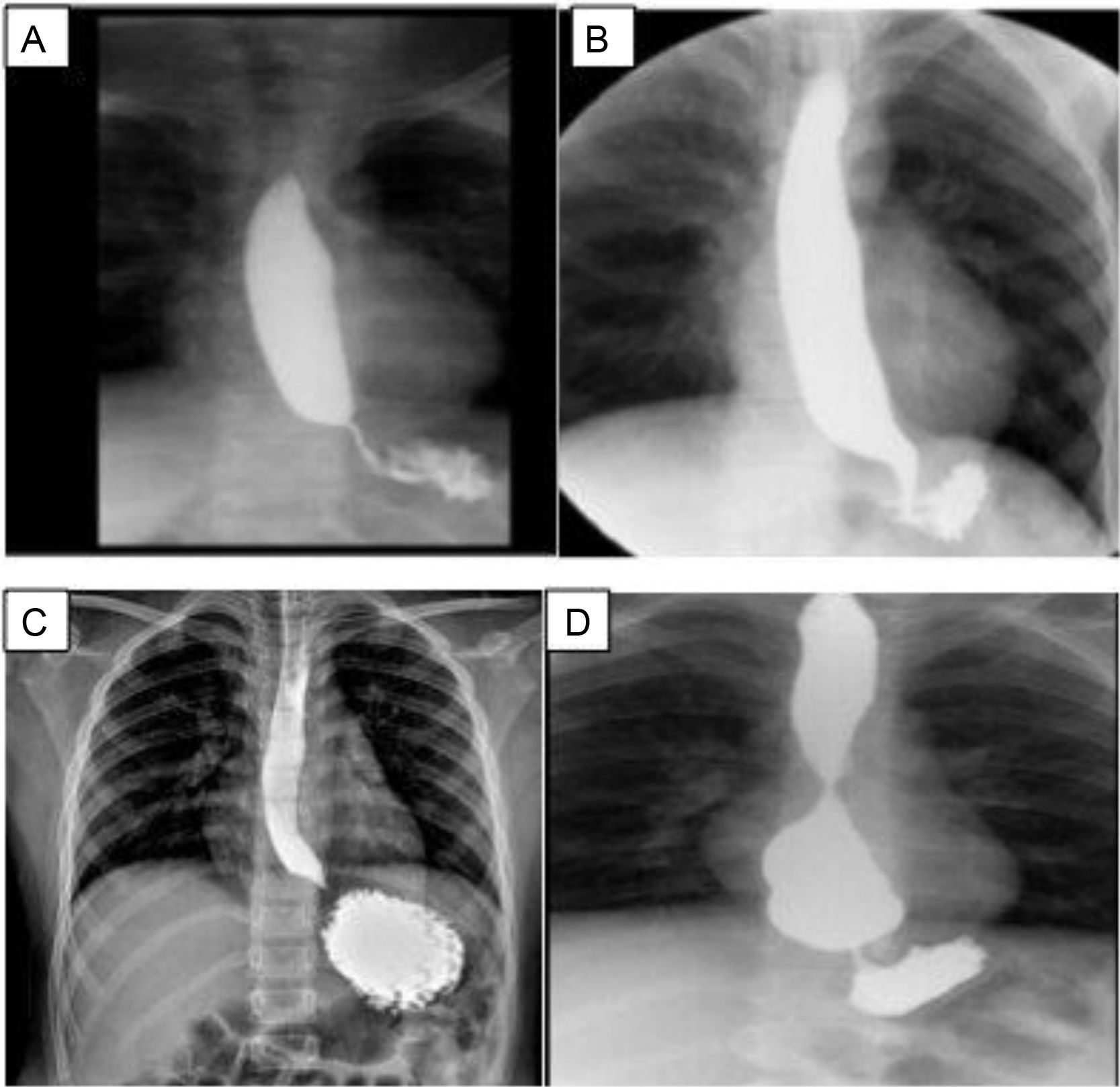
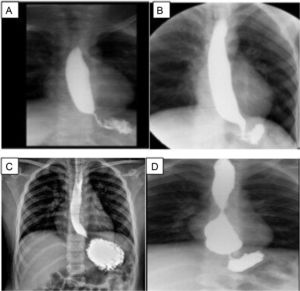
Todos ellos presentaron disfagia posterior al procedimiento quirúrgico con una media de dos semanas (2 ± 1.2 semanas). Por esta razón se les practicó, como primera prueba diagnóstica, un esofagograma, encontrando en los cuatro casos estenosis de la unión esofagogástrica (UEG) (fig. A-D 2). Posterior a esto fueron sometidos a endoscopía, encontrándose dificultad para el paso del endoscopio en dos de los casos, en uno se encontró angulación de la UEG, en el otro la endoscopia se reportó como normal.
Esofagograma de los pacientes posterior a funduplicatura.
A) Caso 1, sobredistensión de la luz esofágica al paso del bario. La unión esofagogástrica (UEG) se observa por debajo del diafragma; B) Caso 2, estrechez de la de la UEG; C) Caso 3, el esófago sobredistiende discretamente en sus tres tercios, con adelgazamiento de la unión esofagogástrica; D) Caso 4, esófago de calibre conservado en los dos primeros tercios, pero con gran aumento de su calibre en el tercio distal, punta roma e incluso con imagen redondeada, y reducción de calibre en la UEG, probable sobreeficiencia de la funduplicatura.
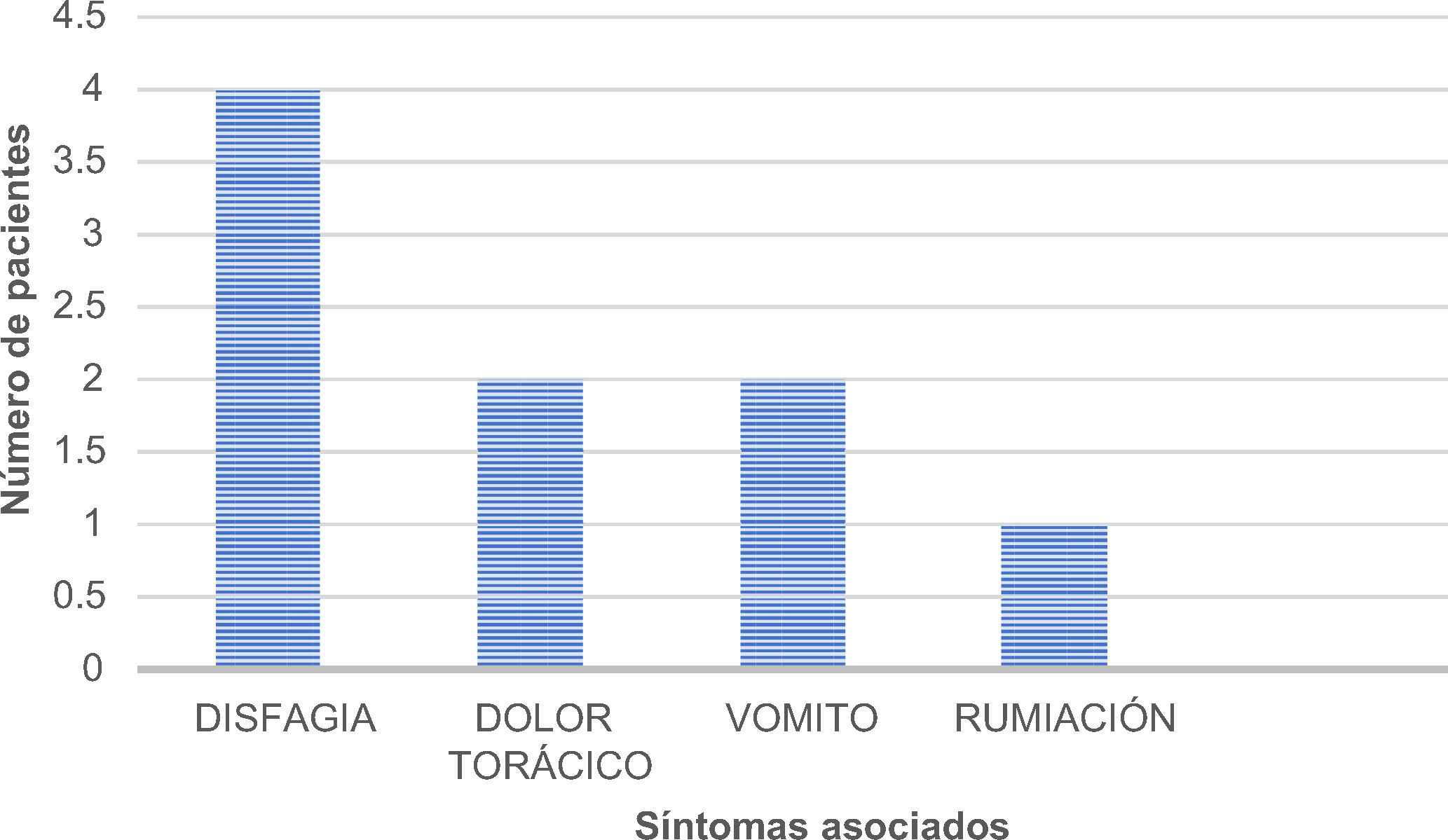
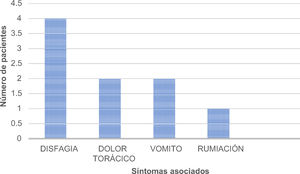
Los principales síntomas referidos fueron disfagia, dolor torácico y vómito. (fig. 3) El tratamiento inicial fue la dilatación en los cuatro pacientes, en un caso con balón por servicio de cirugía y vía endoscópica (Savary-Miller) por servicio de gastroenterología y en los tres casos restantes la dilatación fue realizada exclusivamente con sonda de Savary-Miller, en ninguno de ellos hubo mejoría al cabo de seis meses del tratamiento. En el primer caso se realizaron dos series de dilataciones y posteriormente plastia de la funduplicatura con miotomía de Heller, sin obtenerse mejoría alguna. En el segundo, tercer y cuarto paciente se realizaron dos, una y cuatro series de dilataciones respectivamente.
Al persistir la disfagia se decidió manejo expectante con procinéticos, vigilancia de peso y talla observándose mejoría espontanea de los síntomas en tres de los pacientes. Sin embargo, uno persistió sintomático (tabla 2). La media de respuesta favorable de la sintomatología esofágica fue de 31 meses (media: 31 ± 8.48 meses). La manometría se realizó en promedio a los 19 meses (media: 19.45 ± 20 meses) posfunduplicatura y, solo en el caso en el que se realizó plastia de la funduplicatura, fue posible realizar una manometría de control, evidenciando relajación del EEI al año de iniciada las manifestaciones clínicas.
Tratamiento y respuesta de los pacientes con obstrucción en el tracto de salida de la unión esofagogástrica (OTSUEG)
| Tratamiento | N (%) | Respuesta N (%) |
|---|---|---|
| Sin tratamiento | 3 (50) | 3 (75) |
| Dilatación endoscópica | 4 (100) | 0 (0) |
| Rehechura de funduplicatura | 1(25) | 0 (0) |
| Miotomía de Heller | 1 (25) | 0 (0) |
Todos los pacientes fueron sometidos a dilatación esofágica y a uno de ellos también se le realizó miotomía de Heller más rehechura de funduplicatura.
Desde su descripción en 1956, la funduplicatura ha sido una opción terapéutica en el manejo del paciente con reflujo refractario a tratamiento médico10. Dada su complejidad, los efectos secundarios postoperatorios tales como la disfagia, pueden representar un problema. La disfagia transitoria ocurre en las primeras semanas hasta en el 76% de los casos y en el paciente pediátrico la disfagia severa o recurrente puede ocurrir hasta en el 5.3% de los casos1,2. En nuestro centro encontramos que el 2.8% de los pacientes desarrollaron disfagia posfunduplicatura, sin embargo, desconocemos si todos los pacientes con dicha sintomatología fueron enviados a la unidad de motilidad para su valoración. En nuestro estudio, los síntomas se presentaron en las primeras dos semanas tras el procedimiento, persistiendo por más de cuatro semanas. En adultos, los estudios reportan que la disfagia transitoria puede ocurrir hasta en las primeras seis semanas tras el procedimiento y si esta se prolonga por encima de este valor, hablamos de disfagia persistente11,12.
La OTSUEG es un diagnostico relativamente nuevo4 y de acuerdo con la calificación de Chicago, este se define con una IRP elevada y peristalsis esofágica conservada3,13-15. En la población adulta, Wilshire et al.12 encontraron que hasta el 64% de los pacientes con disfagia posfunduplicatura tenían evidencia de OTSUEG demostrado manométricamente por una elevación en la IRP. Se conoce muy poco de esta patología en el paciente pediátrico y los estudios publicados se limitan a población adulta. Diferentes autores han reportado una prevalencia de esta patología que va del 3.3-14%, cifras muy cercanas a las nuestras (2%)16-18.
Como se puede apreciar, en nuestro trabajo se identificaron cuatro pacientes con OTSUEG secundaria a funduplicatura, diagnosticados por MEAR, en donde se encontró, como ya lo señalamos anteriormente, una IRP elevada (media: 24.25 ± 3.90 mmHg). La media de edad fue de ocho años y una relación hombre-mujer 3:1 a diferencia de la población adulta, en la que dos tercios de los pacientes son mujeres13,19.
Hasta donde nos fue posible encontrar, en la literatura se informa que la manifestación más frecuente es la disfagia (57-96%)8,20, asociada usualmente con causas obstructivas (42%), como hernia hiatal, estenosis esofágica y cáncer, así como antecedente de cirugía, encontrándose esta ultima en la mitad de los pacientes con OTSUEG15.
En nuestro estudio, 75% de los pacientes tenían historia de funduplicatura tipo Nissen, sin embargo, los estudios previos no mencionan una asociación entre el tipo de funduplicatura realizado y la presencia de este trastorno de la motilidad20,21.
Todos los pacientes fueron sometidos a estudio de imagen (esofagograma) y endoscopia digestiva alta en búsqueda de etiología de la sintomatología gastrointestinal, evidenciándose en todos los casos estenosis de la UEG (una de las endoscopias fue reportada como normal), por lo que el manejo inicial en estos pacientes fue la dilatación, sin obtenerse una respuesta favorable, ya que en todos los casos persistió la disfagia. Las tasas de éxito que se reportan en la literatura son muy variadas, Okeke et al.8 encontraron una respuesta favorable del 12% en tanto que en forma contrastante, Richter y Clayton reportan una respuesta hasta en el 67% de los casos tras la dilatación con balón neumático11.
El paciente sometido a plastia de la funduplicatura más miotomía de Heller tampoco presentó mejoría tras la intervención, caso contrario a lo reportado por Scherer et al. quienes encontraron mejoría de la sintomatología en el 75% de los pacientes sometidos a plastia de la funduplicatura y respuesta hasta en el 100%22 de los pacientes que son sometidos a miotomía de Heller. Recientemente se ha empleado la miotomía endoscópica peroral (POEM) en los trastornos de la motilidad esofágica, incluida la OTSUEG con tasas de remisión del 60%23.
Por otro lado, se ha descrito que entre un 33-73% de los pacientes pueden tener una resolución de los síntomas sin necesidad de ningún tipo de intervención4,13,16; si bien en nuestros casos, se intentaron diferentes procedimientos, en ninguno de ellos se observó mejoría alguna tras seis meses de seguimiento, por lo que se decidió no continuar manejo endoscópico o quirúrgico, encontrando resolución espontánea de los síntomas en el 75% de los pacientes en un promedio de 31 meses tras el diagnóstico de OTESUEG.
Las limitaciones de nuestro estudio, es que hay pocos casos y el tratamiento no fue homogeneizado ya que éste dependió del médico tratante. Sin embargo, al existir pocos datos en la literatura mundial consideramos importante mostrar la experiencia de nuestro hospital.
ConclusiónLa OTSUEG es un hallazgo manométrico poco descrito en la población pediátrica, y el cual debe ser sospechado en todo paciente que presente disfagia posfunduplicatura. El tratamiento desafortunadamente continúa siendo un desafío, si bien la mitad de éstos resuelven sin intervención alguna, aún existen importantes limitaciones para definir un manejo óptimo de este trastorno de la motilidad.
FinanciaciónEl presente trabajo no requirió ningún tipo de financiación.
Conflicto de interesesLos autores declaran no presentar ningún conflicto de intereses.