La estrongiloidiasis es una enfermedad endémica en regiones tropicales y subtropicales, reportada con mayor frecuencia en inmunosuprimidos y que se presenta con dolor abdominal, diarrea, estreñimiento, náuseas y/o anorexia1. Habitualmente el compromiso es duodenal e inusual en colon.
Su prevalencia es variable y en algunas áreas puede llegar al 25%. En Perú se estima una prevalencia promedio del 2.7%, afectando en la selva hasta el 40% de la población2.
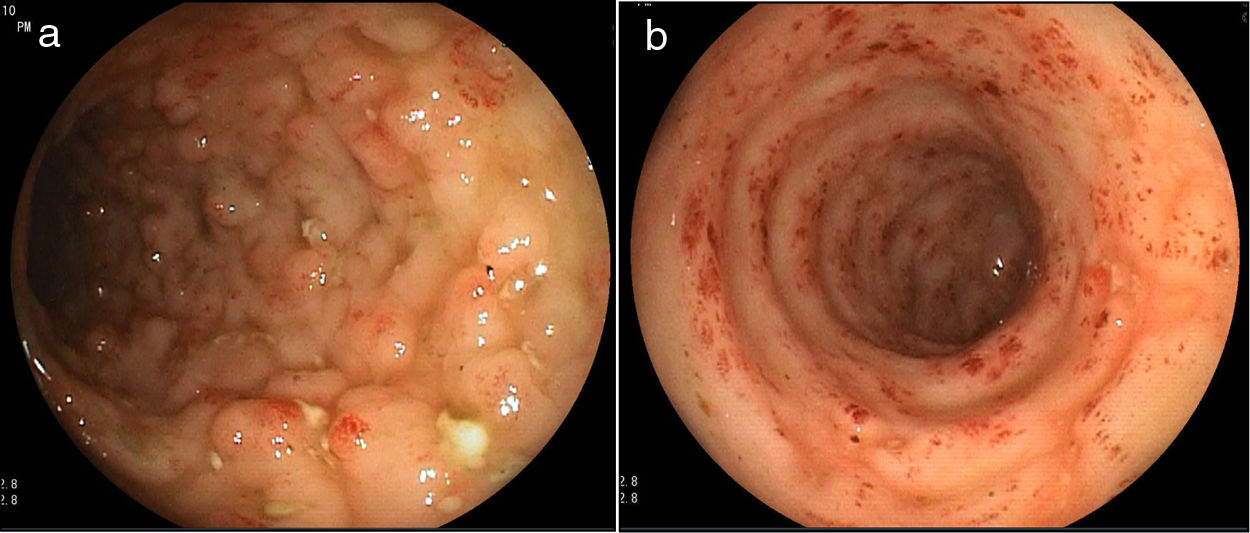
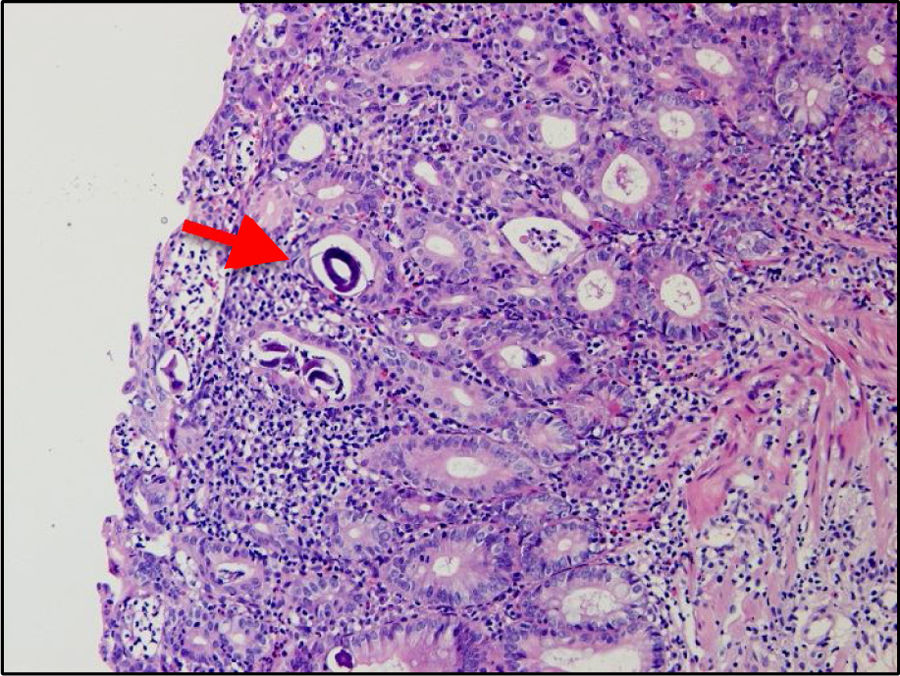
Presentamos el caso de una mujer de 32 años con 3 semanas de enfermedad caracterizada por dolor abdominal, deposiciones líquidas con moco, aunque sin sangre, náuseas, vómitos y descenso del peso. Al examen se evidencian placas blanquecinas en la cavidad oral, el abdomen blando, depresible y doloroso en la mitad inferior, y al tacto rectal sin estigmas de sangrado. En los exámenes auxiliares se observa: hemoglobina, 10.1g/dl; leucocitos, 7,900/μl; eosinófilos, 11.2% (880/μl); proteínas totales, 5.2g/dl; albúmina, 3g/dl; leucocitos en heces, 50-80/campo; hematíes, 0/campo; parasitológico, negativo, y ELISA VIH, positivo. En la colonoscopía se observó desde el ciego hasta el recto proximal pérdida del patrón vascular, acortamiento de haustras, edema de mucosa, eritema, algunas úlceras de 3-4mm con lecho cubierto por fibrina y segmentos con aspecto nodular (figs. 1a y b). En el estudio histológico se encontró eosinófilos: 30-40/campo de alto poder, infiltrado inflamatorio agudo y crónico, leve distorsión de arquitectura glandular y larvas rabditoides de Strongyloides stercoralis (fig. 2). Se completó estudio con endoscopia alta hallándose en duodeno erosiones, áreas pálidas y ausencia de vellosidades, con evidencia histológica de larvas de Strongyloides stercoralis.
La paciente recibió tratamiento con ivermectina 200μg/kg/día por 2 días, con evolución clínica favorable, y una tercera dosis 2 semanas después.
El Strongyloides stercoralis tiene un ciclo de vida complejo, con capacidad de existir y replicarse en el hospedero durante décadas, esto es debido a que las larvas rabditiformes maduran en larvas filariformes dentro del tracto gastrointestinal, penetrando la piel perianal o la mucosa colónica para completar el ciclo de autoinfección3,4.
Los factores de riesgo para adquirir la infección son: sexo masculino, estado socioeconómico bajo, alcoholismo, raza blanca, inmunosupresión, ocupaciones en contacto con tierra como la agricultura y la minería5.
El cuadro clínico comprende 4 presentaciones: a) estrongiloidiasis aguda con signos locales de irritación en la piel por el ingreso de la larva y bronquitis por la migración a los pulmones; b) estrongiloidiasis crónica, asintomática en la mayoría de pacientes y otros pueden tener diarrea, estreñimiento, dolor abdominal, náuseas y asma; c) hiperinfección, caracterizado por un ciclo de autoinfección acelerada que exacerba los síntomas gastrointestinales y pulmonares, generalmente se desarrolla en pacientes inmunocomprometidos; y d) diseminada, es una presentación de hiperinfección que incluye además zonas donde no se da el ciclo de vida normal (tracto gastrointestinal, peritoneo y pulmones) pudiéndose encontrar larvas en el sistema nervioso central, hígado, riñón y otros órganos1,5.
La presentación de hiperinfección con o sin diseminación son formas potencialmente mortales que se desarrollan generalmente en inmunosupresión, corticoterapia, postrasplantados, neoplasia hematológica y con frecuencia en la coinfección con HTLV-1, que condiciona falla en la respuesta Th-2 de los linfocitos, encargada de controlar la infección por este parásito1,5,6.
También está descrita la infección por VIH como factor de riesgo para la infección por Strongyloides stercoralis, sin embargo la respuesta Th-2 no se encuentra disminuida, lo cual explicaría el menor riesgo de enfermedad diseminada. Nuestra paciente resultó positiva para infección por VIH y negativa para HTLV-1, desarrollando un cuadro de estrongiloidiasis crónica sintomática asociada a eosinofilia periférica1,6,7.
La colitis por Strongyloides puede parecerse a una colitis ulcerosa, pero las características distintivas de esta entidad son: atenuación de las lesiones en el colon distal y recto, lesiones en parches (áreas de mucosa normal), infiltrados ricos en eosinófilos, arquitectura de criptas relativamente intacta, afectación frecuente de la submucosa3,4,8,9. La colonoscopía puede mostrar edema de mucosa, erosiones, seudopólipos, hemorragia y ulceraciones, que se alternan con partes de mucosa normal.
El diagnóstico diferencial incluye enfermedad inflamatoria intestinal (EII), amebiasis, colitis por Shigella, Campylobacter o Yersinia, colitis inducida por fármacos, colitis eosinofílica, colitis isquémica9.
El tratamiento en el caso de estrongiloidiasis crónica es ivermectina vía oral a 200μg/kg/día por 2 días, luego repetir a las 2 semanas una dosis. En casos severos la administración debe ser parenteral (subcutánea) a dosis de 200μg/kg/día por un tiempo variable (3 a 22 dosis). El tratamiento y el seguimiento se recomienda continuar hasta que el cultivo fecal en placa de agar para S. stercoralis sea negativo posterior a 2 semanas de tratamiento y así asegurar la erradicación, eliminando el ciclo el ciclo de autoinfección10.
Por lo tanto, es importante la sospecha clínica, endoscópica e histológica de colitis por Strongyloides en un paciente con diarrea inflamatoria y hallazgos endoscópicos sugerentes de colitis ulcerosa, pues un diagnóstico erróneo y tratamiento tardío puede tener un desenlace fatal.
Responsabilidades éticasLa presentación de la presente carta científica se ha realizado cumpliendo con las directrices de la Declaración de Helsinki de 1975. No ha sido necesario obtener autorización del comité de ética y consentimiento informado del paciente para recibir algún tratamiento, ya que solo describimos un caso respetando la privacidad. Los autores declaran que en este artículo aparecen datos no personales del paciente y se ha respetado el anonimato, por lo que no fue necesario obtener el consentimiento para la publicación.
Protección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo aparecen datos de un paciente, el cual es totalmente anónimo.
Derecho a la privacidad y consentimiento informadoLos autores declaran que se ha respetado la privacidad de los datos del paciente, así mismo se tiene el consentimiento firmado de los autores para la publicación.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.