Los hemangiomas hepáticos gigantes (HHG) son aquellos con un tamaño superior a 4cm.
ObjetivoEl objetivo de este estudio fue describir los hallazgos clínicos del HHG, sus factores de riesgo, el abordaje diagnóstico y el manejo, y comparar esta información con la del hemangioma convencional.
MétodosSe realizó un análisis retrospectivo del periodo 1990-2008 de pacientes con diagnóstico, sea por imagen o histopatología, de hemangioma hepático atendidos en nuestro hospital. De cada paciente se revisó su expediente para extraer información médica y/o quirúrgica.
ResultadosDe 57 pacientes con hemangioma hepático, 41 (72%) eran mujeres y 32 (56%) tenían un HHG. La mediana de tamaño fue de 4.49cm. Con respecto a los HHG, el 31.2% estaban asintomáticos; el síntoma más común fue dolor. Tanto los síntomas como el uso de anticonceptivos orales fueron más comunes en pacientes con HHG. Nueve pacientes con HHC fueron sometidos a cirugía: 2 biopsias abiertas por duda diagnóstica, una enucleación y 6 resecciones.
ConclusionesLos HHG son más prevalentes en mujeres y, cuando son sintomáticos, el dolor es la manifestación más frecuente. El diagnóstico habitualmente se hace por imagen, pero a veces se requiere abordaje quirúrgico por duda diagnóstica. El uso de anticonceptivos orales es probablemente un factor de riesgo de más peso para el HHG que para el hemangioma convencional; esta asociación necesita ser estudiada más a fondo.
Giant hepatic hemangiomas (GHHs) are those that are larger than 4cm in size.
AimsThe aim of this study was to describe GHH clinical findings, their risk factors, diagnostic approach and management, and to compare these data with those of conventional hemangiomas.
MethodsWe performed a retrospective analysis of patients diagnosed with hemangiomas, whether by imaging studies or histopathology, at our hospital within the time frame of 1990-2008. The medical records of each patient were reviewed to obtain clinical and surgical data.
ResultsOf the 57 patients with liver hemangioma, 41 (72%) were women and 32 (56%) had GHH. Liver hemangioma median size was 4.49cm. In regard to the patients with GHH, 31.2% were asymptomatic and when symptoms presented, pain was the most common. Both symptoms and oral contraceptive exposure were more common in the GHH patients. Nine patients with GHH underwent surgery: 2 open biopsies due to diagnostic uncertainty, one enucleation, and 6 resections.
ConclusionsGHHs are more prevalent in women and when symptomatic, pain is the most frequent complaint. Diagnosis is usually made through imaging studies, but when there is diagnostic doubt, surgical exploration is sometimes needed. Oral contraceptive use is most likely more of a risk factor for GHH than for conventional hemangioma, but this association needs to be studied further.
Los hemangiomas hepáticos (HH) son los tumores hepáticos benignos más comunes, con una prevalencia del 7% en autopsias y del 1-20% en la población en general1–4. Son más comunes en las mujeres probablemente como resultado de la influencia de las hormonas sexuales femeninas en su crecimiento5. Los hemangiomas hepáticos gigantes (HHG), definidos como aquellos HH con un tamaño mayor de 4cm, representan el 10% de todos los HH.
Por lo general los HH son asintomáticos y su hallazgo es incidental6. Se han reportado síntomas hasta en el 40% de los pacientes con HHG en algunas series, principalmente dolor abdominal, pero también síntomas relacionados con un efecto de masa, como saciedad temprana, náuseas, vómito, colestasis o hasta tos7–10. Las manifestaciones menos comunes incluyen ascitis quilosa, hemoperitoneo debido a una rotura espontánea y síndrome de Kasabach-Merritt, en el cual el HH se asocia con trombocitopenia y coagulación intravascular6,11–13.
Se sospecha HH cuando las imágenes por ultrasonido muestran nódulos con hiperecogenicidad homogénea, sin embargo se requieren exámenes adicionales de imaginología, generalmente tomografía computarizada trifásica (TCT) o resonancia magnética (RM), para confirmar el diagnóstico debido a la falta de especificidad de los hallazgos del ultrasonido. La TCT usualmente muestra una concentración progresiva durante la fase arterial de forma centrípeta. La RM muestra una intensidad de baja señal en las secuencias ponderadas en T2 y un incremento de la concentración interna tras la administración del gadolinio14. La tomografía por emisión de positrones con glóbulos rojos marcados con Tc-99m podría ser útil cuando el diagnóstico es incierto; tiene una sensibilidad, una especificidad y una exactitud del 97, 83 y 96%, respectivamente15. La tomografía por emisión de positrones es útil para diferenciar los HH heterogéneos de los angiosarcomas16. El diagnóstico diferencial incluye angiomatosis, metástasis, quistes hemáticos, peliosis hepática y carcinoma hepatocelular, entre otros.
Las opciones de tratamiento del HH, incluyendo el HHG, son la observación, enucleación, resección hepática y embolización arterial transcatéter; recientemente la ablación por radiofrecuencia progresiva ha sido utilizada para el tratamiento de los HHG, mostrando buenos resultados17. La observación clínica se recomienda para la mayoría de los pacientes, pero el tratamiento activo debe ser reservado para aquellos pacientes que presenten síntomas severos o complicaciones relacionadas con la enfermedad18. Las indicaciones quirúrgicas incluyen dolor abdominal, efecto de masa, síndrome de Kasabach-Merritt, incremento del tamaño del hemangioma durante el seguimiento y resultados equívocos durante la evaluación radiológica que conducen a un diagnóstico incierto. Con respecto a la cirugía, existen 2 estrategias distintas: enucleación y resección hepática. Los factores más importantes asociados con las complicaciones quirúrgicas son el tamaño del tumor y la presencia de síntomas19. La enucleación es una mejor opción ya que la resección se asocia con una estancia hospitalaria más larga, mayor pérdida de sangre y necesidad de transfusión20–23. La embolización arterial percutánea transcatéter preoperatoria es útil en la reducción del riesgo de sangrado interoperatorio24. La embolización con bleomicina y lipiodol es una alternativa útil cuando los HH no son tributarios para cirugía25.
El objetivo de este estudio es describir la experiencia en nuestro hospital con respecto al diagnóstico y el manejo de los hemangiomas gigantes y compararla con aquella con los hemangiomas convencionales.
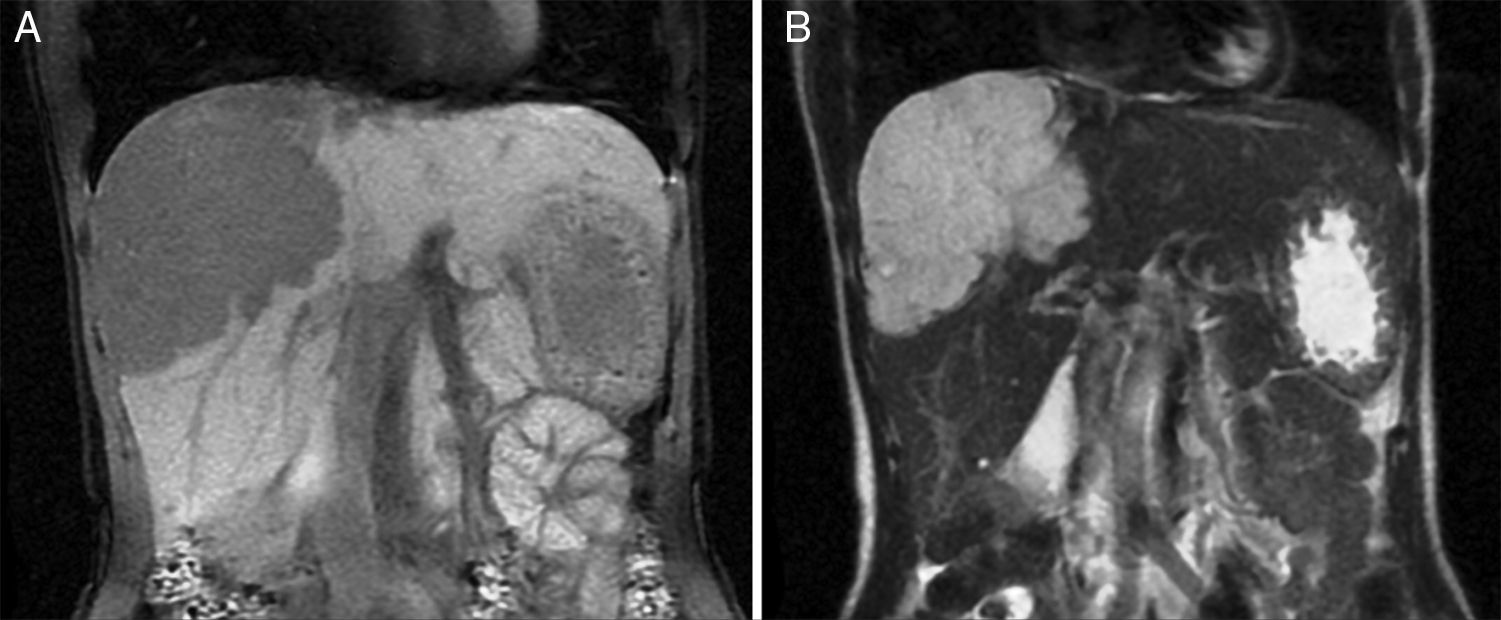
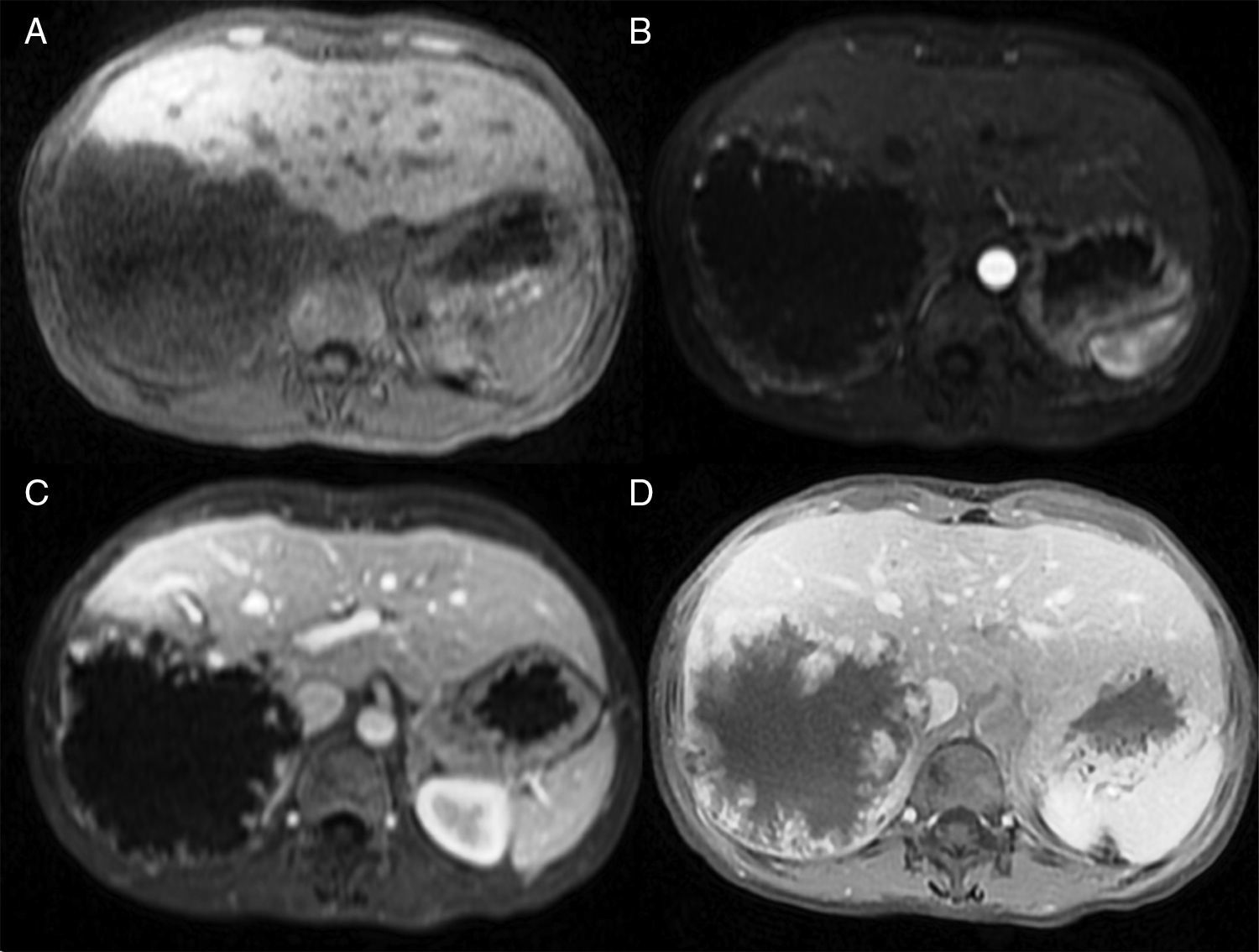
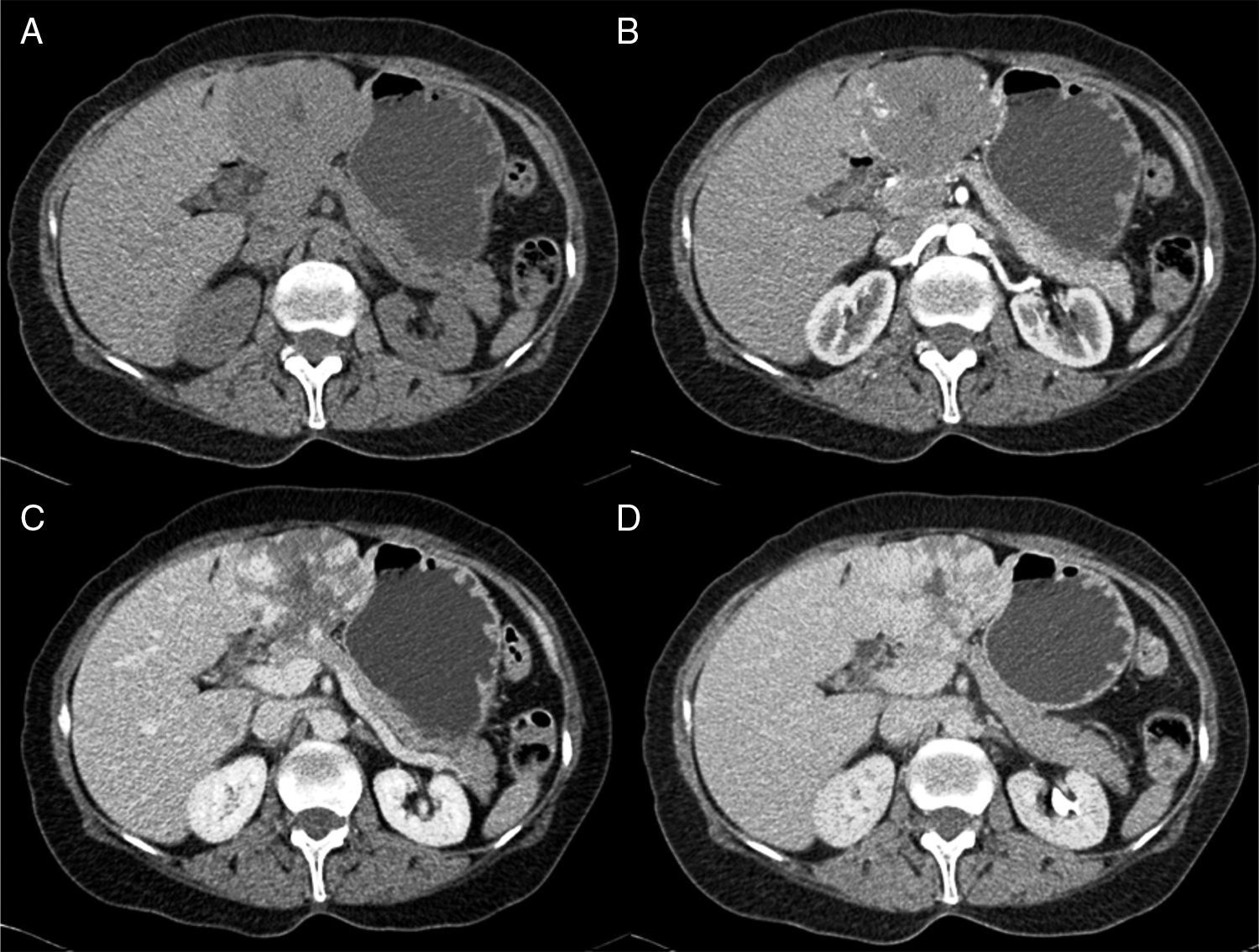
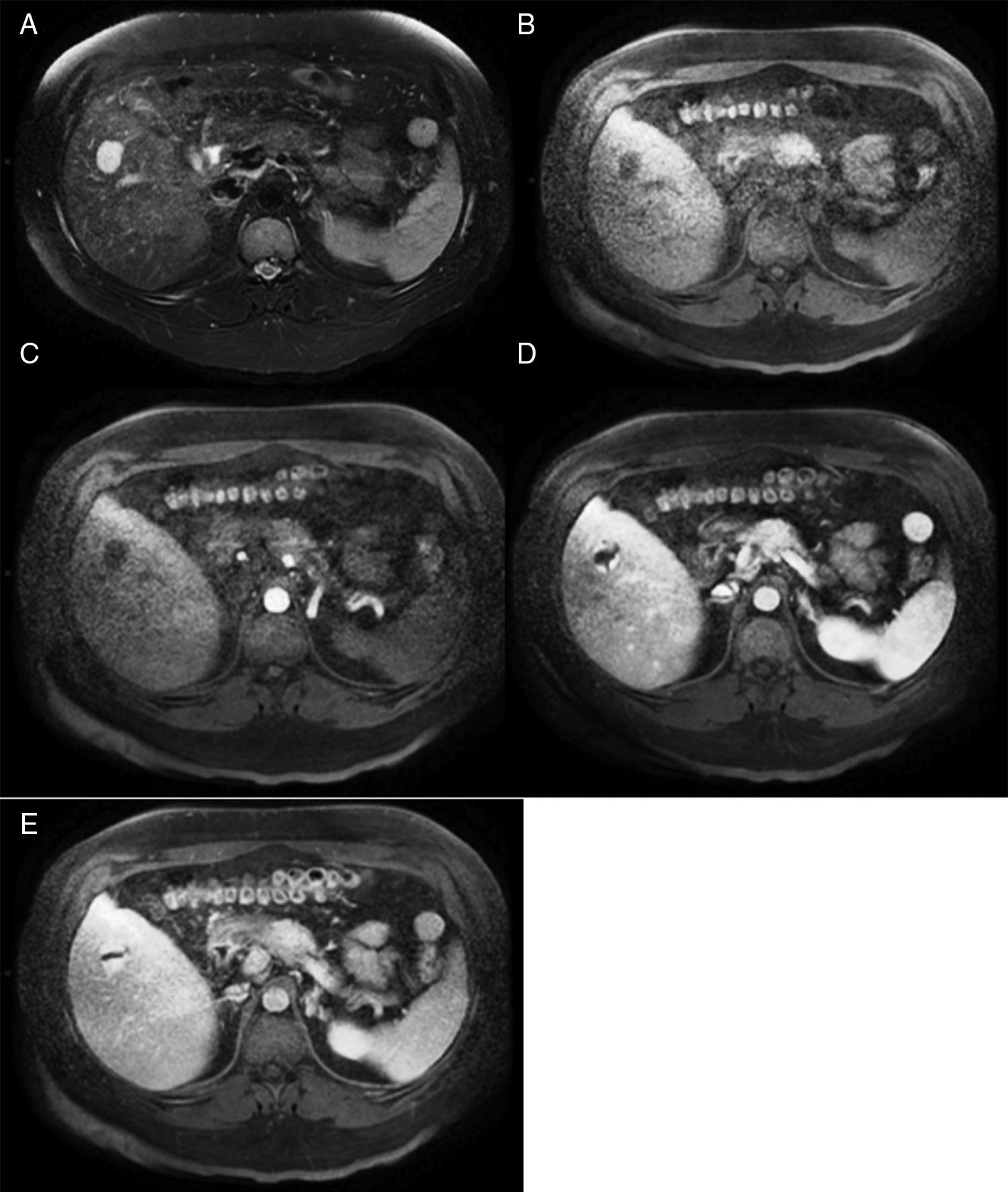
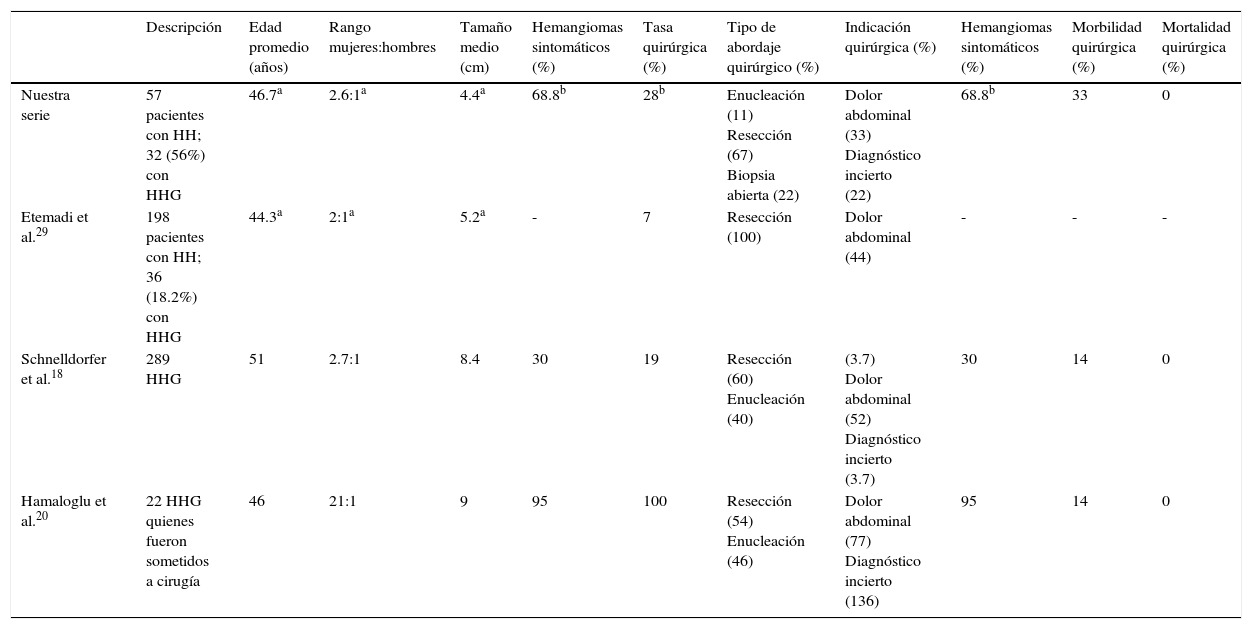
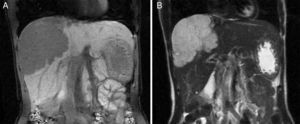
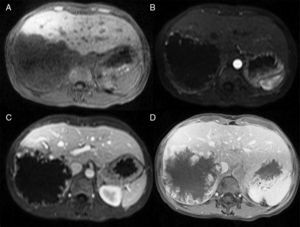
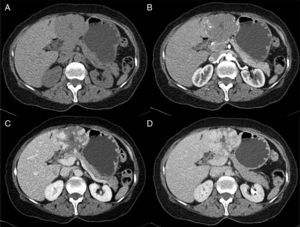
MétodosLlevamos a cabo un análisis retrospectivo, durante el periodo del 1 de enero de 1990 hasta el 31 de noviembre del 2008, de pacientes con HH de nuestro hospital. Realizamos una búsqueda electrónica de los expedientes tanto de pacientes hospitalizados como externos buscando el diagnóstico de hemangioma y/o tumor hepático benigno, que corresponden a las categorías de CIE 10, D 18.0 y D 13.4, respectivamente. Incluimos a todos los pacientes con HHG y HH, con diagnóstico basado en la presencia de hallazgos de imagen concluyentes en TCT o RM (concentración nodular periférica en la fase temprana seguida de un incremento centrípeto durante la fase tardía) (figs. 1-4) o en un estudio histológico. Se revisaron los expedientes médicos de cada paciente para obtener su información demográfica, clínica, radiológica y de laboratorio, evolución y tratamiento; si se practicó alguna cirugía, información en cuanto al tipo de cirugía, la duración, las complicaciones y si fue necesaria alguna transfusión. El dolor debido al HH se definió como dolor persistente en el lado derecho del abdomen superior, que no podía ser definido por algún diagnóstico alterno, incluyendo síndrome del intestino irritable.
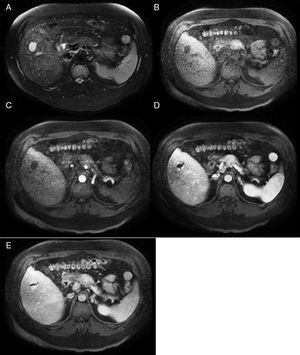
Resonancia magnética de un HH en el lóbulo derecho. A) La imagen ponderada en T2 muestra una masa focal hiperintensa. B) El hemangioma es hipointenso en las imágenes ponderadas de T1. C, D, E) Las imágenes muestran un realce nodular centrípeto progresivo en las fases arterial, portal y tardía.
Se utilizó un equipo Siemens Sonoline Antares, Phillips o General Electric Logic 9, con sondas convexas de 1 a 7MHz. El protocolo de exploración en nuestro instituto comienza con el lóbulo hepático izquierdo, después el lóbulo hepático derecho, buscando lesiones focales; si se encuentra alguna lesión focal, debe ser demostrada en 2 planos, medida, y después se aplica doppler con color para evaluar su vascularidad.
Tomografía computarizada trifásicaSe utilizó un tomógrafo computarizado multidetector de 16 o 64 cortes (Somatom, Sensation 16 o 64; Siemens Munchen, Alemania) y se obtuvieron imágenes con cortes de 3-5mm con un intervalo de reconstrucción de 2-2.5mm. Todos los casos fueron analizados en una estación de trabajo con la capacidad de producir imágenes coronales reformateadas. Todos los pacientes recibieron contraste tanto por vía oral como por vía intravenosa. Para el contraste intravenoso, 120ml de Conray (Mallinckrodt Baker, Inc., St. Louis Missouri, EE. UU.) fueron administrados 45s antes de realizar el escaneo; para el contraste oral, 40ml de ioditrast M60 (Justesa Imagen Mexicana) fueron diluidos en 1,000ml de agua y administrados a todos los pacientes por vía oral una hora antes de la tomografía computarizada. Todas las imágenes de la TCT fueron analizadas por lo menos por 2 radiólogos certificados.
Imágenes por resonancia magnéticaLa RM) se realizó con un sistema 1.5 T (Signa Excite HD, GE Healthcare, Milwaukee, EE. UU.), utilizando una variedad de programas que fueron actualizados de acuerdo a su evolución a lo largo del periodo del estudio. Las secuencias de imagen estándares para el hígado incluían la imagen ponderada en fase de T1 y eco de gradiente en-fase y gradiente de eco de fase-opuesta y secuencias ponderadas de espín rápido en T2. Las imágenes ponderadas en T1 se repitieron después de haber administrado el material de contraste durante las fases hepática-arterial (19-25s), portal (40-45s), venosa (60-65s) y retardada (3-5min). Los pacientes recibieron gadopentato de dimeglumina (Gd-DTPA [Magnevist, Bayer Schering Pharma]) en una dosis media de 0.1 mmol/kg de peso corporal, en bolo único a una tasa de 1.5-2ml/s, seguido por un lavado con solución salina (volumen medio 20ml).
Análisis estadísticoA excepción de la edad, todas las variables mostraron una distribución no normal y se emplearon pruebas estadísticas no paramétricas. Las variables categóricas fueron descritas utilizando frecuencias y porcentajes y las variables continuas con medianas y rangos intercuartílicos. Las variables categóricas fueron descritas utilizando frecuencias y porcentajes, las variables continuas con medianas y rangos intercuartilares. La comparación entre grupos se realizó con prueba de Chi cuadrada o prueba exacta de Fisher. Se llevó a cabo el análisis de los datos con el SPSS v17.
ResultadosFueron evaluados un total de 57 pacientes con HH, 72% mujeres, cuya edad media fue de 46.7±11.5 años; no se encontró una diferencia significativa en pacientes con y sin HHG. Treinta y dos pacientes tenían HHG, y se incluyeron 96 lesiones en el análisis: 32 HHG y 64 hemangiomas convencionales. Trece pacientes con HHG tenían adicionalmente uno o más hemangiomas convencionales, y 7 pacientes sin HHG tuvieron más de una lesión. El tamaño medio de los hemangiomas era de 4.49cm, con un rango de 1-11cm. El número promedio de lesiones fue de 1.68 hemangiomas por cada paciente, con un rango de 1 a 10. La distribución de los HHG fue de la siguiente forma: lóbulo derecho en 18 pacientes (56%), lóbulo izquierdo y ambos lóbulos en 7 pacientes cada uno (22%). La ausencia del consumo de alcohol fue más común en pacientes sin HHG (p=0.003, RM 3.8, IC 2.7-5.4), mientras el uso previo o actual de anticonceptivos fue más común en pacientes con HHG (p=0.001, RM 1.45, IC 1.29-1.7).
Diez pacientes con HHG (31.2%) se encontraban asintomáticos y fue un hallazgo incidental, en el resto, el dolor era el síntoma más común y se encontró en 11 pacientes (34.4%), seguido por 3 pacientes (9.4%) con un aumento en el perímetro abdominal. Un paciente desarrolló colangitis debido a que el HHG comprimió el conducto biliar común. La tabla 1 muestra el diagnóstico que llevó al descubrimiento de los HHG en los casos en los que fue un hallazgo incidental. Los síntomas fueron más comunes en pacientes con un HHG (p=00.003). Cuando en lugar de dividir los HH en 4cm lo hicimos en aquellos menores y mayores de 3cm, la presencia de los síntomas ya no representaba una diferencia significativa entre los 2 grupos (p=0.09)
Diagnóstico que llevó al hallazgo incidental de hemangiomas hepáticos gigantes
| Causa de detección | N |
|---|---|
| Enfermedad ulcerosa péptica (relacionada con AINE) | 1 |
| Anormalidades en pruebas de funcionamiento hepático secundarias a medicamentos | 1 |
| Colecistitis aguda | 2 |
| Hepatitis viral | 1 |
| Infección del tracto urinario | 1 |
| Colangitis | 1 |
| Fiebre de origen desconocido | 1 |
| Histerectomía complicada con peritonitis | 1 |
| Síndrome del intestino irritable | 1 |
AINE: antiinflamatorios no esteroideos.
El diagnóstico de HHG se llevó a cabo inicialmente con ultrasonografía en 29 pacientes y con TCT en los otros 3. El diagnóstico se confirmó con TCT o RM en todos los casos con la excepción de un paciente en el cual se hizo una resección hepática después del diagnóstico por ultrasonografía. Las pruebas de función hepática fueron normales en todos los pacientes.
Entre los pacientes con HHG, se indicó seguimiento en 23 pacientes (72%), 3 de ellos sufrían de dolor, sin embargo no se llevó a cabo ninguna cirugía; en 2 de ellos debido a que el dolor fue compatible con un trastorno funcional y desapareció con antiespasmódicos; y en uno de ellos porque el paciente no aceptó el procedimiento quirúrgico. Se llevó a cabo la cirugía en los otros 9 pacientes (28%), 2 de ellos eran asintomáticos y la indicación era proceder a una biopsia abierta debido a la incertidumbre del diagnóstico, luego de una evaluación radiológica minuciosa; en ambos casos los radiólogos no pudieron excluir una metástasis de un primario desconocido. La tabla 2 muestra las características de ambos, tanto los pacientes que fueron asignados a vigilancia como los que fueron tratados con cirugía. Se hallaron complicaciones relacionadas con la cirugía en 3 pacientes, uno de los cuales desarrolló un hematoma hepático que llevó a un choque hipovolémico y los otros 2 se complicaron con un derrame pleural derecho, ambos se resolvieron con un tubo torácico y presión negativa. No se observó ninguna mortalidad relacionada con la cirugía en el seguimiento a largo plazo (66.5±58 meses). La tabla 3 muestra información importante en cuanto a los procedimientos quirúrgicos.
Características de los pacientes de acuerdo al tratamiento
| Vigilancia n=23 | Cirugía n=9 | |
|---|---|---|
| Mujeres, n (%) | 18 (78) | 7 (78) |
| Edad (años), promedio | 46 | 48 |
| Manifestaciones clínicas, n (%) | ||
| Ninguna | 8 (35) | 2 (22) |
| Dolor | 3 (13) | 8 (89) |
| Incremento del perímetro abdominal | 1 (4) | 2 (22) |
| Colangitis | 0 (0) | 1 (11) |
| Tamaño del hemangioma (cm), mediana | 6 | 9 |
| Numero de hemangiomas, mediana | 1 | 1 |
| Seguimiento (meses), promedio | 80.1 | 66.5 |
Características de los procedimientos quirúrgicos (n=9)
| Duración, mediana (rango) | 600min (120-640) |
| Tiempo entre la presentación de los síntomas y diagnóstico, mediana (rango) | 6m (1-60) 6m (1-60) |
| Tipo de cirugía, n (%) | |
| Enucleación | 1 (11) |
| Resección | 6 (67) |
| Biopsia abierta | 2 (22) |
| Hemoglobina preoperatoria, mediana (rango) | 14.2 g/dl (12-17) |
| Hemoglobina postoperatoria, mediana (rango) | 12.5g/dl (10-14) |
| Pérdida de hemoglobina, mediana | 1.8g/dl |
| Pacientes transfundidos, n (%) | 6 (66) |
| Unidades de sangre transfundida, unidades (rango) | 2.5 (1-9) |
| Complicaciones relacionadas con la cirugía, n (%) | 3 (33) |
| Sangrado estimado, ml (rango) | 500 (105-8,000) |
En nuestro estudio reportamos a cerca de 32 pacientes con HHG, 23 de los cuales eran candidatos a una estrategia de vigilancia, y en el resto se llevó a cabo un procedimiento quirúrgico. La mayoría de nuestros pacientes eran mujeres con una edad en la mitad de la cuarentena de acuerdo con estudios previos. Diez pacientes eran asintomáticos y su HHG fue diagnosticado incidentalmente como resultado de un estudio de imaginología indicado por otra razón. En los pacientes sintomáticos, el síntoma más frecuente fue el dolor. Es importante mencionar que el dolor persistente en el abdomen superior derecho que no podía explicarse por ningún otro diagnóstico fue atribuido al HHG, sin embargo el dolor no era específico, y ya que no existe un estándar de oro para diagnosticar el dolor inducido por hemangioma, hay una posibilidad de que en algunos casos este síntoma podría deberse a otra patología.
La mayoría de los autores consideran los HHG como aquellos mayores de 4cm, mientras que otros los definen como aquellos mayores de 5cm. Cuando analizamos la presencia de síntomas en HH mayores y menores de los 3cm ya no encontramos diferencias significativas por lo que consideramos que el mejor punto de corte es 4cm. En contraste con las demás series, en nuestro instituto los HHG representan la mayor proporción de los HH; una posible explicación es que nuestro hospital es un centro de referencia y los hemangiomas más pequeños por lo general son diagnosticados y/o tratados en otra institución.
En comparación con los HH convencionales, los HHG fueron más comunes en pacientes femeninas que consumían previamente anticonceptivos orales y en pacientes que negaban consumo de alcohol previo o actual. En cuanto a estos factores de riesgo, ni el consumo de alcohol, ni el uso de anticonceptivos orales fueron cuantificados (por ejemplo, numero de años utilizando anticonceptivos orales o patrón de consumo de alcohol) para lograr analizar esta asociación más de cerca, ya que en algunos estudios el uso del anticonceptivos orales ha mostrado ser un factor de riesgo para los HHG, aunque en otros esta asociación no ha sido hallada, mientras que el abuso del alcohol ha sido propuesto como factor de riesgo para HH en otras series. Sabemos que los HH son más comunes en las mujeres, sugiriendo un efecto de las hormonas sexuales femeninas, sin embargo esta relación aun no ha sido esclarecida. Por ejemplo, existen casos de hemangiomas que han aumentado de tamaño durante el embarazo y que han mostrado ser negativos para los receptores de estrógeno y progesterona5,26-29.
A pesar de que la enucleación se asocia con una menor morbilidad, la resección hepática parecía ser el procedimiento de elección en todos menos en un paciente20,22, esto puede explicarse porque la decisión de tratamiento es determinada por la experiencia del cirujano. Seis pacientes requirieron transfusiones sanguíneas; uno de ellos desarrolló choque hipovolémico y tuvo que ser transferido a la unidad de cuidados intensivos. Una mayor morbilidad relacionada con el procedimiento quirúrgico y la tasa de transfusiones aumentaron ligeramente cuando se hizo la comparación con otras series de caso19,20,23,30. Los pacientes en el grupo de vigilancia no desarrollaron síntomas durante el seguimiento, apoyando el curso benigno de esta entidad, sin importar el tamaño del hemangioma18. La tabla 4 compara nuestros resultados con los de otras series en cuanto a la edad media, tamaño, número de hemangiomas sintomáticos, tasa quirúrgica y tipo de manejo así como en cuanto a la morbimortalidad asociada con la cirugía.
Comparación con otras series
| Descripción | Edad promedio (años) | Rango mujeres:hombres | Tamaño medio (cm) | Hemangiomas sintomáticos (%) | Tasa quirúrgica (%) | Tipo de abordaje quirúrgico (%) | Indicación quirúrgica (%) | Hemangiomas sintomáticos (%) | Morbilidad quirúrgica (%) | Mortalidad quirúrgica (%) | |
|---|---|---|---|---|---|---|---|---|---|---|---|
| Nuestra serie | 57 pacientes con HH; 32 (56%) con HHG | 46.7a | 2.6:1a | 4.4a | 68.8b | 28b | Enucleación (11) Resección (67) Biopsia abierta (22) | Dolor abdominal (33) Diagnóstico incierto (22) | 68.8b | 33 | 0 |
| Etemadi et al.29 | 198 pacientes con HH; 36 (18.2%) con HHG | 44.3a | 2:1a | 5.2a | - | 7 | Resección (100) | Dolor abdominal (44) | - | - | - |
| Schnelldorfer et al.18 | 289 HHG | 51 | 2.7:1 | 8.4 | 30 | 19 | Resección (60) Enucleación (40) | (3.7) Dolor abdominal (52) Diagnóstico incierto (3.7) | 30 | 14 | 0 |
| Hamaloglu et al.20 | 22 HHG quienes fueron sometidos a cirugía | 46 | 21:1 | 9 | 95 | 100 | Resección (54) Enucleación (46) | Dolor abdominal (77) Diagnóstico incierto (136) | 95 | 14 | 0 |
HH: hemangioma hepático; HHG: hemangioma hepático gigante.
Nuestro estudio tiene varias limitaciones, una de ellas es su naturaleza retrospectiva. Las herramientas de imagen para incrementar la sensibilidad y especificidad de la evaluación radiológica de las lesiones hepáticas han evolucionado desde 1990, por lo tanto, no existe manera de saber si se podría haber evitado la cirugía en 2 casos en los cuales el diagnóstico era incierto después de la evaluación radiológica si se hubiesen reevaluado con las herramientas más recientes15. Además, no pudimos comparar la enucleación frente a la resección hepática debido a que únicamente un paciente fue asignado a esta última. Más aun, como mencionamos previamente, el uso de anticonceptivos orales y el consumo de alcohol no fueron evaluados con objetividad. Finalmente, no pudimos excluir el sesgo por referencia; el hecho de que la mayoría de los HH fueron HHG, y que la mayoría eran sintomáticos, podría ser la razón por la cual fueron referidos a nuestro hospital.
En conclusión, los HHG son más frecuentes en mujeres y la mayoría de ellos son asintomáticos; cuando presentan síntomas, el dolor es la queja más frecuente. Con la evolución de las técnicas de imagen, el diagnóstico se hace por lo general con base en estudios radiológicos, sin embargo, en una minoría de los casos, la incertidumbre radiológica permanece y puede ser necesaria la exploración quirúrgica. El uso de anticonceptivos orales probablemente es un factor de riesgo más importante para los HHG y no para los HH, mientras que el consumo de alcohol parece ser menos frecuente en estos pacientes; estas asociaciones necesitan ser estudiadas más a fondo.
FinanciamientoNo se recibió patrocinio de ningún tipo para llevar a cabo este artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.