La alergia a las proteínas de la leche de vaca es la causa más común de alergia a alimentos. La prueba de reto ya sea abierta o doble ciego controlado con placebo, es considerada el estándar de oro. La endoscopia y los hallazgos histológicos son considerados métodos que pueden ayudar en el diagnóstico de esta entidad.
ObjetivosEl objetivo del presente trabajo fue describir los hallazgos histopatológicos en niños con sospecha de alergia a las proteínas de la leche de vaca atendidos en nuestro hospital.
Material y métodoEstudio observacional, descriptivo en 116 niños con sospecha clínica de alergia a las proteínas de la leche de vaca, atendidos en el Departamento de Gastroenterología y Nutrición del Instituto Nacional de Pediatría. Se efectúo endoscopia alta y rectosigmoidoscopia con toma de biopsias y se describieron los hallazgos.
ResultadosSe incluyeron 116 pacientes, 64 (55.17%) del género femenino y 52 (44.83%) masculino. El sitio con mayor presencia de eosinófilos fue el recto en ambos grupos, seguido del duodeno; en general se encontró más de 15 eosinófilos por campo en el 46% de los pacientes.
ConclusionesEntre el 40-45% de los casos tuvieron el criterio histológico de más de 15-20 eosinófilos por campo siendo el sitio más afectado el rectosigmoides. Por lo tanto, se sugiere realizar panendoscopia y rectosigmoidoscopia con toma de biopsias y recuento de eosinófilos.
Cow's milk protein allergy is the most common cause of food allergy. The challenge test, either open or doubled-blind with a placebo control, is regarded as the criterion standard. Endoscopy and histologic findings are considered a method that can aid in the diagnosis of this entity.
AimsThe aim of this study was to describe the histopathologic findings in children suspected of cow's milk protein allergy that were seen at our hospital.
Material and methodsA descriptive, observational study was conducted on 116 children clinically suspected of presenting with cow's milk protein allergy that were seen at the Department of Gastroenterology and Nutrition of the Instituto Nacional de Pediatría. Upper endoscopy and rectosigmoidoscopy with biopsies were performed and the findings were described.
ResultsOf the 116 patients, 64 (55.17%) were girls and 52 (44.83%) were boys. The rectum was the site with the greatest presence of eosinophils per field in both groups, followed by the duodenum. In general, more than 15 eosinophils were found in 46% of the patients.
ConclusionsBetween 40 and 45% of the cases had the histologic criterion of more than 15 to 20 eosinophils per field and the rectosigmoid colon was the most affected site. Therefore, panendoscopy and rectosigmoidoscopy with biopsy and eosinophil count are suggested.
La alergia alimentaria es un reto diagnóstico, ya que no existe una prueba de laboratorio o gabinete que pueda sustentar con una buena sensibilidad y especificidad el diagnóstico. Actualmente la prueba de provocación doble ciego placebo controlado es la de mayor sensibilidad y especificidad1. Sin embargo, esta prueba no es práctica para el clínico en el consultorio, además de ser incómoda para los pacientes y familiares de los mismos; por este motivo, es necesaria la búsqueda de diferentes procesos que apoyen la sospecha clínica.
La alergia a las proteínas de la leche de vaca (APLV) es la causa más común de alergia a alimentos en lactantes2,3; se define como una reacción inmunológica a las proteínas de la leche de vaca acompañada de signos y síntomas clínicos4. Su prevalencia a nivel mundial varía del 2.2-2.8%5,6.
La APLV es una dolencia muy frecuente en nuestro medio, pero por desgracia mal diagnosticada; esto se debe a que en la mayoría de los casos su diagnóstico es clínico7.
En la década de los 50, la APLV raramente era diagnosticada; fue a partir de 1970 cuando se incrementó su sospecha y por lo tanto su diagnóstico1. Actualmente se considera la prueba de supresión del alérgeno como el estándar de oro, sin embargo existen una gran cantidad de pruebas (entre las que se encuentran: las pruebas cutáneas, IgE e IgG específicas contra las proteínas de la leche de vaca, prueba de parche, pruebas de función celular, endoscopia y colonoscopia con toma de biopsia), las cuales varían en sensibilidad y especificidad8–14. Ahora sabemos que la APLV puede ser causada por una o varias proteínas presentes en la leche de vaca y que el mecanismo inmunológico puede ser o no mediado por IgE8,15. Durante los últimos años la biopsia intestinal ha cobrado mucha importancia en el diagnóstico de la APLV ya que, si bien es un procedimiento invasivo, nos permite obtener datos macroscópicos y microscópicos de esta entidad, lo que puede ser de utilidad en caso de existir duda en el diagnóstico, considerándose un hallazgo sugestivo de APLV la presencia de más de 60 eosinófilos en 6 campos de alto poder (CAP) y/o más de 15-20 eosinófilos por campo son muy sugestivos de esta dolencia16–20. Estas alteraciones histopatológicas pueden presentarse a lo largo de todo el tubo digestivo (esófago, estómago, duodeno, rectosigmoides) y causar sintomatología de acuerdo al sitio de afección.
Por lo tanto, el objetivo del presente estudio es describir los hallazgos histológicos en pacientes con sospecha de APLV.
Material y métodoEstudio descriptivo, observacional, prospectivo y transversal, efectuado en 116 niños con sospecha clínica de APLV, con evaluación clínica por 3 gastroenterólogos pediatras del Servicio de Gastroenterología y Nutrición del Instituto Nacional de Pediatría de marzo del 2008 a septiembre del 2013. El diagnóstico se realizó con prueba de provocación abierta. Se obtuvieron las siguientes variables: edad, género, peso, talla, manifestaciones clínicas (regurgitaciones, irritabilidad, crisis de llanto, distensión abdominal, rectorragia, diarrea, disquecia, laringoespasmo, broncoespasmo, dermatitis atópica, urticaria). Los pacientes se dividieron en 2 grupos: Grupo I, pacientes sin alimentación complementaria (0-6 meses de edad); Grupo II, pacientes con alimentación complementaria (7-13 meses de edad). Se realizó panendoscopia y rectosigmoidoscopia con toma de biopsias de esófago, antro, duodeno y recto;, se consideró esta positiva con la presencia de más de 15-20 eosinófilos por CAP y/o más de 60 eosinófilos en 6 campos.
En ambos grupos se obtuvo el consentimiento informado de los padres y se excluyeron los pacientes con desnutrición moderada o severa, inmunodeficiencias primarias, secundarias, enfermedades metabólicas, endocrinas y daño neurológico.
El estudio fue aprobado por el Comité de Ética e Investigación del hospital.
Análisis estadísticoSe utilizó estadística descriptiva, proporciones y frecuencias para las variables cualitativas, y medidas de tendencia central y de dispersión para las variables cuantitativas. Se utilizó el programa SPSS v 21.0.
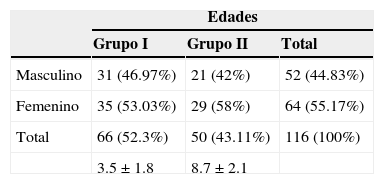
ResultadosSe incluyeron 116 pacientes, 66 del grupo i (56.8%) y 50 del grupo ii (43.10%). De estos, 64 (55.17%) fueron del género femenino y 52 (44.83%) masculino. La edad media del grupo i fue de 3.5 meses (1.8) y la del grupo ii fue de 8.7 (2.1) La distribución por grupos de acuerdo a edad y genero se resume en la tabla 1.
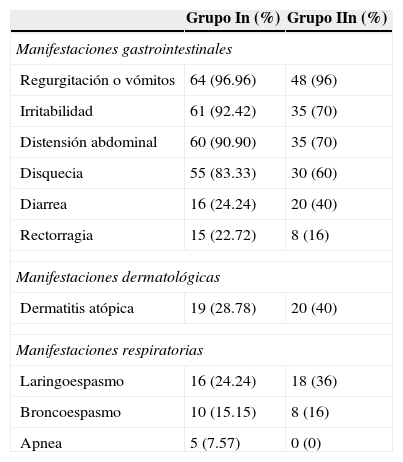
Las manifestaciones clínicas más frecuentes fueron regurgitación o vómitos, seguidos de irritabilidad, distensión abdominal, disquecia, diarrea y rectorragia. Dentro de las manifestaciones dermatológicas, la más frecuente fue la dermatitis atópica, mientras que las respiratorias fueron laringoespasmo, broncoespasmo y apnea (tabla 2).
Manifestaciones clínicas en alergia a las proteínas de la leche de vaca
| Grupo In (%) | Grupo IIn (%) | |
|---|---|---|
| Manifestaciones gastrointestinales | ||
| Regurgitación o vómitos | 64 (96.96) | 48 (96) |
| Irritabilidad | 61 (92.42) | 35 (70) |
| Distensión abdominal | 60 (90.90) | 35 (70) |
| Disquecia | 55 (83.33) | 30 (60) |
| Diarrea | 16 (24.24) | 20 (40) |
| Rectorragia | 15 (22.72) | 8 (16) |
| Manifestaciones dermatológicas | ||
| Dermatitis atópica | 19 (28.78) | 20 (40) |
| Manifestaciones respiratorias | ||
| Laringoespasmo | 16 (24.24) | 18 (36) |
| Broncoespasmo | 10 (15.15) | 8 (16) |
| Apnea | 5 (7.57) | 0 (0) |
En la tabla 3 se resumen lo sitios donde se encontraron con mayor frecuencia más de 15 eosinófilos por campo. El recto fue el sitio mayormente afectado, 18 pacientes del grupo i (27.7%) y 13 del grupo ii(26%).
DiscusiónLa APLV continúa siendo un reto diagnóstico para el médico general, pediatra y/o el gastroenterólogo pediatra, ya que la sensibilidad y especificidad de las diferentes pruebas que existen es baja; por lo tanto, el mejor método diagnóstico es el clínico con la supresión de la proteína responsable y la mejoría de la sintomatología. Aunque clásicamente los mecanismos alérgicos involucran anticuerpos IgE, ahora se sabe por estudios histopatológicos que la presencia de eosinófilos en las biopsias intestinales puede ser debida a una reacción de hipersensibilidad la cual puede estar o no mediada por anticuerpos IgE21.
La proctocolitis alérgica es la causa más frecuente de sangrado rectal en lactantes; sin embargo, el resto de las manifestaciones clínicas de la APLV tales como gastrointestinales (50-90%)22–24, respiratorias (20-30%)22–27, dermatológicas (30-70%)22,24, neurológicas22–24 y sistémicas24–26 son muy frecuentes. De los 116 pacientes estudiados solo 23 (19.8%) tuvieron rectorragia, sin embargo más del 95% tuvieron sintomatología digestiva de APLV (ver tabla 2) lo cual está acorde con lo reportado por varios autores en donde las manifestaciones gastrointestinales se presentan en un alto porcentaje de los casos22–24.
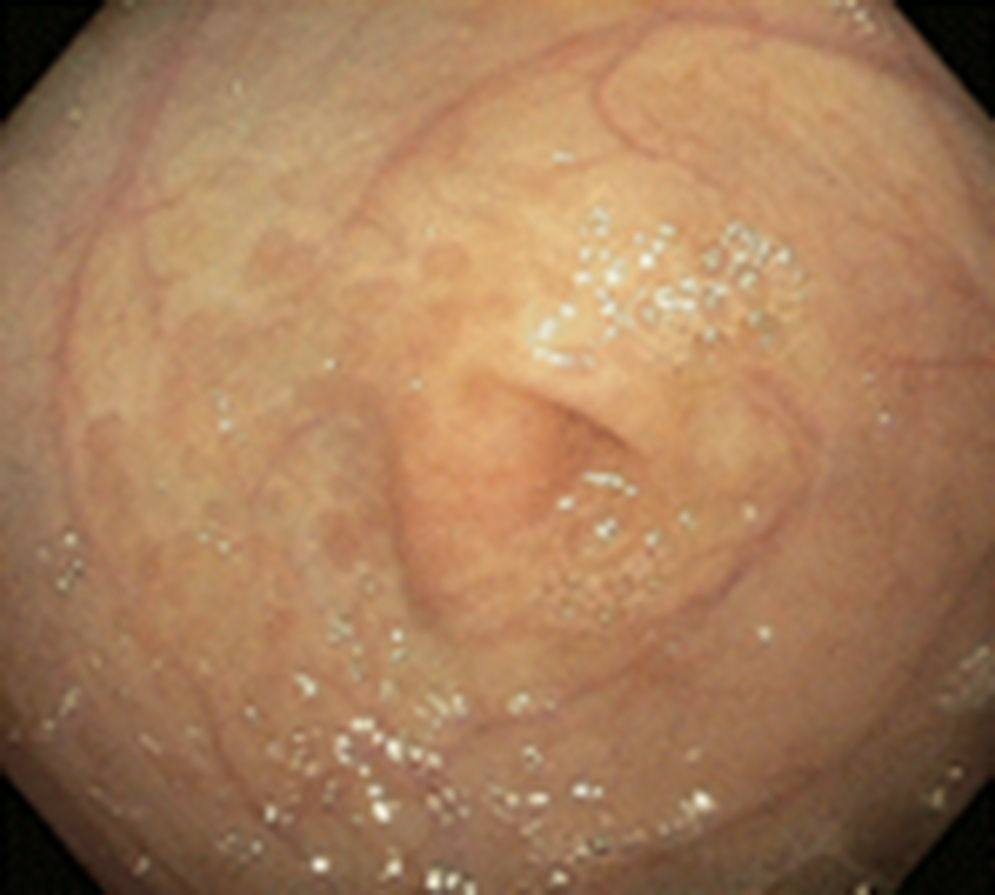
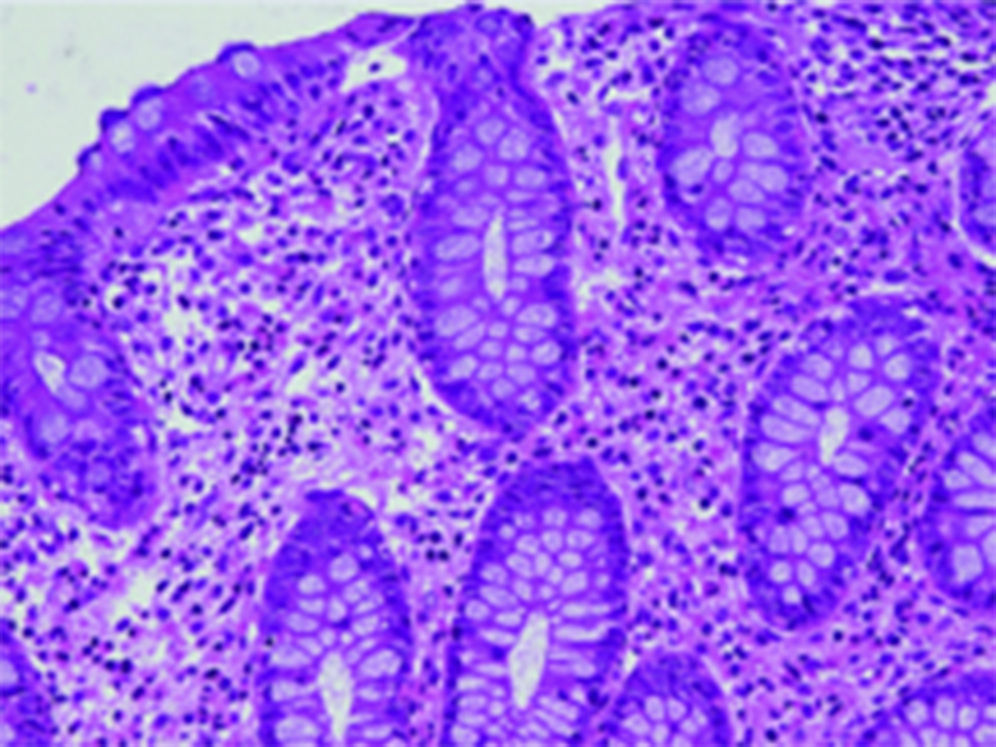
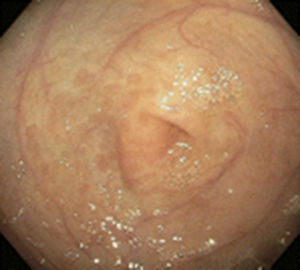
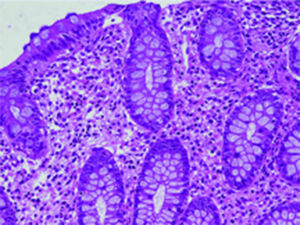
Existen varios estudios en relación con los hallazgos tanto endoscópicos como histológicos que se presentan en los niños con APLV, y de los primeros los más frecuentemente reportados son eritema focal, erosiones e hiperplasia nodular linfoide (fig. 1); estas alteraciones se presentan en un 40-90% de los casos28,29. Respecto a los hallazgos histológicos de las biopsias esofágicas, gástricas, duodenales y rectales, la gran mayoría de los autores está de acuerdo en que la presencia de más de 60 eosinófilos en 6 CAP y/o más de 15-20 por campo es muy sugestivo de APLV (fig. 2), a pesar de que existen algunos informes en la literatura en los cuales hacen referencia a que 6-10 eosinófilos/CAP puede ser sugestiva de esta dolencia29.
En estos 2 grupos de pacientes estudiados, en 52 (44.8%) se encontraron estos hallazgos (más de 60 eosinófilos por 6 CAP y/o más de 15 eosinófilos por campo) en las biopsias siendo el rectosigmoides el sitio más afectado (31 pacientes), duodeno (12 pacientes), antro 2 casos y esófago un caso (tabla 3). Mientras que las alteraciones endoscópicas solo se presentaron en el 33% de los casos y fueron eritema focal, erosiones y únicamente en 3 hiperplasia nodular linfoide. Esto contrasta con lo publicado por otros autores a nivel mundial como Goldman y Antonioli27 los cuales, en un estudio de 20 pacientes con proctocolitis por APLV, reportaron que los hallazgos macroscópicos durante la rectosigmoidoscopia fueron áreas de eritema focal e hiperplasia nodular en el 95% y en el 60% los hallazgos histológicos característicos de más de 15 eosinófilos por CAP; y difiere también con lo publicado por Hwang et al., los cuales en 38 pacientes con proctocolitis alérgica encontraron anormalidades endoscópicas en todos los pacientes, hiperplasia nodular linfoide en el 94.7% y eritema focal en el 5.3%, mientras que los hallazgos histológicos en todos los casos fue de más de 60 eosinófilos en la lámina propia en 10 CAP30. Todo esto puede ser explicado en base a la edad de nuestros pacientes que fueron menores de 13 meses, y como es de esperarse, a mayor edad se incrementa el daño de la mucosa intestinal y por lo tanto el eritema focal y la hiperplasia nodular.
En este estudio, de los 18 pacientes con rectorragia, en 6 se encontraron áreas de eritema focal y en 2 hiperplasia nodular linfoide durante la rectosigmoidoscopia, y en 10 (55,5%), los hallazgos histológicos fueron de más de 15-20 eosinófilos por CAP. La ausencia de rectorragia no excluye el diagnóstico de APLV. Por lo anterior, en todo niño con sospecha de APLV además de efectuar una endoscopia alta siempre se debe de realizar una rectosigmoidoscopia y/o colonoscopia con toma de biopsias, a pesar de que la apariencia macroscópica sea normal28–31.
En todos los casos el manejo inicial en los niños que recibían lactancia materna fue la exclusión total de leche y derivados de la madre; en los casos de fracaso o que no se pudiera utilizar el pecho materno el tratamiento fue a base de fórmulas extensamente hidrolizadas de proteínas del suero y/o caseína, y en los casos que fracasaron se cambió a dietas elementales.
Existen limitaciones en este estudio; la principal de estas es que no se utilizó para el diagnóstico de APLV en estos pacientes la prueba doble provocación placebo controlado, considerada por las principales guías internacionales el estándar de oro32,33, otra es el hecho de ser un estudio descriptivo y no utilizar grupo control.
ConclusionesEl diagnóstico de APLV continúa siendo un reto clínico, sin embargo en la actualidad el estándar de oro es la prueba doble ciego placebo controlado. El tratamiento en el niño alimentado al seno materno es la supresión total de leche y derivados a la madre, en los casos de fracaso o que no se pueda dar pecho materno se deberá dar fórmulas extensamente hidrolizadas de proteínas del suero y/o caseína o dietas elementales. No olvidar que en todo paciente con sospecha de APLV, en caso de efectuar endoscopia alta y rectosigmoidoscopia con toma de biopsia, se debe solicitar al patólogo el recuento de eosinófilos por campo.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciamientoNo se recibió financiamiento.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses