Descrita por primera vez en 1670 por Thilesus1, la fistula colecistocutánea (FCC) es la comunicación de la vesícula biliar con el medio externo a través de la rotura de las capas de la pared abdominal, consolidándose un trayecto fistuloso2. En el sigloxix (1890) Courvoisier reportó 169 casos de una serie de 499 perforaciones de la vesícula. Henry y Orr publicaron la última serie de 37 casos en 19493.
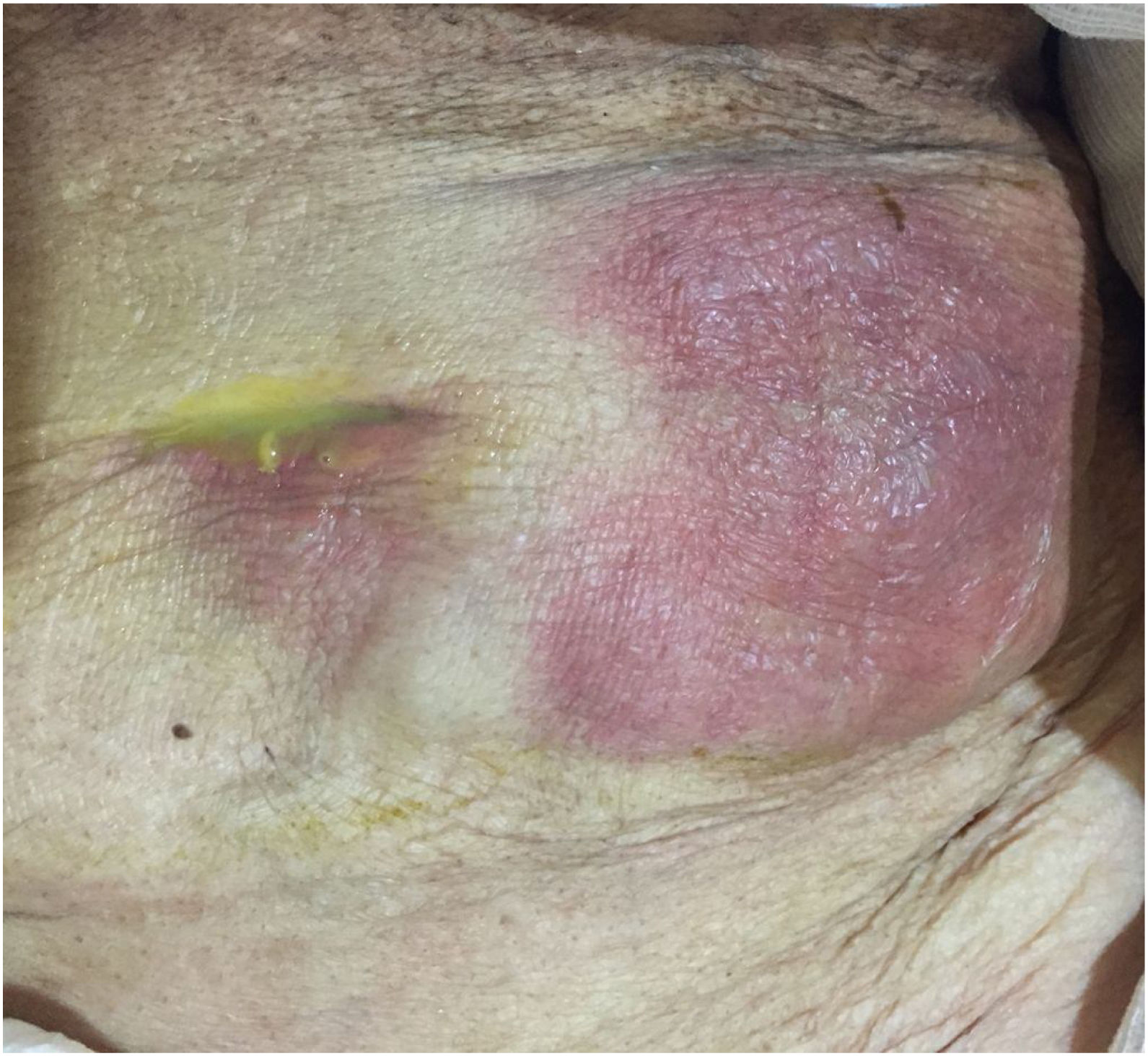
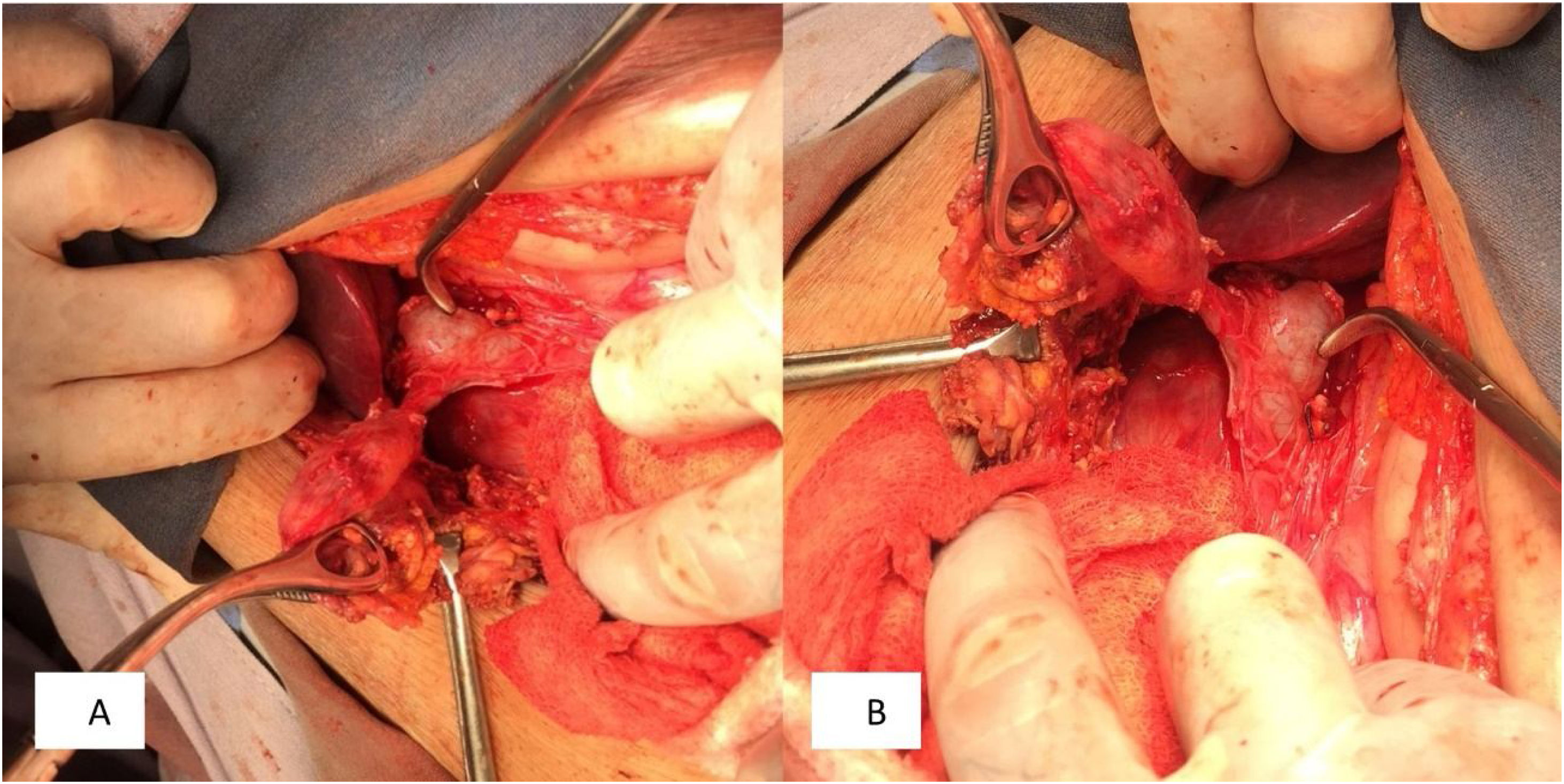
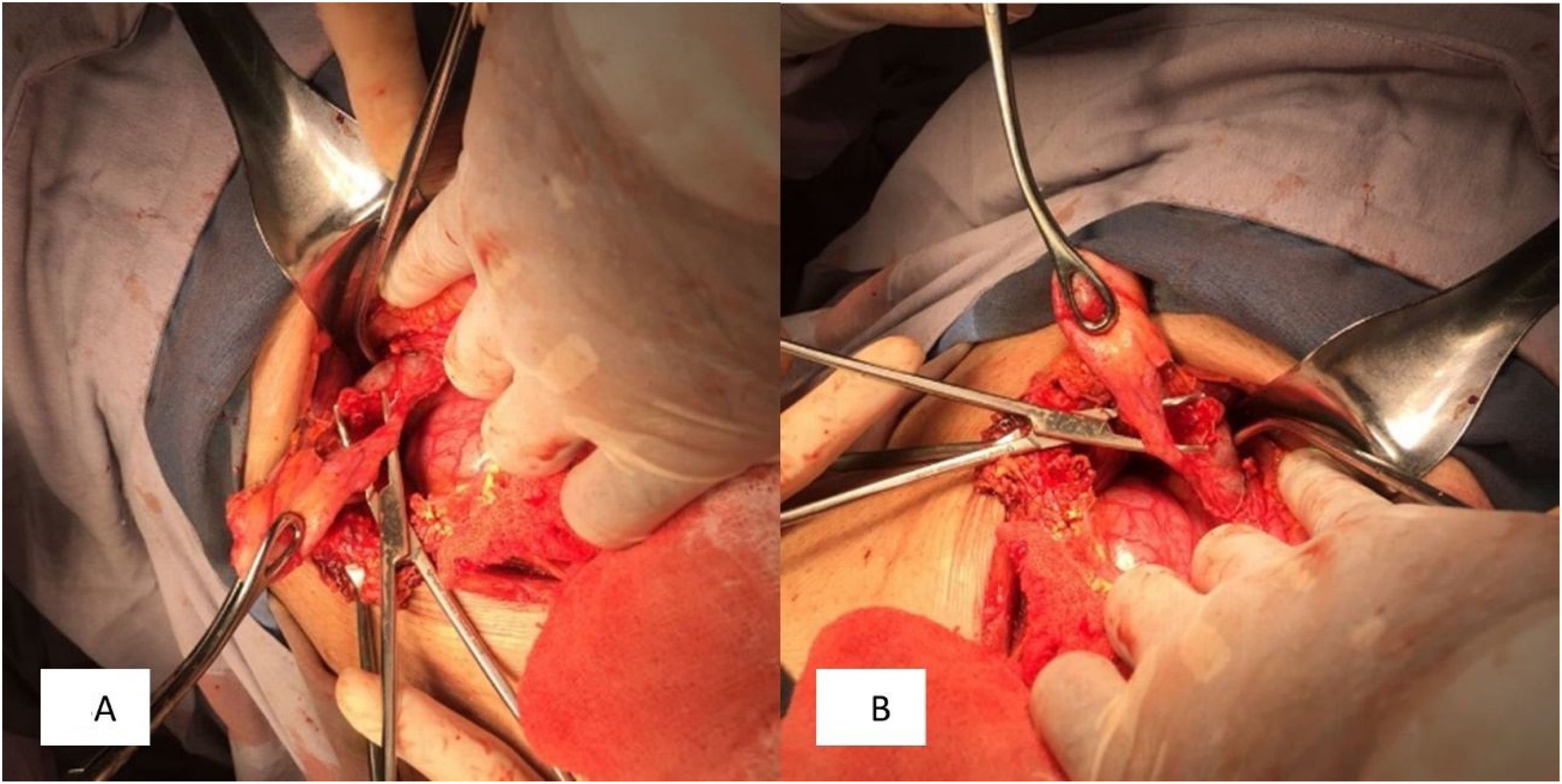
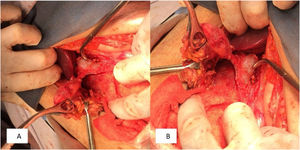
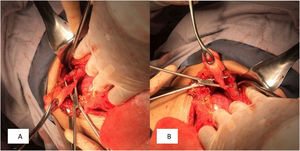
Presentamos el caso de una paciente de 73años sin antecedentes crónico-degenerativos o quirúrgicos. Inició dos semanas previas a su internamiento con aumento de volumen en el flanco izquierdo. Una semana antes presentó hiperemia e hipertermia local; posteriormente se agregó exudado de aspecto verde a través de la cicatriz umbilical, fétido, así como dolor abdominal de intensidad moderada, por lo que acudió a valoración. A su ingreso, presentó los siguientes signos vitales: presión arterial de 110/60mmHg, 105lpm, 16rpm y temperatura de 37.8°C. A la exploración física no se encontró defecto herniario, únicamente presencia de exudado aparentemente intestinal fétido, que drenaba a través de la cicatriz umbilical, el flanco izquierdo con pared hipertérmica e hiperémica de aproximadamente 8×10cm, indurado, con dolor severo a la palpación, rebote presente y peristalsis disminuida (fig. 1). Laboratoriales con hemoglobina de 10g/dl, leucocitos de 3.8cel/mm3, neutrófilos 98%, con granulaciones tóxicas, plaquetas 150.000, sodio 129mmol/l, potasio 2.9mmol/l, cloro 115mmol/l, glucosa 76mg/dl y creatinina de 2.1mg/dl. Debido a los datos de irritación peritoneal, asociada a respuesta inflamatoria sistémica (taquicardia, leucopenia y neutrofilia), y al no poder obtener un estudio de imagen, se decidió por una intervención quirúrgica de urgencia, con sospecha de sepsis abdominal con probable fístula enterocutánea. Se realizó laparotomía exploradora, obteniendo como hallazgos: absceso en la pared abdominal de 300ml, con comunicación a la cavidad abdominal y destrucción de aponeurosis con defecto de 12×15cm y presencia de fístula colecistocutánea a nivel de la cicatriz umbilical (fig. 2), por lo que se realizó fistulectomía; no se visualizó presencia de litos (fig. 3). El cierre de la aponeurosis se realizó a tensión, descartándose el uso de material protésico debido al tipo de intervención. Durante el postoperatorio se administró carbapenémico, cursando con evolución favorable, por lo que se decidió su egreso.
La FCC representa del 8 al 26.5% de las fístulas colecistoentéricas y es la segunda fístula más común, después de la colecistoduodenal. De acuerdo con Costi et al., la relación mujer/hombre es de 2.47/1. La edad media de los pacientes al momento del diagnóstico es de 68.9años (rango 37-90) y, en particular, 70.8años en los artículos occidentales y 62.1 en los orientales4.
Entre sus causas destacan: neoplasias vesiculares, anomalías anatómicas y relacionadas con procedimientos quirúrgicos, aunque la mayoría están asociadas a litiasis vesicular5. Se han descrito algunos factores predisponentes: poliarteritis nodosa, tratamiento con corticoesteroides, fiebre tifoidea y traumatismos3,6.
La fisiopatología comienza con el aumento de la presión intraluminal de la vesícula biliar secundario a la obstrucción por litos, impidiendo el flujo sanguíneo y el drenaje linfático, resultando en necrosis y perforación de la pared; lo anterior puede ser un evento agudo que derive en peritonitis y abscesos perivesiculares o un proceso crónico que conduzca a la formación de fístulas internas y externas, principalmente desde el fondo de la vesícula1. La perforación de la vesícula generalmente acontece a nivel del fundus6.
Las fístulas biliares se clasifican en dos grupos: internas y externas; estas últimas presentan comunicación a cualquier parte de la cara anterior del tronco. En el caso de las fístulas internas, el 75% se comunica a duodeno, el 15% a colon y el 10% a yeyuno, estómago o bronquios2.
La presentación de la fístula suele ser evidente al descargar bilis o cálculos por la pared abdominal, siendo el sitio más común de apertura el cuadrante abdominal superior y el flanco derecho o el orificio umbilical. Incluso puede estar presente en el margen costal del lado izquierdo, en la fosa ilíaca del lado derecho, en la ingle derecha o en el glúteo derecho. En ocasiones su presentación es más insidiosa y su diagnóstico más difícil, al drenar únicamente pus o formar abscesos subcutáneos6,7. Los abscesos son recurrentes, habitualmente sin otra sintomatología acompañante, y se han descrito incluso casos de fistula acalculosa. Ante la existencia de un absceso que persiste a múltiples drenajes, se debe suponer el diagnóstico, y es necesaria la realización de una técnica de imagen habitual en aquellos casos con supuración o celulitis de pared inexplicada3.
La ecografía o la tomografía abdominal son útiles en el diagnóstico, pero la fistulografía es el estudio confirmatorio y nos permite visualizar su trayecto3. La fístula colecistocutánea puede tratarse con dos estrategias diferentes. La primera incluye un abordaje en dos pasos: drenaje percutáneo y antibioticoterapia, seguido de colecistectomía. La segunda implica directamente la ejecución de la colecistectomía por laparotomía en bloque, de los músculos aponeuróticos, así como la escisión de la piel y el orificio de la fístula. El tratamiento de abordaje en dos pasos se reserva para pacientes con sepsis y mal estado general8, tal como la paciente del presente caso.
Consideraciones éticasLos autores declaran haberse cumplido todas las responsabilidades éticas en cuanto a protección de datos, derecho a la privacidad y consentimiento informado.
No es necesaria la autorización del comité de ética de la institución ya que en ningún momento incumplen o violan normas de anonimato del paciente, ni se realiza algún procedimiento experimental que pusiere en riesgo la integridad del paciente.
Los autores declaran que este artículo no contiene información personal que permita identificar a los pacientes.
FinanciaciónEl presente trabajo no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores declaran no haber tenido ningún tipo de conflicto de intereses.