Las causas de la hemorragia digestiva de origen oscuro (HDOO) están localizadas en el intestino delgado, de modo que tanto la cápsula como la enteroscopia de doble balón (EDB), pueden ser utilizadas para identificar la etiología de las mismas.
El granuloma piógeno (GP) es un tumor vascular inflamatorio que típicamente afecta la cavidad oral y la piel. La afectación de sistema digestivo es una causa rara de HDOO. Presentamos un caso de GP diagnosticado y tratado por EDB.
Paciente de sexo femenino, 71 años de edad, con antecedentes de diabetes tipo 2 (metformina), enfermedad pulmonar obstructiva crónica (broncodilatadores en aerosol), insuficiencia cardiaca congestiva (hidroclorotiazida) y enfermedad coronaria (mononitrato de isosorbide) que consulta por anemia de 8 meses de evolución, sin sangrado evidente. Recibió tratamiento con hierro vía oral sin respuesta, y requirió múltiples internaciones para realizar transfusiones sanguíneas.
La videoendoscopia digestiva alta y la videocolonoscopía con intubación del íleon terminal resultaron normales. La serología para enfermedad celíaca fue negativa, al igual que los estudios ginecológicos. Los estudios hematológicos periféricos evidenciaron anemia microcítica e hipocrómica.
En el marco de una HDOO se decidió realizar cápsula endoscópica para estudio del intestino delgado, sin hallazgos positivos, informando de estudio incompleto y tiempo de tránsito de intestino delgado prolongado.
Ante la persistencia de la anemia, sin respuesta al tratamiento y con requerimientos transfusionales, fue derivada a nuestro servicio para una EDB por vía anterógrada.
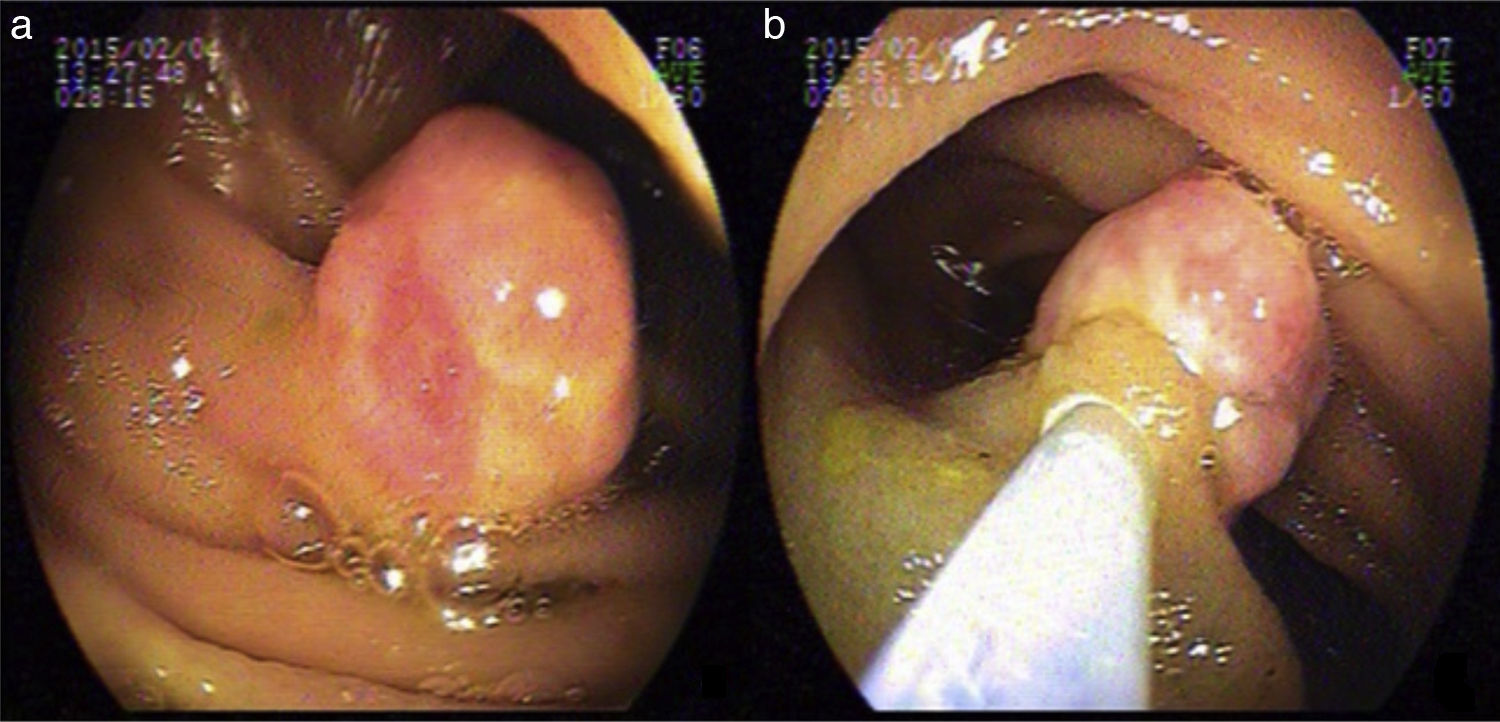
Durante dicho procedimiento, que exploró 250cm de intestino delgado, se visualizó a 150cm del ángulo de Treitz una lesión sésil, de 15mm, cubierta de mucosa rosada erosionada, la cual se resecó con asa caliente (previa inyección de la base con adrenalina 1/20000) (fig. 1).
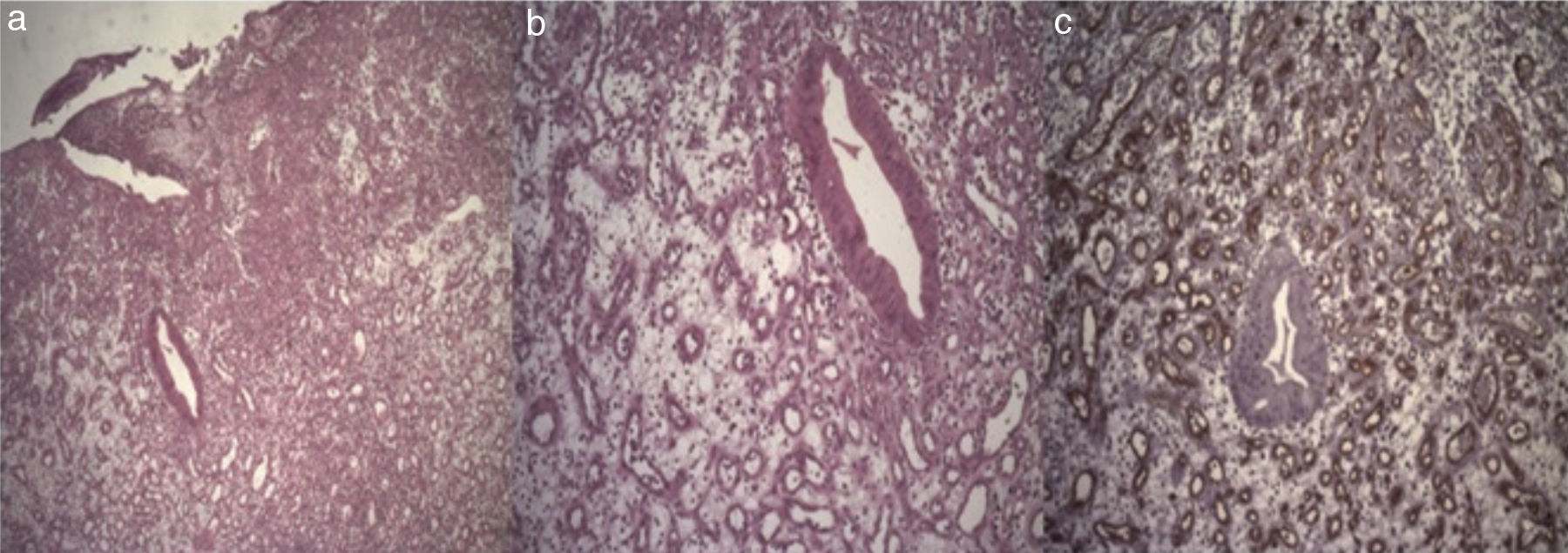
La evaluación histológica informó de formación polipoide con epitelio de superficie ulcerado y estroma edematoso con denso infiltrado inflamatorio mixto acompañado de numerosos vasos de neoformación, escasas estructuras crípticas con citoplasma celular denso y núcleos con marcados cambios reactivos. Tinción CD34 para vasos sanguíneos positiva con diagnóstico de GP intestinal. Se informa de márgenes de resección libres de lesión (fig. 2).
Después de 8 meses de seguimiento la paciente evoluciona con hematocritos estables sin requerimientos transfusionales.
La HDOO es definida como el sangrado del tracto gastrointestinal que persiste o recurre sin ninguna etiología evidente luego de realizar 2 endoscopías digestivas (alta y baja). La cápsula endoscópica permite localizar el sitio del sangrado y por ende definir la vía de ingreso de la EDB (anterógrada o retrógrada). La EDB, a su vez, es una muy efectiva herramienta terapéutica en el manejo de las enfermedades del intestino delgado1–3. En nuestra paciente, el resultado de la cápsula endoscópica fue nulo y la EDB anterógrada arribó al diagnóstico y posibilitó el tratamiento.
Los GP, también conocidos como hemangiomas capilares lobulares, son tumores vasculares benignos de la piel y las mucosas que rara vez comprometen el sistema digestivo4–7. Su fisiopatología implica un daño mecánico. Los GP del intestino delgado son de etiología desconocida, a diferencia de los localizados en la cavidad oral y el esófago que se presumen asociados a daños de la capa mucosa debido a alimentos, el esófago de Barrett y el reflujo gastroesofágico8. Endoscópicamente se evidencian como pólipos pequeños, rosados, con base ancha y úlceras menores a 3cm de diámetro, algunas de las cuales pueden sangrar6. En nuestro caso, las características endoscópicas coinciden con las ya reportadas.
El GP se puede originar tanto en la mucosa como en la submucosa, evidenciándose un infiltrado de células inflamatorias y proliferación vascular8.
Como estas lesiones son causa de la HDOO, y no presentan regresión espontánea, deben ser tratadas por vía endoscópica2 o quirúrgica3,4,7.
El informe anatomopatológico que reportamos describe una resección completa de la lesión, incluyendo la anastomosis arteriovenosa que subyace al GP, lo cual minimiza las recurrencias de estas lesiones asociadas a extracciones parciales.
Nagoya et al. publicaron un caso de resección endoscópica en el íleon con EDB. Sin embargo, no pudieron determinar si los márgenes verticales de resección resultaron negativos2.
Nakaya et al. reportaron sangrado persistente después de realizar una biopsia, por este motivo debe considerarse cuidadosamente la realización de las mismas9.
El GP del tracto gastrointestinal es una condición rara, hasta el momento se han publicado menos de 30 casos1–10. Creemos que la polipectomía endoscópica es una opción factible para el tratamiento pero, al ser estructuras muy vascularizadas, debe considerarse el riesgo de sangrado al momento de la extracción y, por lo tanto, contemplar medidas adicionales de hemostasia endoscópica tales como la inyección con adrenalina, el clipado de la base de la lesión o los métodos térmicos.
FinanciaciónEste artículo no posee financiamiento.
Conflicto de interesesNinguno de los autores posee conflicto de intereses potencial (económico, profesional o personal) que pueda ser relevante para el artículo.
Agradecemos al Área de Investigación del Hospital «El Cruce» Dr. Néstor Carlos Kirchner, en especial a los Dres. Maximiliano de Abreu y Laura Antonietti por su colaboración en la elaboración de este manuscrito.