Clostridium difficile es un bacilo grampositivo que durante los últimos años se ha convertido en una de las principales infecciones gastrointestinales adquiridas en el hospital para el ser humano. Recientemente su incidencia se ha incrementado, implicando cepas más virulentas que afectan nuevos grupos de pacientes que antes no se tenían contemplados, generado cambios en la presentación clínica y en la respuesta al tratamiento que influyen en el pronóstico de la enfermedad. El diagnóstico precoz y la estratificación de la enfermedad con base en la gravedad de la infección por C.difficile es fundamental para el manejo terapéutico y para la implementación de medidas de contención. Sin embargo, la velocidad con la que se desarrollan nuevas cepas con mayor patogenicidad se encuentra por encima de aquella con la que se desarrollan nuevos fármacos, siendo necesaria la validación de otras opciones terapéuticas. En el presente artículo revisamos los aspectos epidemiológicos, fisiopatológicos, diagnósticos y terapéuticos de la infección por C.difficile desde su primer aislamiento hasta la fecha, con el objetivo de contribuir en la preparación de médicos generales y especialistas para que proporcionen atención oportuna y de calidad a quienes la padezcan.
Clostridium difficile is a Gram-positive bacillus that has become one of the main hospital-acquired human gastrointestinal infections in recent years. Its incidence is on the rise, involving more virulent strains, affecting new and previously uncontemplated groups of patients, and producing changes in clinical presentation and treatment response that influence disease outcome. Early diagnosis and disease stratification based on the severity of C.difficile infection are essential for therapeutic management and the implementation of containment measures. However, the speed at which new strains with greater pathogenicity are developing is surpassing that of the development of new drugs, making it necessary to validate other therapeutic options. The present article is a review of the epidemiologic, pathophysiologic, diagnostic, and therapeutic aspects of C.difficile infection, from its first isolation to the present date, that aims to contribute to the preparation of general physicians and specialists, so that patients with this infection receive opportune and quality medical attention
Clostridium difficile es un bacilo grampositivo que durante los últimos 40años se ha convertido en uno de los principales patógenos gastrointestinales para el ser humano dentro del ambiente hospitalario1. Cuenta con múltiples factores de virulencia que contribuyen a la colonización intestinal y que facilitan el desarrollo de un desbalance patológico dentro de la microbiota residente2. Representa una carga significativa para los sistemas de salud pública en términos de brotes, implementación de medidas de contención e incremento en la morbimortalidad dentro de la población general, estimándose un costo medio de $9,197 dólares por estancia hospitalaria y un gasto aproximado de $800 millones de dólares al año en las unidades de terapia intensiva de Estados Unidos3.
Los objetivos de la revisión bibliográfica fueron revisar los aspectos epidemiológicos, fisiopatológicos, diagnósticos y terapéuticos de la infección por C.difficile desde su primer aislamiento hasta la fecha y contribuir en la preparación de médicos generales y especialistas para que proporcionen atención oportuna y de calidad a quienes la padezcan.
Materiales y métodosSe realizó una revisión bibliográfica analizando las bases de datos de DynaMed, EBSCOhost, Google Scholar y PubMed en busca de revisiones sistemáticas, guías de práctica clínica y estudios controlados aleatorizados en español y en inglés que mencionaran las palabras «Clostridium difficile», «colitis pseudomembranosa» y «megacolon tóxico» entre 2005 y 2015. Los resúmenes fueron buscados manualmente para su inclusión y las referencias seleccionadas se basaron en adecuación a los objetivos de la revisión. Posteriormente se localizaron referencias históricas y recientes cuyo contenido fuera relevante para complementarla y enriquecerla.
Características de Clostridium difficileC.difficile es un bacilo grampositivo, anaerobio estricto, formador de esporas y que puede, o no, ser productor de toxinas, dependiendo de la cepa en cuestión. La gran mayoría produce dos toxinas (TcdA y TcdB), mientras que otras solo producen una (TcdB); sin embargo, estas últimas son capaces de causar el mismo espectro de enfermedad que aquellas que producen ambas. Además, existen cepas que no producen toxina alguna, y se han descrito otras que producen una toxina binaria cuyo rol en la enfermedad en el ser humano todavía no se conoce con claridad4,5. Crece en agar fructosa-cicloserina-cefoxitina formando colonias rizoides amarillentas que tienen estructuras internas cristalinas birrefringentes con un olor característico similar al de las heces de los caballos6.
Perspectivas históricasEn 1935, Hall y O’Toole7 aislaron un nuevo microorganismo en las heces de recién nacidos; se le consideró como parte de la flora bacteriana normal y se le otorgó el nombre de Bacillus difficilis. En 1977, debido a la dificultad que implicaba lograr su aislamiento, cuyo crecimiento es relativamente lento en comparación a la mayoría de otros miembros del género Clostridium, lo renombraron Clostridium difficile4. Ese mismo año, Larson et al.8 identificaron que la colitis inducida por antibióticos era ocasionada por C.difficile, y en 1978 Bartlett et al.9 demostraron que también era el agente causal de la colitis pseudomembranosa (CPM). Los primeros estudios anatomopatológicos de CPM fueron realizados por Finney, quien en 1893 reportó cambios pseudomembranosos en el tracto intestinal de un paciente de 22años de edad postoperado10. Finalmente, fue durante el sigloxx cuando se identificó que posterior a la administración de antibióticos como aureomicina, cloranfenicol y clindamicina se presentaban casos de CPM11,12, estableciéndose una fuerte correlación entre ambas a través de los años siguientes.
EpidemiologíaDurante el transcurso de la última década se ha incrementado la incidencia de infección por C.difficile (ICD), implicando cepas más virulentas que afectan nuevos grupos de pacientes que antes no se tenían contemplados5, generado cambios en la presentación clínica y en la respuesta al tratamiento que influyen en el pronóstico de la enfermedad.
Afecta hasta al 8% de los pacientes hospitalizados y es la causa de diarrea nosocomial más común a nivel mundial. Es el agente causal del 15-25% de los casos de diarrea asociada a antibióticos, del 50-75% de colitis asociada a antibióticos y del 90-100% de CPM asociada a antibióticos13,14. Además, se estima que del 20 al 28% de las ICD se adquieren en la comunidad, teniendo una incidencia de 20-50 casos por cada 100,000 habitantes en Estados Unidos, Suecia e Inglaterra15. Estas son menos severas y se presentan con mayor frecuencia en mujeres de 50años de edad, en comparación con las que se adquieren en el hospital y se presentan con mayor frecuencia en mujeres de 72años16.
FisiopatologíaC. difficile se propaga vía oral-fecal, pudiéndose ingerir en su forma vegetativa o en su forma esporulada, la cual puede sobrevivir largos periodos de tiempo en el entorno y atravesar el ambiente ácido estomacal17. En el individuo sano la microbiota intestinal actúa como barrera protectora contra la ICD; por el contrario, en aquel cuya microbiota intestinal se encuentra alterada, las esporas germinan hacia su forma vegetativa en el intestino delgado, con su consecuente establecimiento en el colon. Posterior a la colonización, C.difficile produce sus principales factores de virulencia; enterotoxina (TcdA) y citotoxina (TcdB), codificadas por los genes tcdA y tcdB en el locus de patogenicidad cromosómica (PaLoc, por sus siglas en inglés) de 19.6kb, quien además codifica dos genes regulatorios —tcdC (regula negativamente tcdA y tcdB) y tcdD (regula positivamente tcdA y tcdB)— y un gen porina —tcdE (codifica una proteína [holina] que se encarga de hacer poros en la membrana celular para facilitar la liberación de las toxinas)18-21—. TcdA es responsable de la activación y reclutamiento de mediadores inflamatorios, como IL-1, IL-6, IL-8 y TNF-α22, mientras que TcdB es esencial como factor de virulencia. Ambas se unen a la superficie del epitelio colónico para ser internalizadas y catalizar la glucosilación de proteínas citoplásmicas y la consecuente inactivación de Rho-GTPasas (Rho, Rac y Cdc42), ocasionando inflamación, infiltración de neutrófilos, producción de especies reactivas de oxígeno, activación de mastocitos, producción de sustanciaP y daño a la mucosa intestinal21,23. Algunas cepas de C.difficile son portadoras de una transferasa (CDT, por sus siglas en inglés) denominada toxina binaria (formada por 2 subunidades: CDTa y CDTb) cuyos genes se encuentran en el locus CDT y cuya expresión es capaz de producir mayor toxicidad. El mecanismo patogénico de dicha toxina aún no se encuentra del todo dilucidado, pero parece que incrementa la adhesibilidad de C.difficile y que altera el citoesqueleto celular, permitiendo una mayor pérdida de líquidos24.
La respuesta que el sistema inmune del hospedero monta hacia las toxinas de C.difficile determina si los síntomas se desarrollarán después de la exposición al microorganismo. Títulos altos de anticuerpos anti-TcdA se relacionan con protección, mientras que títulos bajos se relacionan con mayor propensión a desarrollar diarrea25. Paradójicamente, la respuesta local de citocinas contribuye a la formación de una pseudomembrana compuesta por neutrófilos, fibrina, mucina y detritos celulares18, siendo su formación menos común en pacientes que se encuentran en un régimen de tratamiento inmunosupresor26.
Uno de los aspectos más problemáticos de la ICD es la recurrencia, cuya patogénesis no se entiende por completo. Se han postulado teorías que incluyen la presencia de esporas que persisten después de la infección inicial e incapacidad del sistema inmune para responder hacia las toxinas de C.difficile4,27.
Factores de riesgoLos principales factores de riesgo que se asocian a ICD incluyen; edad avanzada (≥64años), hospitalización prolongada, tratamiento con inhibidores de la bomba de protones y/o antagonistas de receptores H2 y tratamiento antibiótico con penicilinas, cefalosporinas (especialmente las de tercera generación), lincosamidas (clindamicina) y fluoroquinolonas, aunque teóricamente cualquier antibiótico es un factor de riesgo potencial para desarrollar ICD4,13.
Su uso induce efectos detrimentales en el intestino, provocando disbiosis del microbioma con la potencial ausencia de especies comensales y la ruptura indirecta de interacciones mutualistas28. Estudios recientes han demostrado que niveles bajos de Bacteroidetes se encuentran implicados de manera significativa en la diarrea asociada a C.difficile14, y que la disminución de Firmicutes y Bacteroidetes con aumento de anaerobios facultativos facilita la colonización15. Knecht et al.29 demostraron que esto se debe a la consecuente disminución en la producción de metabolitos de dichos microorganismos y no a la relación que existe en su composición total.
Otros factores de riesgo que se encuentran implicados en la ICD son: nutrición parenteral prolongada, presencia de sonda nasogástrica y/o tubo endotraqueal, insuficiencia renal, quimioterapia, inmunosupresión, desnutrición, hipoalbuminemia y cirugía gastrointestinal17,30.
Manifestaciones clínicasEl espectro clínico de la ICD es amplio, produciendo cuadros que van desde colonización asintomática hasta CPM, perforación intestinal, colitis fulminante, megacolon tóxico, choque séptico y muerte21.
Un porcentaje considerable de pacientes se encuentran asintomáticos, y en los sintomáticos, la diarrea es el signo más común. En pacientes con infección leve a moderada la diarrea es acuosa, fétida y no sanguinolenta, aunque en ocasiones puede existir íleo con la respectiva ausencia de evacuaciones21. La CPM se presenta con dolor e hipersensibilidad abdominal, fiebre y diarrea severa que puede llegar a ser sanguinolenta. La colitis fulminante se presenta con signos de toxicidad sistémica, pudiendo existir íleo y megacolon tóxico (diámetro transverso del colon ≥6cm)31. Los síntomas extraintestinales son raros, presentándose excepcionalmente casos de bacteriemia y artritis reactiva5.
DiagnósticoEl diagnóstico de ICD debe basarse en la combinación de hallazgos clínicos, de laboratorio y de gabinete5. Los hallazgos clínicos deben orientar la decisión de realizar las pruebas de laboratorio, ya que estas por sí solas no son capaces de identificar entre un portador asintomático y una ICD. No deben realizarse en pacientes asintomáticos y la muestra debe ser de heces diarreicas. Además, las pruebas de gabinete jamás deben realizarse de manera aislada, ya que detectan hallazgos inespecíficos. Pueden utilizarse como complemento diagnóstico y, con mayor frecuencia, para descartar patologías que se encuentren dentro del diagnóstico diferencial.
En la actualidad existen diversas pruebas de laboratorio con distinta sensibilidad y especificidad, las cuales se mencionan a continuación:
- -
Ensayo de citotoxicidad celular. Identifica el efecto citopático inducido por TcdB en muestras fecales en cultivo de fibroblastos, observándose como un halo alrededor de la célula que se neutraliza con la administración de antisueros. Tiene una sensibilidad del 64-76% y una especificidad del 99-100%, el tiempo de respuesta sobrepasa las 48h y no detecta cepas productoras de toxinas debido a que estas se degradan con el tiempo por efectos del pH6,21.
- -
Cultivo citotoxigénico en heces. Se cultiva la muestra en un medio selectivo (agar fructosa-cicloserina-cefoxitina), cromogénico o no selectivo (agar Brucella o Schaedler enriquecido con 5% de sangre de carnero, vitaminaK y hemina) en anaerobiosis y se aíslan las cepas de C.difficile para detectar la producción de toxinas. Tiene una sensibilidad del 94-100% y una especificidad del 84-100%, el tiempo de respuesta es de 48-72h y ha reemplazado al ensayo de citotoxicidad celular como el método de referencia, convirtiéndose en el estándar de oro. Además, permite la caracterización del microorganismo aislado para la realización de estudios epidemiológicos y del perfil de susceptibilidad antimicrobiana, así como para el manejo de pacientes complicados con enfermedad recurrente o refractaria6,21,24.
- -
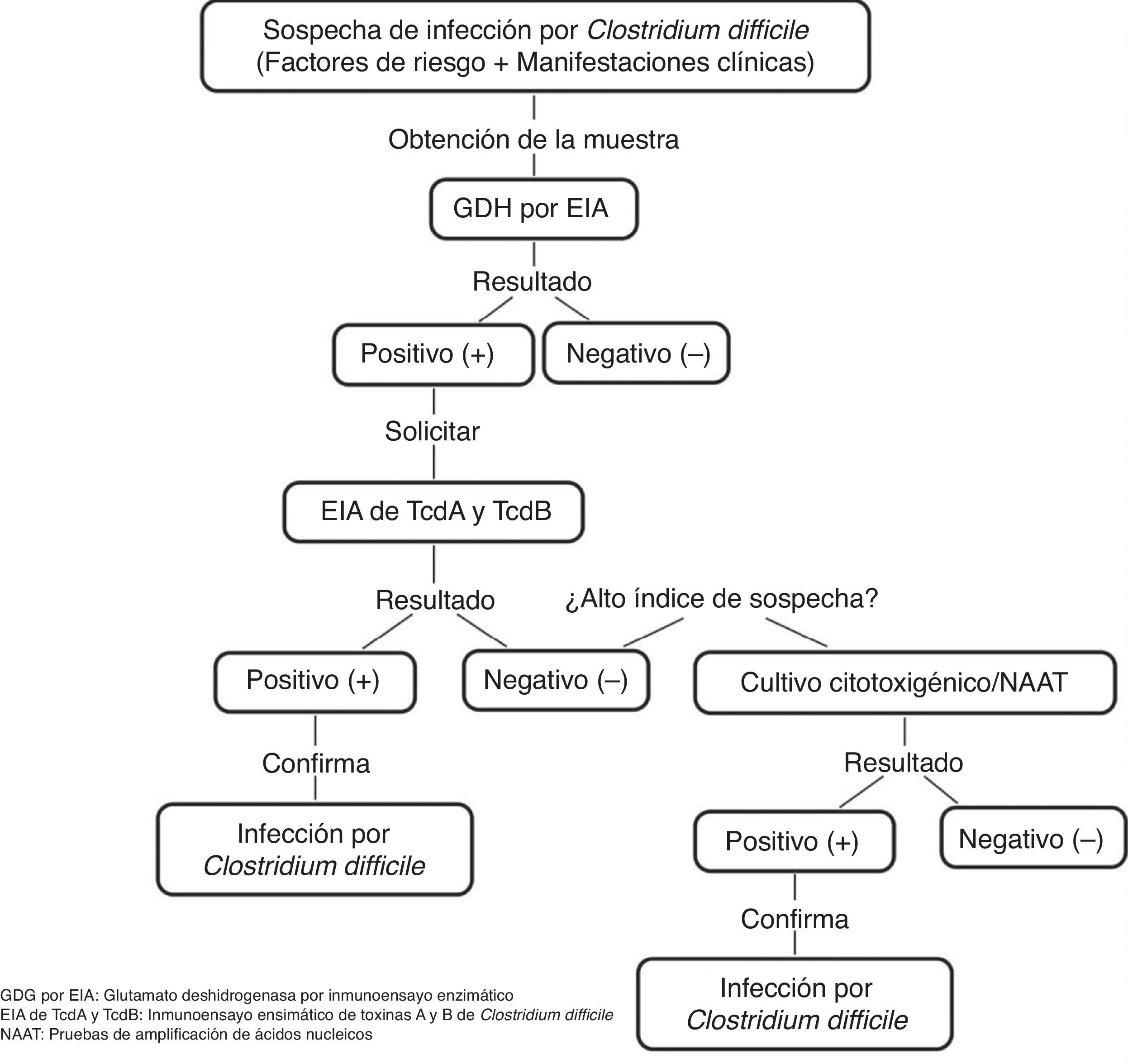
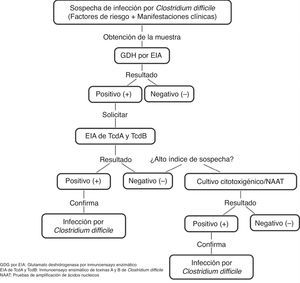
Prueba para antígeno común (glutamato deshidrogenasa [GDH]) de C.difficile por inmunoensayo enzimático (EIA). Identifica la presencia de GDH, una proteína de la pared celular producida por C.difficile mediante EIA. Tiene una sensibilidad del 85-95% y una especificidad del 89-99%, el tiempo de respuesta es de 15-45min y tiene el inconveniente de que no diferencia entre las cepas toxigénicas y las no toxigénicas, por lo que se requiere la subsecuente determinación de toxinas mediante ensayo de citotoxicidad en cultivo celular o cultivo citotoxigénico en heces en caso de que GDH sea positivo (fig. 1)5,6,21.
Figura 1.Algoritmo diagnóstico para la confirmación de la infección por Clostridium difficile.
Adaptado de Meyer et al.21.
(0,29MB). - -
EIA de TcdA o TcdA y TcdB. Utiliza anticuerpos monoclonales o policlonales para identificar TcdA o TcdA y TcdB libres en heces. Tiene una sensibilidad del 48-96% y una especificidad del 75-99%, el tiempo de respuesta es de 15-30min y es el método más utilizado para el diagnóstico de ICD. Sin embargo, la emergencia de nuevas cepas virulentas TcdA negativas impide que se recomiende su uso como único método diagnóstico6,21.
- -
Pruebas de amplificación de ácidos nucleicos. Detectan a los genes productores de toxinas, pero no a las toxinas libres. Existen dos tipos de ensayos moleculares: reacción en cadena de la polimerasa (PCR, por sus siglas en inglés), que identifica el gen TcdB que codifica para TcdB con una sensibilidad del 84-96% y una especificidad del 96-99%, y amplificación isotérmica de ácidos nucleicos, que consiste en una reacción isotérmica para detección del gen TcdA del PaLoc con una sensibilidad del 92-96% y una especificidad del 98%. El tiempo de respuesta es de 45-180min, y se han evaluado tanto como método de un solo paso y como método de confirmación para detectar la presencia de C.difficile en especímenes GDH positivo; sin embargo, debido a sus altos costos y a su limitada disponibilidad, no se les considera métodos de elección6,21.
Los hallazgos clínicos, junto con la combinación de pruebas que identifican la presencia de C.difficile, la producción de sus toxinas y el daño orgánico que estas ocasionan, permiten realizar el diagnóstico de manera certera. En nuestro medio algunos expertos recomiendan realizar la determinación de GDH y toxinas TcdA y TcdB de manera simultánea, observando la concordancia o discordancia entre ellas y tomando una decisión a partir de los resultados obtenidos, o bien realizar pruebas de amplificación de ácidos nucleicos, principalmente PCR en caso de encontrarse disponible, por ser considerada una prueba rápida y altamente sensible y específica para la detección de ICD32.
Respecto a las diversas pruebas de imagen, cada una presenta distinta utilidad, las cuales se mencionan a continuación:
- -
Radiografías abdominales. Aportan datos inespecíficos que pueden corresponder a cualquier tipo de colitis, empleándose exclusivamente para realizar el diagnóstico diferencial de otras patologías intraabdominales y para descartar complicaciones como obstrucción o perforación intestinal y megacolon tóxico. Los hallazgos radiológicos relacionados a ICD incluyen engrosamiento de las haustras con signos de huellas dactilares sugestivos de edema submucoso o distensión del colon33.
- -
Tomografía helicoidal computarizada abdominal y pélvica. Se ha estudiado como una modalidad de imagen para el diagnóstico de colitis por C.difficile y para realizar el diagnóstico diferencial de otras patologías intraabdominales. Los hallazgos tomográficos relacionados a ICD incluyen: engrosamiento parietal y dilatación de la pared colónica, estriación de la grasa pericolónica, «signo del acordeón» (administración de contraste por vía oral [v.o.] con gran atenuación en la luz del colon que alterna con poca atenuación de la mucosa inflamada debido al atrapamiento del contraste entre haustras engrosadas), «signo del doble halo o de la diana» (administración de contraste por vía intravenosa [i.v.] con presencia de anillos concéntricos con diversos grados de atenuación causada por hiperemia mucosa e inflamación submucosa) y ascitis6,34.
- -
Ultrasonografía abdominal. Puede ser de utilidad para el diagnóstico y manejo de pacientes que se encuentran en estado crítico y que no pueden ser trasladados al área de estudios de imagen. Los hallazgos ultrasonográficos incluyen; engrosamiento de la pared colónica con ecogenicidad heterogénea y estrechamiento intraluminal, presencia de pseudomembranas que se visualizan como líneas hiperecoicas que cubren la mucosa y líquido libre intraperitoneal que se observa en más del 70% de los casos33,35.
- -
Colonoscopia. Debe utilizarse con moderación para confirmar el diagnóstico de colitis por C.difficile, ya que este puede realizarse generalmente mediante hallazgos clínicos, pruebas de laboratorio y de imagen. Su realización se encontraría indicada ante la existencia de un alto índice de sospecha de ICD y negatividad de las pruebas microbiológicas, cuando la necesidad de obtener un diagnóstico rápido debido a la presencia de un cuadro clínico de gravedad sea prioritaria, ante la sospecha de otras enfermedades concomitantes (enfermedad inflamatoria intestinal y colitis isquémica), especialmente en pacientes inmunocomprometidos, y ante la falta de respuesta a la administración de agentes antimicrobianos. Su realización se encontraría contraindicada ante la sospecha de megacolon tóxico y colitis fulminante. Los hallazgos colonoscópicos relacionados a ICD incluyen: edema, eritema y erosiones en la mucosa, presencia de placas blanquecinas-amarillentas de tamaño variable, sobreelevadas, adheridas a la mucosa, no removibles y que en ocasiones confluyen, visualizándose en el 50-60% de las ICD. Dentro de las complicaciones, existe riesgo de perforación colónica con el consecuente desarrollo de sepsis, choque séptico y muerte si no se diagnostica y trata de manera oportuna6,21.
Los objetivos del tratamiento consisten en estabilizar al paciente, prevenir el desarrollo de complicaciones y eliminar la ICD. Se debe iniciar por suspender la administración del antibiótico precipitante e implementar medidas de apoyo para corregir el desbalance hidroelectrolítico concomitante, evitando el uso de agentes antiperistálticos debido a que pueden enmascarar los síntomas y precipitar la aparición de megacolon tóxico. Posteriormente se deben administrar agentes antimicrobianos para eliminar la ICD5,36.
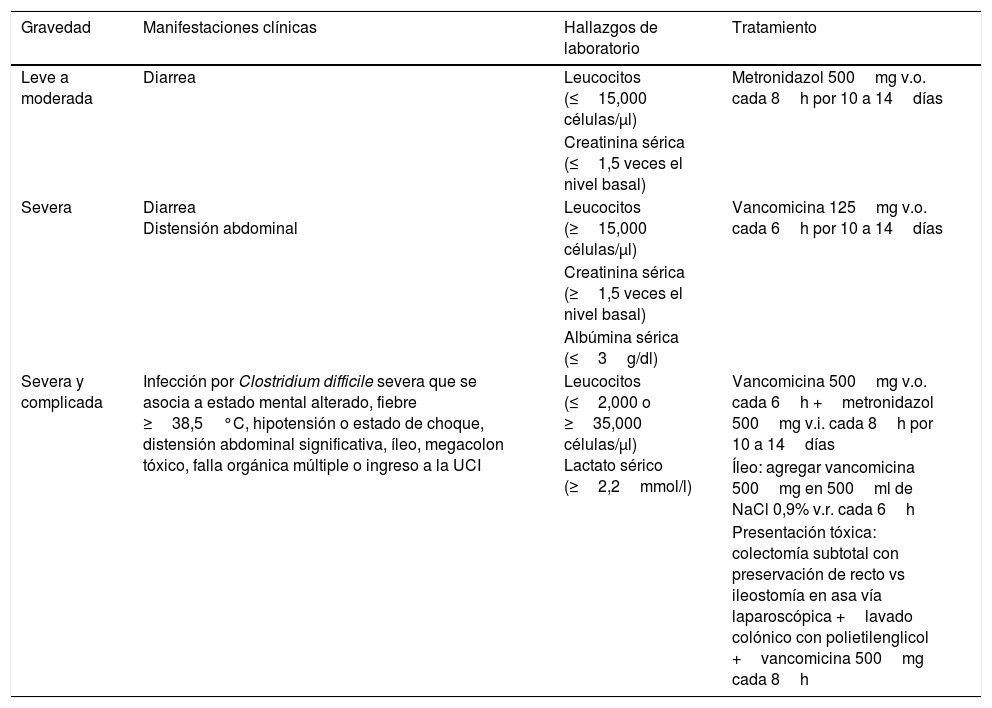
Las guías de práctica clínica para la ICD en adultos —actualización 2010 realizada por la Sociedad de Salud Epidemiológica de Norteamérica (SHEA) y la Sociedad de Enfermedades Infecciosas de Norteamérica (IDSA)— y las Guías para el diagnóstico, tratamiento y prevención de las infecciones por C.difficile publicadas en 2013 por el Colegio Americano de Gastroenterología (ACG) estratifican el tratamiento antimicrobiano con base en la gravedad de la ICD (tabla 1).
Estratificación y tratamiento de la infección por Clostridium difficile
| Gravedad | Manifestaciones clínicas | Hallazgos de laboratorio | Tratamiento |
|---|---|---|---|
| Leve a moderada | Diarrea | Leucocitos (≤15,000 células/μl) | Metronidazol 500mg v.o. cada 8h por 10 a 14días |
| Creatinina sérica (≤1,5 veces el nivel basal) | |||
| Severa | Diarrea Distensión abdominal | Leucocitos (≥15,000 células/μl) | Vancomicina 125mg v.o. cada 6h por 10 a 14días |
| Creatinina sérica (≥1,5 veces el nivel basal) | |||
| Albúmina sérica (≤3g/dl) | |||
| Severa y complicada | Infección por Clostridium difficile severa que se asocia a estado mental alterado, fiebre ≥38,5°C, hipotensión o estado de choque, distensión abdominal significativa, íleo, megacolon tóxico, falla orgánica múltiple o ingreso a la UCI | Leucocitos (≤2,000 o ≥35,000 células/μl) Lactato sérico (≥2,2mmol/l) | Vancomicina 500mg v.o. cada 6h +metronidazol 500mg v.i. cada 8h por 10 a 14días |
| Íleo: agregar vancomicina 500mg en 500ml de NaCl 0,9% v.r. cada 6h | |||
| Presentación tóxica: colectomía subtotal con preservación de recto vs ileostomía en asa vía laparoscópica +lavado colónico con polietilenglicol +vancomicina 500mg cada 8h |
v.i.: vía intravenosa; v.o.: vía oral; v.r.: vía rectal
Adaptada de las guías de práctica clínica para la infección por Clostridium difficile en adultos: actualización 2010 realizada por la Sociedad de Salud Epidemiológica de Norteamérica (SHEA) y la Sociedad de Enfermedades Infecciosas de Norteamérica (IDSA) y las Guías para el Diagnóstico, Tratamiento y Prevención de las infecciones por Clostridium difficile publicadas en 2013 por el Colegio Americano de Gastroenterología (ACG).
En nuestro medio, al no contar con vancomicina en cápsulas para su administración v.o., es necesario preparar una solución a partir de vancomicina en vial. El proceso de preparación consiste en utilizar un vial de vancomicina de 500mg y adicionar 10ml de agua inyectable para obtener una concentración de 50mg/ml. Para administrar una dosis de 125mg se deben obtener 2.5ml de solución. Posteriormente, la dosis se puede diluir en 30ml de agua para ser administrada por v.o. o por sonda nasogástrica. La preparación puede almacenarse únicamente durante 24h en condiciones de refrigeración, por lo cual es necesario incluir información sobre la fecha y la hora de preparación, además del nombre del paciente y la vía de administración37.
La fidaxomicina es un antibiótico macrocíclico derivado de la fermentación de actinomicetos que inhibe la síntesis de ARN al interferir con la formación del complejo ADN-ARN polimerasa. Se recomienda su uso como alternativa a la vancomicina en pacientes con ICD leve a moderada. Su régimen de administración consiste en fidaxomicina 200mg v.o. cada 12h por 10días. Ha demostrado ser superior a la vancomicina al presentar una tasa de curación clínica similar, una tasa de curación mantenida más elevada y menos episodios de recurrencia. Se absorbe pobremente en el tracto gastrointestinal y, por lo tanto, no presenta efectos adversos sistémicos. Sin embargo, su costo elevado ha limitado su uso rutinario, y además no se encuentra disponible en nuestro país32,38.
El tratamiento quirúrgico se reserva para aquellos pacientes cuya condición se encuentra deteriorada (estado de choque al momento de presentación o hipotensión que requiere tratamiento vasopresor, perforación colónica, megacolon tóxico o íleo refractario). Existen dos procedimientos que se realizan con frecuencia: colectomía subtotal con preservación de recto e ileostomía en asa vía laparoscópica con lavado colónico con polietilenglicol o solución de electrólitos de manera anterógrada e instilación de vancomicina, con una mortalidad postoperatoria del 35-80% y del 19%, respectivamente. Aunado a la reducción de la tasa de mortalidad, la ileostomía en asa vía laparoscópica permite la preservación colónica en un 93% de los casos, incrementándose los índices de aceptación por parte de los pacientes, quienes se benefician de una intervención oportuna21.
Después del tratamiento inicial exitoso con metronidazol o vancomicina, cerca del 30% de los pacientes experimentan otro episodio de enfermedad (primera recurrencia), para lo cual se recomienda el mismo tratamiento que se dio durante el primer episodio, estratificándose de acuerdo a la gravedad del mismo. En caso de presentarse una segunda recurrencia no se debe administrar metronidazol debido al potencial de neurotoxicidad acumulativa. Se puede administrar vancomicina en régimen de reducción gradual; por ejemplo, 125mg v.o. cada 6h por 10 a 14días, seguido de 125mg v.o. cada 12h por 7días, 125mg v.o. cada 24h por 7días, 125mg v.o. cada 48h por 8días y 125mg v.o. cada 72h por 15días5,21,39,40. En caso de presentarse una tercera recurrencia se puede administrar un régimen de vancomicina seguido de rifaximina como adyuvante o realizarse trasplante de microbiota fecal.
- -
La rifaximina es un análogo semisintético de la rifampicina que inhibe la síntesis de ARN al unirse a la subunidad ≡ de la ARN polimerasa. Se recomienda su uso como alternativa al trasplante de microbiota fecal en pacientes con tres o más recurrencias de ICD. Su régimen de administración consiste en: vancomicina 125mg v.o. cada 6h por 14días, seguido de rifaximina 400mg v.o. cada 8h por 28días. Se absorbe pobremente en el tracto gastrointestinal y, por lo tanto, no presenta efectos adversos sistémicos. Sin embargo, su perfil de resistencia hacia cepas de C.difficile ha limitado su uso rutinario41,42.
- -
El trasplante de microbiota fecal consiste en la infusión de una suspensión fecal proveniente de un donador sano con el objetivo de reestablecer la microbiota del receptor. Se recomienda su uso como alternativa a la administración de vancomicina/rifaximina en pacientes con tres o más recurrencias de ICD e incluso en aquellos con una recurrencia si el episodio es moderado y no responde a una semana de tratamiento estándar, o si el episodio es grave y no responde a 2días de tratamiento estándar. Se puede administrar v.o. mediante la ingesta de cápsulas, a través de sonda nasogástrica, sonda nasoduodenal o por gastroscopia y vía rectal mediante enemas de retención o por colonoscopia, siendo esta última la que ha presentado mayores tasas de curación. Pese a que ha demostrado ser superior a cualquier otro tratamiento disponible, la reticencia hacia su uso por parte de médicos y pacientes debido a las características inherentes del procedimiento y la dificultad que existe para obtener donadores de materia fecal continúan siendo sus principales limitantes32,40,43.
Actualmente se encuentra en estudio el uso de los inhibidores selectivos de la dehidroquinato deshidratasa de C.difficile, de anticuerpos monoclonales anti-TcdA y anti-TcdB como terapia adyuvante y de vacunas que contienen toxoide de C.difficile. Otras opciones terapéuticas, como nitazoxanida, ramoplanina, teicoplanina y tigeciclina, necesitan ser evaluadas dentro de estudios más amplios que permitan comparar su eficacia, ya que hasta la fecha no existe evidencia suficiente para recomendar su uso rutinario44,45.
Control y prevenciónExisten múltiples guías que proveen recomendaciones para la prevención y el control de la ICD. En 2007, en el Reino Unido se lanzó la «Intervención de Alto Impacto No. 7», cuyas medidas fueron reiteradas posteriormente en las guías europeas y en las estadounidenses. Las medidas a considerar son las siguientes:
- -
Uso racional de antimicrobianos e inhibidores de la bomba de protones. Se debe alentar el uso racional de antibióticos de estrecho espectro y durante periodos cortos de tiempo, así como el uso de inhibidores de la bomba de protones, evitando su prescripción innecesaria que cada vez se realiza con mayor frecuencia5,36,46.
- -
Uso de probióticos. Los probióticos son cultivos de microorganismos vivos que inhiben la adherencia de C.difficile y modulan la respuesta del hospedero y la estimulación específica de antitoxina IgA32. Se han utilizado en pacientes que se encuentran bajo régimen de antimicrobianos para disminuir el riesgo de presentar diarrea asociada a C.difficile, empleándose combinaciones de distintas cepas de lactobacilos (Lactobacillus acidophilus, L.casei, L.rhamnosus) y bifidobacterias (Bifidobacterium bifidum, B.lactis), además de levaduras (Saccharomyces boulardii), entre otros47. El Consenso mexicano sobre probióticos en gastroenterología recomienda el uso de probióticos para la prevención de la diarrea asociada a antibióticos y para la recurrencia de la ICD en población adulta e infantil48.
- -
Precauciones de contacto. El uso de guantes puede reducir la incidencia de ICD, pero no previene completamente la contaminación, así como tampoco existe agente antiséptico que tenga actividad esporicida confiable, por lo que el lavado de manos con agua y con jabón es el método de elección. Además, el uso de bata de manera rutinaria se encuentra indicado5,36,46.
- -
Aislamiento. El aislamiento de pacientes con diarrea infecciosa limita la contaminación ambiental a una parte del hospital y optimiza el cuidado y el manejo de un equipo multidisciplinario. Los casos confirmados deben permanecer aislados hasta que no exista diarrea por 48h5,36,46.
- -
Descontaminación. Se debe de asegurar la descontaminación efectiva del ambiente debido a que las esporas de C.difficile son resistentes a los agentes de limpieza convencionales. Se recomienda el uso de hipoclorito de sodio y del vapor de peróxido de hidrógeno. Además, se debe tener en cuenta la descontaminación del equipo médico, ya que se han asociado brotes con instrumentos, tales como el termómetro rectal, por lo que se recomienda el uso de equipo desechable5,36,46.
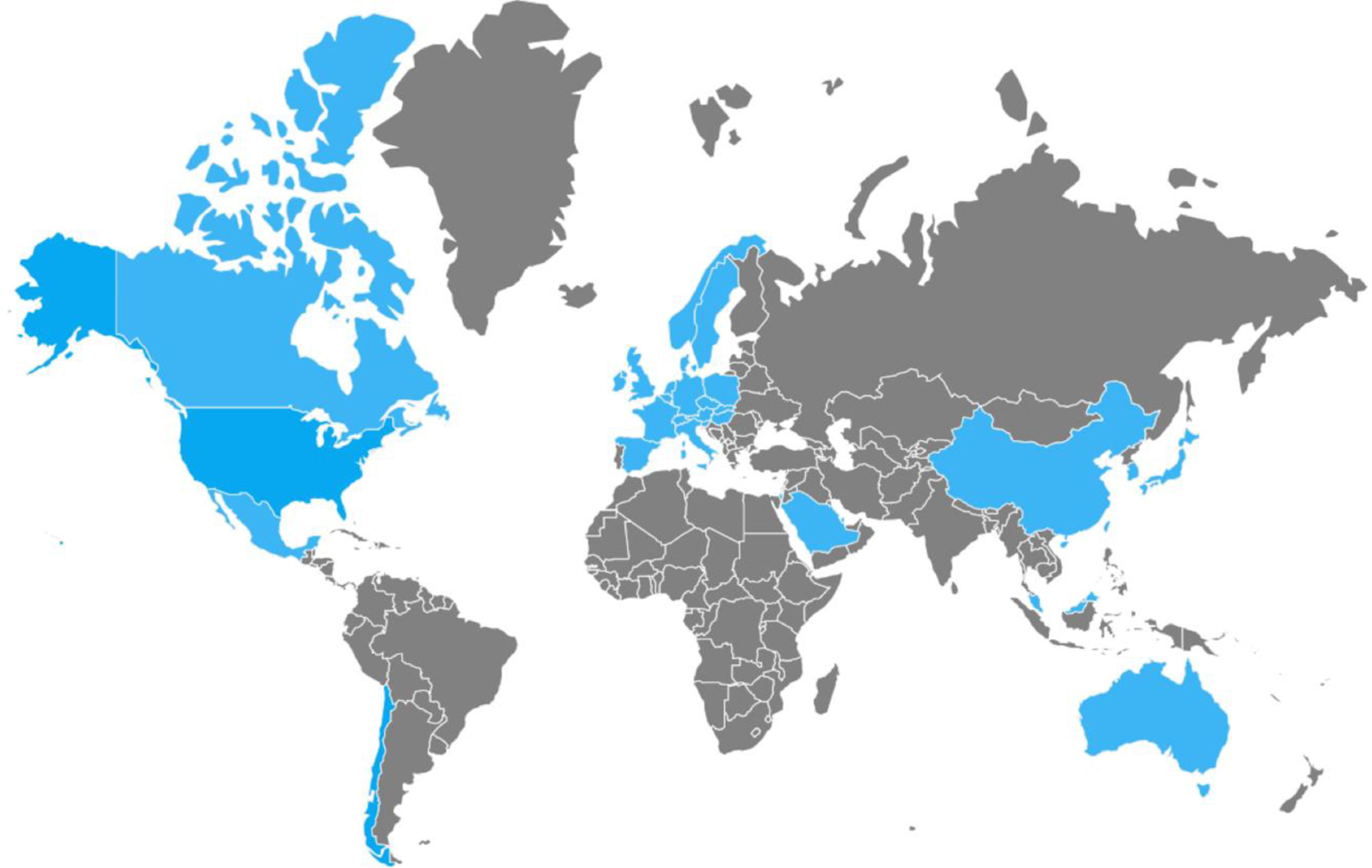
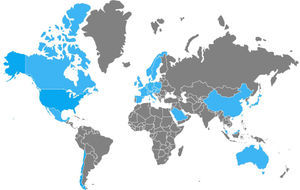
Entre los años 2002 y 2006 se reportaron múltiples brotes nosocomiales de ICD en Estados Unidos y Canadá que se presentaban con mayor gravedad y recurrencia. Se logró el aislamiento de una cepa denominada «NAP1/B1/027»: North American pulsed-field type 1 (NAP1) por su patrón de electroforesis en gel de campo pulsado, B1 por su patrón de análisis de endonucleasas de restricción y 027 por su ribotipo por PCR. Hasta la fecha se ha propagado a través de América, Asia, Europa y Oceanía (fig. 2)5,21,24,49,50. Cuenta con un patrón de transmisión más eficaz que el de otras cepas de C.difficile y se caracteriza por presentar una deleción en el gen tcdC, el regulador negativo de tcdA y de tcdB que le permite producir elevados volúmenes de TcdA y TcdB (16 y 23 veces superior al resto de cepas de C.difficile, respectivamente), la expresión de una toxina binaria (CDT) y resistencia elevada hacia determinadas fluoroquinolonas (ciprofloxacino, levofloxacino y moxifloxacino)5,6. Esta resistencia probablemente se debe al incremento concomitante del uso indiscriminado de las mismas, el cual ha generado efectos similares en otros microorganismos, tales como Escherichia coli, Salmonella typhi y Salmonella enterica, entre otros51. Recientemente la cepa NAP1/B1/027 se ha vuelto altamente prevalente y ha condicionado un incremento en el número de fracasos terapéuticos que requieren la práctica de colectomías de urgencia secundario al desarrollo de colitis fulminante, presentando una tasa de mortalidad a 30días que oscila entre el 6 y el 30%. En 2014, Camacho-Ortiz et al.49 reportaron por primera vez el aislamiento de la cepa NAP1/B1/027 en nuestro país, y pese a que en la actualidad la atención se encuentra sobre ella, es muy probable que nuevas cepas hipervirulentas continúen emergiendo, siendo necesaria la realización de vigilancia epidemiológica continua para la identificación temprana de nuevos casos.
Por otra parte, en 1986 se realizaron los primeros reportes de ICD-AC en Australia52, y recientemente se ha reportado con mayor frecuencia la presencia de casos en todo el mundo, demostrando que su incidencia continúa en aumento53. Hasta la fecha se han reportado casos en América, Asia, Europa y Oceanía52-54. La IDSA define la ICD-AC como aquella ICD en la cual el inicio de los síntomas ocurre en la comunidad, dentro de las primeras 48h de admisión hospitalaria o dentro de las primeras 4semanas posteriores al alta hospitalaria5,55. Se ha descrito en poblaciones que previamente se consideraban de bajo riesgo, incluyendo mujeres puérperas sanas, niños y adultos jóvenes y pacientes sin exposición reciente a antimicrobianos ni hospitalización, por lo cual se han tratado de identificar otros factores de riesgo, considerándose: prescripción de antibióticos a pacientes ambulatorios, incremento en el uso de inhibidores de la bomba de protones, incremento en la proporción de portadores asintomáticos con el consecuente incremento en la transmisión persona a persona, contaminación de agua y alimentos con C.difficile y presencia de cepas hipervirulentas, como la NAP1/B1/027. Generalmente los pacientes con ICD-AC se caracterizan por presentar ICD leve a moderada; sin embargo, pueden desarrollar ICD severa y complicaciones con mal pronóstico, requiriendo hospitalización, monitorización continua y tratamiento intensivo. Por lo tanto, ante el reciente incremento de casos y el evidente subdiagnóstico de los mismos, los médicos debemos empezar a considerar la ICD-AC dentro del diagnóstico diferencial de pacientes que presenten diarrea fuera del ambiente hospitalario con el objetivo de poder intervenir de manera oportuna. Además, se debe incentivar la realización de estudios que ayuden a elucidar otros posibles mecanismos de transmisión, factores de riesgo y medidas de control ante esta situación que se está convirtiendo en un problema de salud pública53-54.
ConclusionesC. difficile es un bacilo grampositivo, anaerobio, formador de esporas y que puede, o no, ser productor de toxinas, dependiendo de la cepa en cuestión4,5. La respuesta que el sistema inmune del hospedero monta hacia las toxinas de C.difficile determina si los síntomas se desarrollarán después de la exposición, produciendo cuadros que van desde colonización asintomática hasta CPM, perforación intestinal, megacolon tóxico, choque séptico y muerte21,25. El diagnóstico oportuno de ICD es fundamental para el manejo terapéutico y para la implementación de medidas de contención. Se realiza mediante la combinación de hallazgos clínicos, de laboratorio y/o de gabinete. El tratamiento antimicrobiano convencional se limita a la administración de metronidazol y vancomicina, existiendo la posibilidad de usar fidaxomicina en caso de que se presente ICD moderada a severa5. Sin embargo, la velocidad con la que se desarrollan nuevas cepas con mayor patogenicidad se encuentra por encima de aquella con la que se desarrollan nuevos fármacos, siendo necesaria la validación de otras opciones terapéuticas. El tratamiento de las recurrencias continúa siendo un reto para el médico especialista, aunque el trasplante de microbiota fecal continúa mostrando resultados prometedores y poco a poco ha ido ganando más adeptos dentro de la práctica médica. La expansión de C.difficile es un problema que concierne a los sistemas de salud pública, ya que se ha demostrado su presencia dentro del ambiente comunitario, y tanto los mecanismos de transmisión como los factores de riesgo no son del todo claros. Las políticas hospitalarias deben promover la tipificación de los especímenes aislados y el apego hacia las guías de práctica clínica para reducir el uso indiscriminado de agentes antimicrobianos, especialmente el de las fluoroquinolonas, ya que esto puede ayudar a limitar la aparición de brotes de cepas hipervirulentas.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónNo se recibió patrocinio de ningún tipo para llevar a cabo este artículo/estudio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.