La mayoría de los casos de infección por Clostridioides difficile (ICD) responden tratamiento antibiótico. El trasplante de microbiota fecal (TMF) ha sido aceptado como un tratamiento efectivo en casos de ICD recurrente.
ObjetivoDescribir resultados clínicos del TMF realizado para el tratamiento de la ICD recurrente.
Material y métodosPacientes con ICD recurrente tratados con TMF mediante colonoscopia entre enero 2021 y diciembre 2023. Se recopilaron datos demográficos y clínicos, incluyendo detalles del tratamiento previo al TMF, la tasa de éxito del TMF y la evolución clínica durante el periodo de seguimiento. Se realizaron encuestas telefónicas para evaluar la satisfacción.
ResultadosFueron sometidos a TMF 13 pacientes (siete pacientes mayores de 65 años y una mujer embarazada) con una mediana de edad de 55 años. Los pacientes presentaron una mediana de tres episodios previos de ICD (rango 2-4). La mediana de la duración desde el primer episodio de ICD hasta el TMF fue de cuatro meses (rango 3-10). La efectividad con una sesión de TMF fue de 100%. Durante el periodo de seguimiento pos-TMF (mediana de 11 meses, rango 3-32), tres pacientes han presentado un nuevo episodio de ICD, y en dos casos se llevó a cabo con éxito un segundo TMF. No se registraron eventos adversos. Todos los pacientes tuvieron una percepción positiva del TMF.
ConclusionesEl TMF mediante colonoscopia, si bien es una serie pequeña, concuerda con estudios de mayor envergadura, como una terapia segura, efectiva y duradera en casos de ICD recurrente.
The majority of cases of Clostridioides difficile infection (CDI) respond to antibiotic treatment. Fecal microbiota transplantation (FMT) has been accepted as an effective treatment in cases of recurrent CDI.
AimOur aim was to describe the clinical results of FMT performed for the treatment of recurrent CDI.
Material and methodsThe study was conducted on patients with recurrent CDI treated with FMT through colonoscopy, within the time frame of January 2021 and December 2023. Demographic and clinical data were collected, including pre-FMT treatment data, the FMT success rate, and clinical progression during follow-up. Telephone surveys were carried out to evaluate satisfaction.
ResultsThirteen patients with a mean age of 55 years underwent FMT (including 7 patients above 65 years of age and one pregnant woman). Patients presented with a median of 3 previous episodes of CDI (range 2-4). The median time interval from first episode of CDI to FMT was 4 months (range 3-10). The effectiveness of a single FMT session was 100%. During post-FMT follow-up (median of 11 months, range 3-32), 3 patients have presented with a new CDI episode, and a successful second FMT was performed on 2 of them. No adverse events were registered, and all patients had a positive perception of FMT.
ConclusionsIn the present study, despite its small size, FMT through colonoscopy was shown to be a safe, effective, and lasting therapy in cases of recurrent CDI, concurring with results from larger studies.
La infección por Clostridioides difficile (ICD) fue descrita por primera vez en 19781 y desde entonces ha sido señalada como la primera causa de diarrea nosocomial y la principal causa identificable de diarrea asociada a antimicrobianos2. La incidencia de ICD ha experimentado un aumento en las últimas décadas, asociándose a una elevada morbimortalidad y un consumo considerable de recursos sanitarios3. Un estudio retrospectivo mostró un incremento del 43% en la incidencia anual de ICD entre el 2001 y 2012. Sin embargo, durante este mismo periodo, los casos de ICD recurrente aumentaron en 188%4. Según el último boletín del Ministerio de Salud de Chile (periodo 2013-2018), se diagnosticaron 1,687 casos de Clostridioides difficile (C. difficile), con mayor frecuencia el 2015 y menor en el año 20175, corroborando que la ICD es una realidad en nuestro país.
El tratamiento convencional de la ICD se basa en la suspensión del antibiótico causante y el empleo de antibióticos enterales como vancomicina, fidaxomicina, metronidazol o rifaximina6,7. A pesar de estas estrategias, la ICD se caracteriza por una alta tasa de recurrencia, siendo del 20% después de la primera infección y hasta del 65% después de una segunda recurrencia8. Es en este escenario de una segunda recurrencia (≥ 3 episodios) donde se ha sugerido el uso del trasplante de microbiota fecal (TMF), basado en la alteración de la diversidad bacteriana intestinal en personas con ICD recurrente9,10. El TMF consiste en la administración de material fecal desde un individuo sano seleccionado al paciente afectado con la ICD, con el fin de restaurar la microbiota intestinal protectora11. Estudios han demostrado que el TMF es una estrategia efectiva (definida como la ausencia de un nuevo episodio de la ICD durante las ocho semanas pos-TMF) y segura (evaluada a través de la presencia de eventos adversos leves, moderados, graves y serios). Un metaanálisis que incluyó 1,973 personas con ICD recurrente y refractaria, mostró que el TMF es más efectivo que el tratamiento con vancomicina (RR: 0.23 IC 95% 0.07-0.80) con una resolución clínica de 92%9. Según, nuestro conocimiento, escasa es la información que existe en Latinoamérica sobre los resultados clínicos a largo plazo de estrategia terapéutica y la efectividad que podría tener en pacientes de la 3ª edad y en mujeres embarazadas. El objetivo de nuestro estudio es describir los resultados clínicos del TMF realizado mediante colonoscopia en pacientes adultos con ICD determinando el porcentaje de éxito de esta estrategia terapéutica y el porcentaje de eventos adversos secundario al TMF realizado por colonoscopia en nuestro centro universitario.
Material y métodosSe llevó a cabo un estudio descriptivo, retrospectivo de una serie de casos donde se revisaron las fichas clínicas de todos los pacientes con ICD recurrente que fueron tratados con TMF mediante colonoscopia en Clínica Universidad de los Andes entre enero de 2021 y diciembre de 2023. Se utilizó lista de verificación STROBE para estudios retrospectivos. Todos los trasplantes fueron realizados por tres de los autores (R. Quera, P. Nuñez, C. von Muhlenbrocka y R. Espinoza) en el Centro de Endoscopia de nuestra institución conforme a las normas y protocolo de la Sección de Gastroenterología de la Clínica Universidad de los Andes.
Los pacientes fueron incluidos considerando los siguientes criterios: a) diagnóstico de ICD basado en el cuadro clínico y la confirmación del C. difficile mediante la técnica de reacción en cadena de la polimerasa (PCR) para toxina A y B; b) antecedente de dos o más episodios demostrados de recurrencia de ICD los cuales fueron tratados con esquema antibiótico estándar7; y c) seguimiento clínico de al menos tres meses pos-TMF. La gravedad de la ICD fue evaluada utilizando el índice de Hines12. El seguimiento de los pacientes pos-TMF se realizó mediante evaluación de la ficha clínica y encuesta telefónica de satisfacción. El porcentaje de éxito del TMF se definió como la ausencia de un nuevo episodio de ICD durante las ocho semanas posprocedimiento.
Los eventos adversos secundarios al TMF se clasificaron según su gravedad en leves (sin interferencia en la rutina diaria: fatiga, náuseas, flatulencia, diarrea, constipación, dolor y distensión abdominal), moderados (efectos limitados en la rutina diaria: fatiga mantenida, fiebre mantenida y dolor abdominal mantenido), graves (bacteriemia, insuficiencia respiratoria, hemorragia y microperforación) y serios (hospitalización, discapacidad o intervención necesaria para la prevención de daños permanentes y mortalidad).
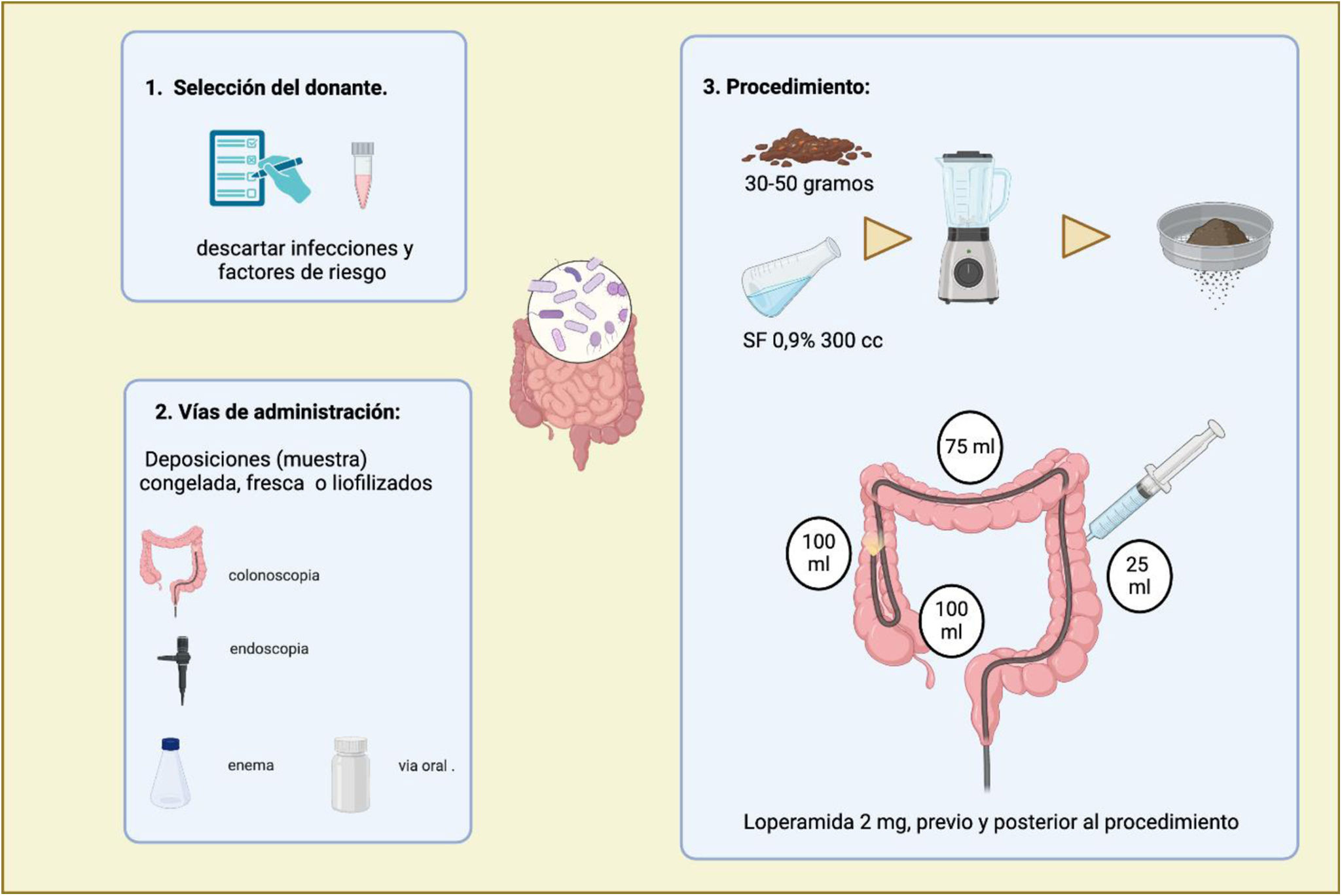
Protocolo de TMF: Cada posible donante fue evaluado por un gastroenterólogo (R. Quera, P. Nuñez y C. von Muhlenbrocka) o infectólogo (R. Espinoza) quienes realizaron una adecuada anamnesis y examen físico. Aquellos que cumplieron con los criterios clínicos, se les solicitaron exámenes de sangre y deposiciones según las indicaciones sugeridas en las guías internacionales10. El detalle de los exámenes solicitados a cada donante se puede apreciar en el material suplementario No. 1. Cada paciente suspendió el tratamiento con vancomicina oral 24-48horas previo al trasplante y se preparó para la colonoscopia con polietilenglicol sin electrolitos (3-4 litros). El TMF se realizó con una muestra fresca de deposición del donante (30 a 100g), la cual se obtuvo no más de 6horas previo al trasplante. Para obtener la solución de la microbiota, se solubilizaron las heces del donante en suero fisiológico (NaCl 0.9%, 300mL) con una licuadora destinada exclusivamente para el TMF. Una vez obtenida la solución homogénea, se filtró y se recogió el sobrenadante en jeringas de 60mL. Durante la colonoscopia, al llegar al íleon, se procedió a instilar la solución a través del canal de trabajo del colonoscopio siguiendo un esquema de retiro: 100mL en íleon, 100mL en ciego y colon ascendente, 75mL en colon transverso y los 25mL restantes en colon descendente proximal. Previo a iniciar la colonoscopia y una vez completado el procedimiento y el paciente recuperado de la sedación, se le indicó loperamida 2mg, con el objetivo de retener el mayor tiempo posible la solución trasplantada. Un resumen del procedimiento se aprecia en la figura 1.
Proceso de trasplante microbiota fecal. Previo al procedimiento se realiza una entrevista y examen físico a posibles donantes en búsqueda de factores de riesgo, comorbilidades y antecedentes familiares para posteriormente estudiarse según protocolo local de nuestro centro descartando diversas infecciosas eventualmente trasmisibles. En la imagen se puede observar el procedimiento estandarizado en nuestro centro con 30 a 50 g de deposiciones del donante que se diluyen en 300mL de suero fisiológico para posteriormente ser procesados y administrados mediante colonoscopia con distribución 100mL en íleon terminal, 100mL en colon derecho, 75mL en colon transverso y 25mL en colon izquierdo. Previo a examen y posterior a este se administra loperamida para disminuir el tiempo de tránsito intestinal.
Para variables continuas (edad, estatura, peso, cantidad de deposiciones) se utilizaron medidas de tendencia central según distribución de los datos utilizando la prueba de Shapiro-Wilk. Las variables categóricas, se describieron mediante frecuencia absoluta y relativa porcentual (%). El éxito terapéutico del TMF fue analizado mediante la proporción de resultados positivos respecto a los procedimientos realizados en la muestra estudiada. Se utilizó el programa estadístico Stata 12.
Consideraciones éticasEste estudio fue aprobado por el Comité de Ética de la institución y de la Universidad de los Andes (folio CEC 2023046) y cumple con las directrices éticas de la Declaración de Helsinki de 1975. Todos los pacientes incluidos en este estudio firmaron el consentimiento para la realización de este procedimiento y autorizaron la publicación de los datos. Los autores declaran que este artículo no contiene información personal que permita identificar a los pacientes.
ResultadosDurante el periodo comprendido entre enero 2021 y diciembre 2023, se llevaron a cabo 15 TMF en 13 pacientes, de los cuales nueve eran hombres, con una mediana de edad de 55 años (rango 21-82) al momento del TMF. De los de los pacientes con TMF, 14 fueron realizados después de dos o más recurrencias de ICD. El otro TMF fue realizado después de la primera recurrencia de ICD a solicitud del paciente y su familia. En 14 procedimientos, los pacientes contrajeron la ICD después de haber utilizado antibióticos y en siete casos, existía antecedentes de uso de inhibidores de la bomba de protones durante el primer episodio de ICD.
En 13 de los TMF, los pacientes habían recibido al menos dos cursos de dos semanas de tratamiento con metronidazol o vancomicina y al menos un esquema de vancomicina de duración prolongada en dosis decreciente o en pulsos. En un paciente, se utilizó fidaxomicina como tratamiento de un episodio de ICD. No se asoció rifaximina o probiótico en ningún paciente.
La mediana de episodios de ICD previo al TMF fue de 3 (rango 2-4). En dos pacientes, la ICD fue grave, requiriendo hospitalización y en tres casos fue moderada. El tiempo transcurrido entre el primer episodio de ICD y el TMF tuvo una mediana de cuatro meses (rango 3-10). El donante fue un familiar directo en 10 procedimientos. El volumen de heces utilizado en el trasplante tuvo una mediana de 85 g (rango 35-100). Los hallazgos durante la colonoscopia incluyeron erosiones en el paciente con enfermedad de Crohn de colon y divertículos en otros tres pacientes. En ningún procedimiento se apreciaron pseudomembranas. La efectividad luego del TMF fue de 100% y todos los pacientes presentaron una respuesta clínica con deposiciones formadas dentro de la semana (escala de Bristol 3 o 4). Un TMF se realizó en una mujer con un embarazo de 10 semanas sin presentar complicaciones durante el periodo de gestación el cual llegó a término a las 37+4 semanas de gestación con un recién nacido con un peso de 3.2 kg y talla de 40cm.
Durante el periodo de seguimiento con una mediana de 11 meses (rango 3-32), tres pacientes presentaron una nueva ICD después de más de 10 meses del TMF. Uno de ellos fue tratado con vancomicina, teniendo una respuesta al tratamiento, mientras que en los otros dos casos se realizó un segundo TMF. Los antecedentes de cada procedimiento se detallan en la tabla 1. Ningún paciente presentó un evento adverso debido a la colonoscopia y solo un paciente informó la presencia de distensión abdominal y meteorismo posterior al TMF. Todos los pacientes expresaron que optarían nuevamente por esta estrategia en caso de ser necesario.
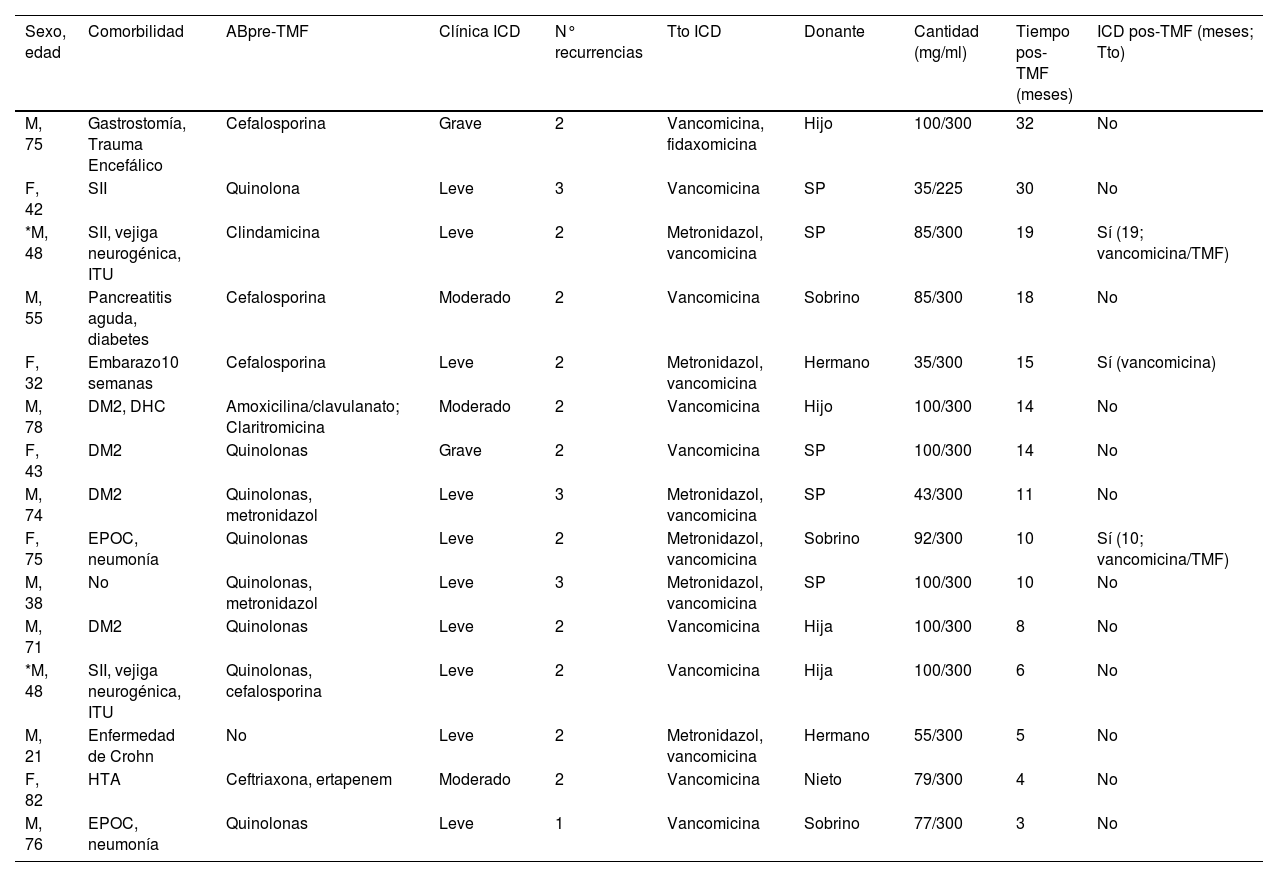
Características demográficas y curso clínico de los pacientes en quienes se realizó un trasplante de microbiota fecal
| Sexo, edad | Comorbilidad | ABpre-TMF | Clínica ICD | N° recurrencias | Tto ICD | Donante | Cantidad (mg/ml) | Tiempo pos-TMF (meses) | ICD pos-TMF (meses; Tto) |
|---|---|---|---|---|---|---|---|---|---|
| M, 75 | Gastrostomía, Trauma Encefálico | Cefalosporina | Grave | 2 | Vancomicina, fidaxomicina | Hijo | 100/300 | 32 | No |
| F, 42 | SII | Quinolona | Leve | 3 | Vancomicina | SP | 35/225 | 30 | No |
| *M, 48 | SII, vejiga neurogénica, ITU | Clindamicina | Leve | 2 | Metronidazol, vancomicina | SP | 85/300 | 19 | Sí (19; vancomicina/TMF) |
| M, 55 | Pancreatitis aguda, diabetes | Cefalosporina | Moderado | 2 | Vancomicina | Sobrino | 85/300 | 18 | No |
| F, 32 | Embarazo10 semanas | Cefalosporina | Leve | 2 | Metronidazol, vancomicina | Hermano | 35/300 | 15 | Sí (vancomicina) |
| M, 78 | DM2, DHC | Amoxicilina/clavulanato; Claritromicina | Moderado | 2 | Vancomicina | Hijo | 100/300 | 14 | No |
| F, 43 | DM2 | Quinolonas | Grave | 2 | Vancomicina | SP | 100/300 | 14 | No |
| M, 74 | DM2 | Quinolonas, metronidazol | Leve | 3 | Metronidazol, vancomicina | SP | 43/300 | 11 | No |
| F, 75 | EPOC, neumonía | Quinolonas | Leve | 2 | Metronidazol, vancomicina | Sobrino | 92/300 | 10 | Sí (10; vancomicina/TMF) |
| M, 38 | No | Quinolonas, metronidazol | Leve | 3 | Metronidazol, vancomicina | SP | 100/300 | 10 | No |
| M, 71 | DM2 | Quinolonas | Leve | 2 | Vancomicina | Hija | 100/300 | 8 | No |
| *M, 48 | SII, vejiga neurogénica, ITU | Quinolonas, cefalosporina | Leve | 2 | Vancomicina | Hija | 100/300 | 6 | No |
| M, 21 | Enfermedad de Crohn | No | Leve | 2 | Metronidazol, vancomicina | Hermano | 55/300 | 5 | No |
| F, 82 | HTA | Ceftriaxona, ertapenem | Moderado | 2 | Vancomicina | Nieto | 79/300 | 4 | No |
| M, 76 | EPOC, neumonía | Quinolonas | Leve | 1 | Vancomicina | Sobrino | 77/300 | 3 | No |
M: masculino; F: femenino; HTA: hipertensión arterial; SII: síndrome intestino irritable; ITU: infección tracto urinario; DM2: diabetes mellitus tipo 2; EPOC: enfermedad pulmonar obstructiva crónica; SP: sin parentesco; Tto: tratamiento.
La ICD recurrente es un problema de salud significativo debido a su frecuencia, aumento en la incidencia, elevados costos y tasa de reingreso hospitalario y riesgo potencial de mortalidad4,13–17. El tratamiento convencional con cursos prolongados de antibióticos no solo presenta una alta tasa de fracaso, que alcanza hasta el 40%, sino que contribuye con el mantenimiento y aumento de la disbiosis intestinal18,19. Considerando estos resultados, diferentes guías han recomendado el uso del TMF después de ≥ 2 recurrencias de ICD6,7,20,21, con una efectividad que varía entre el 55 y el 100%9,22. Nuestro estudio respalda estos resultados, ya que todos nuestros pacientes respondieron positivamente al TMF, siendo uno de ellos tratado con fidaxomicina, un antibiótico de alto costo que aún no está disponible en nuestro país. Un metaanálisis que incluyó 37 estudios aleatorizados controlados y 30 series de casos con 1,973 pacientes con ICD recurrente y refractaria mostró que el TMF es más efectivo que el tratamiento con vancomicina (RR: 0.23 IC 95% 0.07-0.80) con una resolución clínica de 92%9.
Existen diversos factores de riesgo asociados al desarrollo de ICD recurrente, entre ellos, la edad ≥ 65 años y el uso concomitante de inhibidores de la bomba de protones durante la ICD11. En relación a la edad, se ha observado que factores fisiológicos como la inmunosenescencia y la disminución de la diversidad de la microbiota intestinal predisponen al adulto mayor a presentar episodios de ICD23,24 Comparado con la población más joven, los pacientes mayores de 65 años presentan una tasa de ICD hasta ocho veces mayor y una recurrencia entre 3.5 a 10 veces superior25. Además, existe mayor mortalidad en este grupo etario, con uno de cada 11 pacientes con ICD asociado a la atención médica falleciendo dentro de los 30 días posteriores al diagnóstico26. Estudios han confirmado que el TMF puede ser utilizado en pacientes mayores de 65 años, manteniendo tasas de respuesta adecuadas27–29. Recientemente, un estudio que incluyó a 19 pacientes mayores de 80 años mostró que la efectividad del TMF fue de 86.9% comparado con el 94.3% en el grupo de 18-79 años (p=0.44)29. En nuestro estudio, siete de los 15 TMF se realizaron en pacientes ≥ 65 años, siendo efectivo en todos ellos.
Por otro lado, estudios han indicado que el uso de inhibidores de la bomba de protones durante la ICD aumenta el riesgo de recurrencia30–32. Un estudio que incluyó 3,250 episodios de ICD recurrente mostró que el uso de inhibidores de la bomba de protones durante la ICD incrementa significativamente el riesgo de recurrencia al compararlo con el grupo que no uso este tipo de fármaco (OR: 1.17; IC 95% 1.07-1.15)31. En nuestro estudio, en siete procedimientos existió el antecedente de uso de inhibidores durante el primer episodio de ICD.
También se ha observado un aumento en la incidencia de ICD en mujeres embarazadas33,34. Un estudio retrospectivo que incluyó 31 mujeres embarazadas mostró que la ICD durante el embarazo podría estar asociada a tasas más altas de fracaso a tratamiento con antibacterianos y una mayor probabilidad de resultados adversos al término de la gestación, al compararlo con mujeres embarazadas sin ICD35. Existe escasa información sobre la efectividad del TMF durante el periodo de gestación y solo casos clínicos han sido publicados36. En nuestra serie, un TMF se realizó en una mujer con 10 semanas de embarazo, demostrando que este procedimiento podría ser una estrategia segura y eficaz en el manejo de la ICD recurrente durante el embarazo. Se ha sugerido que, en mujeres embarazadas con ICD recurrente, vancomicina oral podría ser mantenida durante la gestación37. Sin embargo, nuestra paciente solo tenía nueve semanas de gestación al momento de su tercer episodio de ICD y la respuesta a vancomicina no había sido favorable desde el primer episodio de ICD.
Dada la importancia del tipo de microbiota, la identificación de un donante sano es el paso inicial esencial para obtener un TMF exitoso. Además, el donante debe ser estudiado ampliamente, descartando factores de riesgos y enfermedades infecciosas. En nuestra serie, se cumplieron las recomendaciones mencionadas en diferentes publicaciones38,39.
Aunque no está disponible en nuestro país, estudios han sugerido que la utilización de contenido fecal congelado o liofilizado puede alcanzar idénticos porcentajes de efectividad que los TMF realizados con deposiciones frescas40,41, manteniendo la microbiota trasplantada por un periodo prolongado42.
Las guías recomiendan el uso mínimo de 30-50 g de deposición del donante, situación que se dio en todos nuestros procedimientos9,39. Varias vías de administración para el TMF han sido descritas, incluyendo la endoscopia, sonda nasogástrica, nasoduodenal o nasoyeyunal, enema y colonoscopia9,43. Sin embargo, la técnica por colonoscopia ha demostrado ser más efectiva que la vía endoscópica (92-97% vs. 82-94%, p = 0.02)9, siendo la primera la sugerida en las guías y la utilizada en los 15 procedimientos realizados en nuestra serie. En todos nuestros procedimientos, la instilación de la solución se inició en el íleon terminal. Recientemente Weingarden y cols. mostraron que la instilación realizada desde el íleon terminal aumentaría la efectividad del TMF (OR: 4.83, IC 95% 1,.359-17.167)44.
Con relación a la presencia de eventos adversos, la mayoría son leves, autolimitados y de tipo gastrointestinal45. Aunque se han descrito complicaciones graves, estas provienen en su mayoría de reportes de casos aislados46. En nuestro estudio, ningún paciente presentó un evento adverso por la colonoscopia y solo un paciente refirió la presencia de distensión abdominal y meteorismo posterior al TMF.
Finalmente, en nuestra serie, todos los pacientes mencionaron que usarían nuevamente esta estrategia en caso de ser necesaria, de hecho, dos pacientes decidieron realizarse un nuevo TMF al momento de presentar una ICD recurrente secundario al uso de un nuevo curso de antibióticos. Estudios han mostrado la percepción favorable de los pacientes al TMF47.
Aunque nuestro estudio presenta limitaciones, como el reducido tamaño de la muestra y su naturaleza retrospectiva, además de basarse en la experiencia de un único centro, creemos que aporta valiosa información, especialmente al incluir pacientes≥65 años y una paciente embarazada, grupos donde el TMF ha sido menos evaluados y que requieren mayor número de casos para realizar recomendaciones. Por otra parte, creemos que nuestro estudio también tiene otras fortalezas. Primero, todos los casos fueron discutidos en la reunión de Gastroenterología de nuestro centro previo a la realización del TMF, y se obtuvo consenso para proceder con este procedimiento. En segundo lugar, todos los procedimientos realizados siguieron las normas y protocolo de la Sección de Gastroenterología de nuestro centro. Estas prácticas contribuyen a la calidad y coherencia de los resultados obtenidos.
En conclusión, el TMF vía colonoscopia, en nuestra experiencia, podría ser una estrategia simple, segura y efectiva en el tratamiento de la ICD recurrente, siendo posible que sea generalizado y esté disponible a un bajo costo en un mayor número de centros.
FinanciaciónEste estudio no contó con financiamiento.
Conflicto de interesesLos autores no declaran conflictos de intereses.