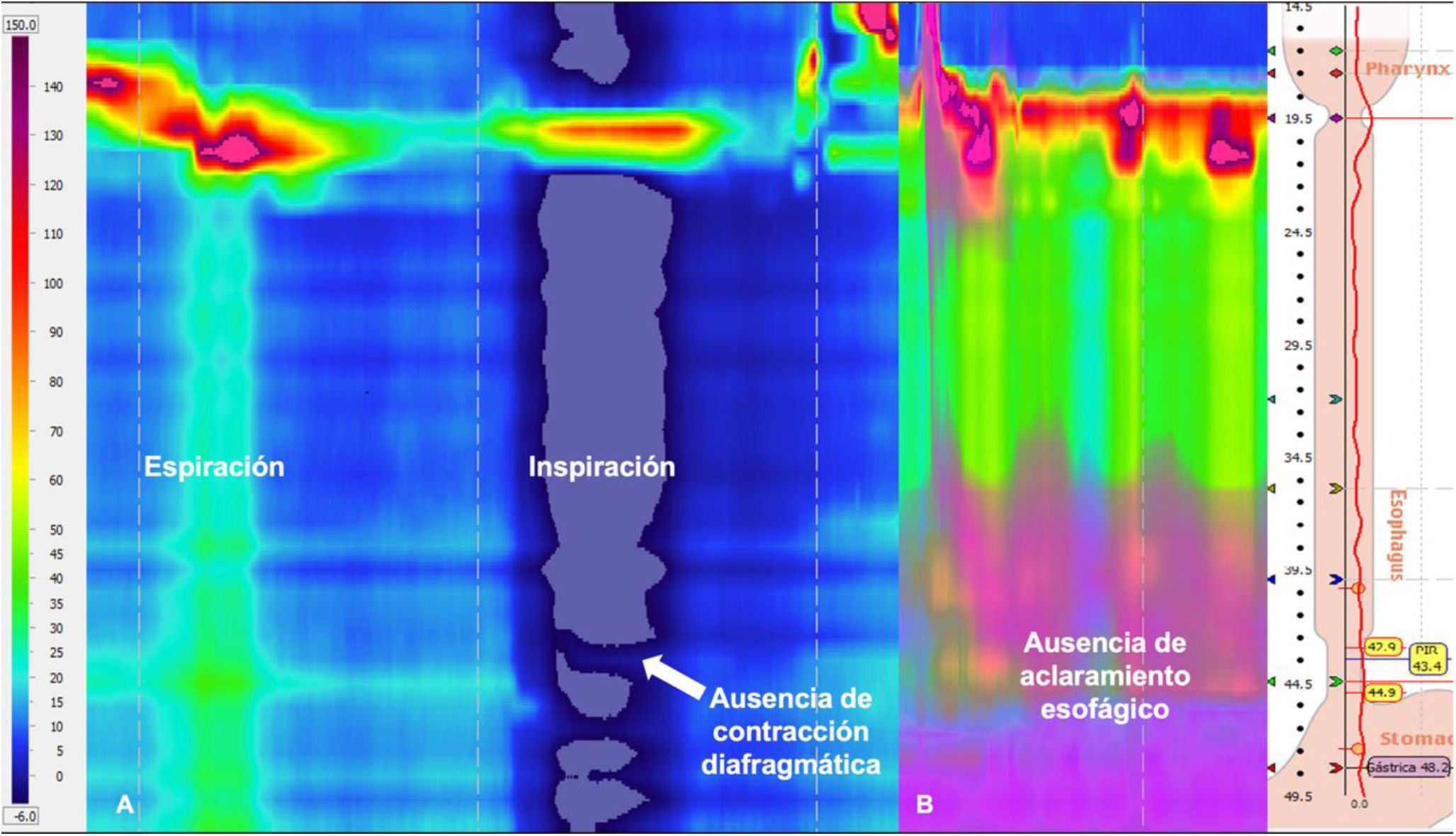
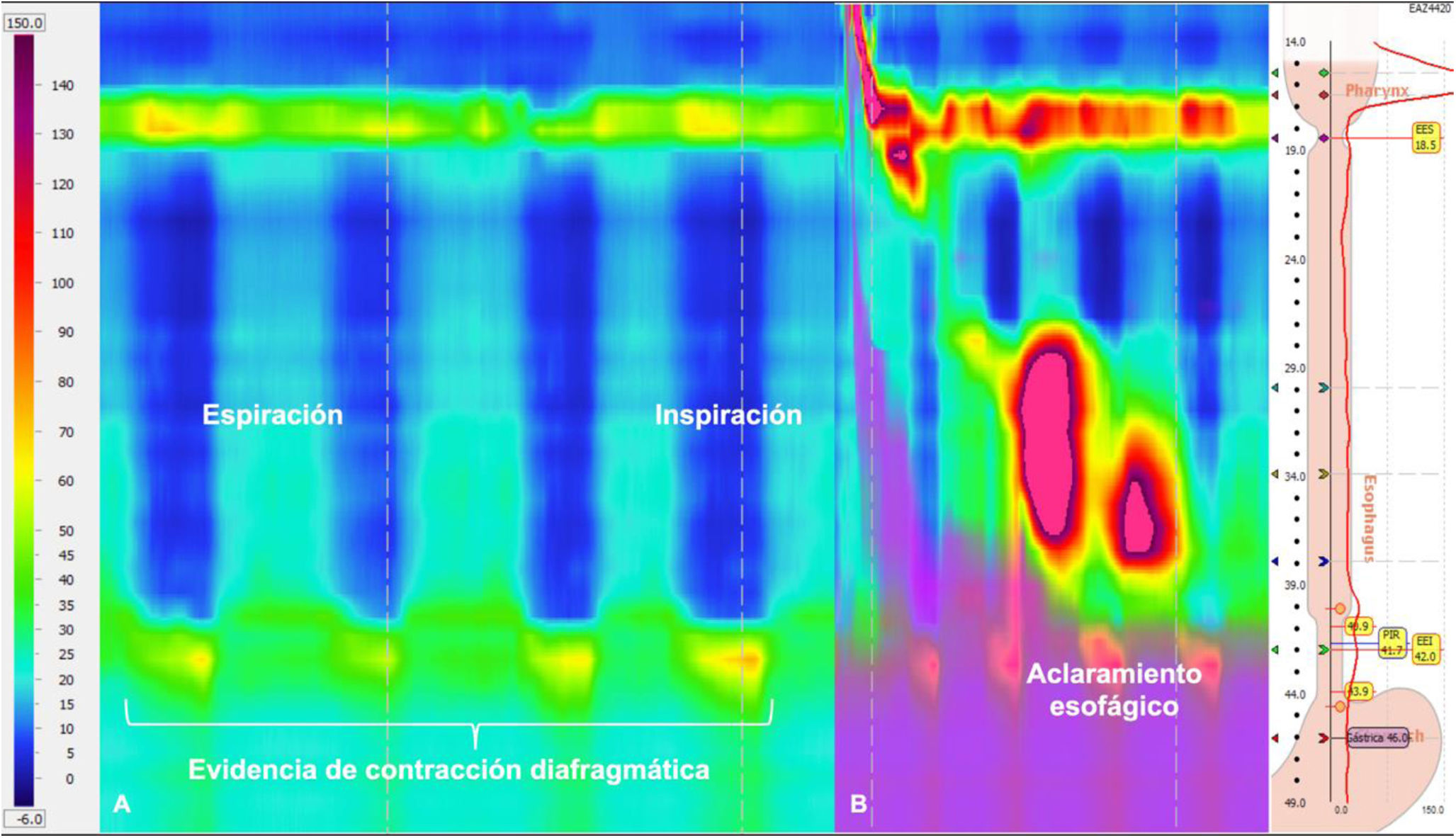
La manometría esofágica de alta resolución (MEAR) constituye el método diagnóstico para evaluar los trastornos de la motilidad esofágica. Aunque la tasa de complicaciones es baja (0.4%), se ha observado que existe un riesgo relativamente mayor de no lograr una prueba satisfactoria debido a dificultades en la inserción del catéter (4%). La colocación adecuada del catéter requiere la inserción nasal, paso a través del esfínter esofágico superior e inferior y la posición de los sensores distales en la porción proximal del cardias. Para comprobar el paso del catéter a través del diafragma y su entrada en el estómago, se pide al sujeto que inhale y exhale, para identificar los ciclos de variación de presión en las cavidades torácica y abdominal, así como la contracción crural diafragmática durante la inspiración. Los factores asociados con una prueba fallida incluyen antecedentes de náuseas/vómitos (OR 13.8, p≤0.001), dispepsia (OR 20.3, p≤0.001) y acalasia (OR 13.2, p=0.012)1. En las figuras 1 y 2, se muestran los topogramas de presión e impedancia de 2 de nuestros pacientes con antecedente de estar postoperados de miotomía de Heller y funduplicatura tipo Nissen. El primer paciente con acalasia tipo II acudió por recurrencia de disfagia y el segundo paciente con acalasia tipo III acudió como protocolo de seguimiento postoperatorio. En las imágenes se encuentra el ciclo respiratorio y la identificación de la contracción de la crura diafragmática. En la figura 3 se expone la clasificación radiológica de acalasia2. La identificación anticipada de pacientes con una alta probabilidad de experimentar una prueba fallida podría promover el desarrollo de estrategias específicas dirigidas a estos subgrupos de pacientes. Esto, a su vez, podría prevenir la repetición de pruebas sin éxito y mejorar la eficacia del proceso diagnóstico.
MEAR con impedancia de paciente con acalasia tipo II, postoperado de miotomía de Heller y funduplicatura tipo Nissen, en reabordaje por disfagia esofágica. Se observa en el panel A el topograma de presión al realizar las maniobras de espiración e inspiración para la localización de los puntos de referencia sin que se puedan observar el esfínter esofágico inferior ni la crura diafragmática. En el panel B se observa la ausencia de aclaramiento esofágico.
MEAR con impedancia de paciente con acalasia tipo III, postoperado de miotomía de Heller y funduplicatura tipo Nissen, asintomático. Se observa en el panel A el topograma de presión al realizar las maniobras de espiración e inspiración para la localización de los puntos de referencia (esfínter esofágico inferior/crura diafragmática), necesarios para asegurar la intubación de la unión esofagogástrica. En este paciente se identificaron de manera exitosa. En el panel B se observa el aclaramiento esofágico.
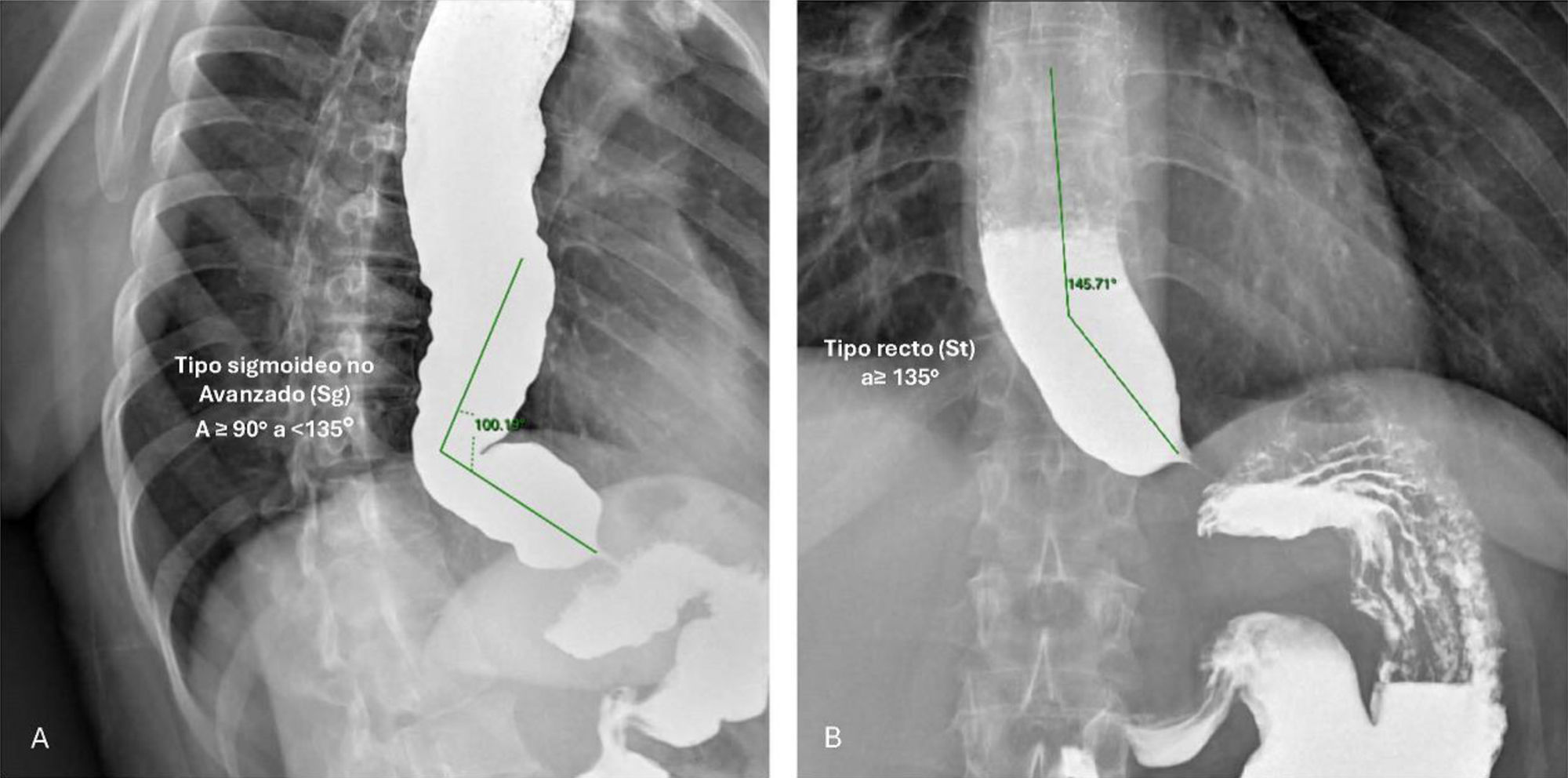
Se observan los esofagogramas correspondientes a los pacientes de la figura 1 (panel A) y de la figura 2 (panel B), los cuales de acuerdo con la clasificación radiológica de acalasia son compatibles con un esófago sigmoideo no avanzado (α>90° a <135°) y con esófago recto (α>135°)2; la tortuosidad del esófago (A) se asoció a falla de la canulación en tanto que el ángulo recto (B) permitió la canulación adecuada.
Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos. Utilizamos protocolos de obtención de base de datos de pacientes de nuestro centro de trabajo, preservando el anonimato del paciente (por lo que no solicitamos consentimiento informado). Este estudio cumple con la normativa vigente de investigación bioética.
FinanciaciónLos autores de este manuscrito no han recibido financiación.
Conflicto de interesesLos autores no tienen ningún conflicto de interés que declarar.