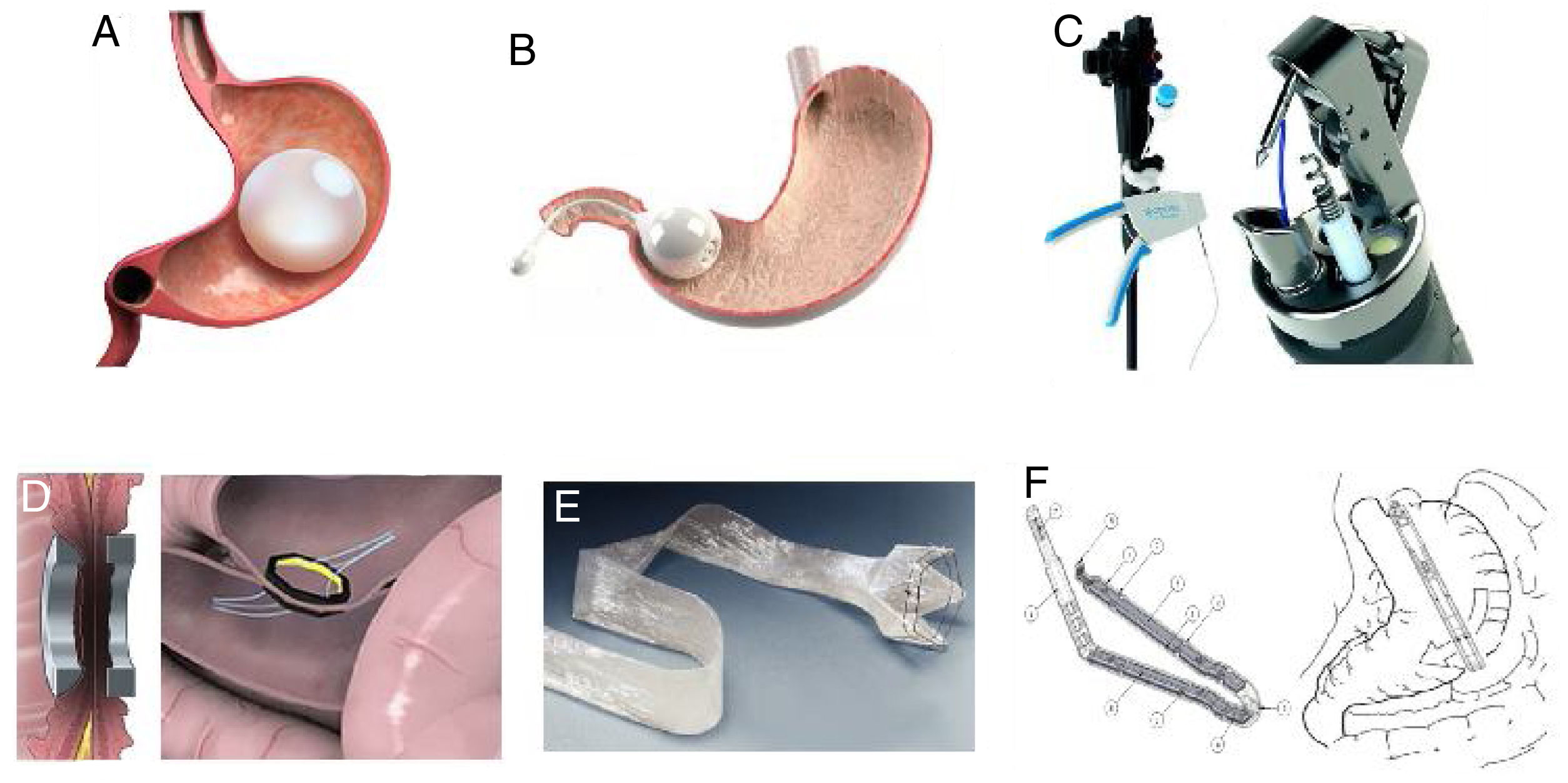
La cirugía bariátrica es el tratamiento más efectivo para tratar la obesidad y sus comorbilidades, sin embargo, hay barreras que evitan que estas sean aceptadas de forma generalizada. Ante la creciente epidemia de obesidad, surge la necesidad de crear nuevos tratamientos menos invasivos, los cuales deben tener un amplio margen de seguridad y efectividad para condicionar pérdida de peso, al menos mayor que un tratamiento basado en dieta y ejercicio. Estos incluyen dispositivos que se colocan y retiran por endoscopía y se clasifican en: dispositivos ocupativos, procedimientos restrictivos o remodelantes de la anatomía, bypass endoluminal y remodelación duodenal. También se dispone de técnicas percutáneas y de cirugías «menos» invasivas.
En general, los resultados obtenidos muestran mejoría en el metabolismo de la glucosa de los pacientes diabéticos y en cuanto a la pérdida de peso, aunque no superan a la cirugía bariátrica, se observan resultados que tienen mayor alcance si se comparan con el tratamiento conservador (dieta y ejercicio). La tasa de eventos adversos es baja. El uso clínico de una nueva tecnología debe practicarse dentro de un programa de manejo multidisciplinario que incluya soporte nutricional, psicológico, deportivo, y médico. Es de suma importancia reconocer que estas terapias no son creadas para sustituir a la cirugía bariátrica, sino para aumentar las opciones de tratamientos y generar mayor alcance e impacto en la población general. Este trabajo tiene por objeto una revisión actualizada de la literatura sobre tecnologías emergentes para el tratamiento de la obesidad.
Bariatric surgery is the most effective treatment for obesity and its comorbidities but there are barriers that prevent its general acceptance. The growing obesity epidemic has resulted in the need for the creation of new, less invasive treatments, with a wide margin of safety and effectiveness for conditioning weight loss, at least greater than that resulting from treatment based on diet and exercise. Emerging therapies include devices that are endoscopically placed and removed, classified as: space-occupying devices, restrictive or anatomic-remodeling procedures, endoluminal bypass, and duodenal mucosal resurfacing. Percutaneous techniques and less invasive surgeries are also included.
In general, results have shown improvement in glucose metabolism in diabetic patients. With respect to weight loss, results do not surpass those of bariatric surgery, but are better than results with conservative treatment (diet and exercise) and have a low rate of adverse events. Clinical use of a new technique should be carried out within a multidisciplinary management program that includes nutritional, psychologic, physical activity, and medical support. It must be understood that novel therapies are not being created to substitute bariatric surgery, but rather to increase treatment options in the general population, with greater reach and impact. The aim of the present study was to provide an up-to-date literature review on emerging technologies for the treatment of obesity.
En la actualidad, tanto las cirugías bariátricas, como ciertos tratamientos menos invasivos, han demostrado una mayor eficacia que la dieta, ejercicio, e inclusive que la farmacoterapia en el manejo de la obesidad1. Entre los procedimientos más difundidos y disponibles se encuentran el bypass gástrico en Y-de-Roux (BPG), la gastrectomía vertical en manga (MG), la banda gástrica ajustable, «switch» duodenal y el bypass de una sola anastomosis1,2. A pesar de que la eficacia y seguridad de las cirugías ha sido ampliamente descrita, se estima que menos del 1% de los pacientes con obesidad mórbida podrán tener acceso o aceptarían ser sometidos a unos de los procedimientos para lograr pérdida de peso3. La razón de este fenómeno es multifactorial, incluyendo el alto costo de la cirugía, la preferencia del paciente por tratamiento conservador, el acceso a la información, y sobre todo el temor a tener una complicación o la muerte1,3,4. Aunque la tasa de mortalidad por cirugía bariátrica ha disminuido al grado de ser comparables a una colecistectomía, una histerectomía o un remplazo de rodilla, la frecuencia global de complicaciones o eventos adversos continúa entre el 8-17%3. Basado en lo previo, y ante la creciente epidemia de obesidad, existe la necesidad de crear tratamientos menos invasivos y seguros, que logren ser de mayor alcance y aceptación entre la población general4. Cabe señalar que también deben ser altamente efectivos, por lo menos más que un tratamiento conservador de pérdida de peso5,6.
Las tecnologías emergentes se definen como un nuevo procedimiento que difiere de la práctica aceptada y cuyos resultados no han sido ampliamente descritos. Estas nos ofrecen la oportunidad de mejorar y ampliar el armamento terapéutico además de ser esenciales en la evolución de la práctica médica. Un claro ejemplo del impacto han sido los avances en cirugía bariátrica, desarrollados a partir de un amplio historial de pioneros en innovación quirúrgica2,5.
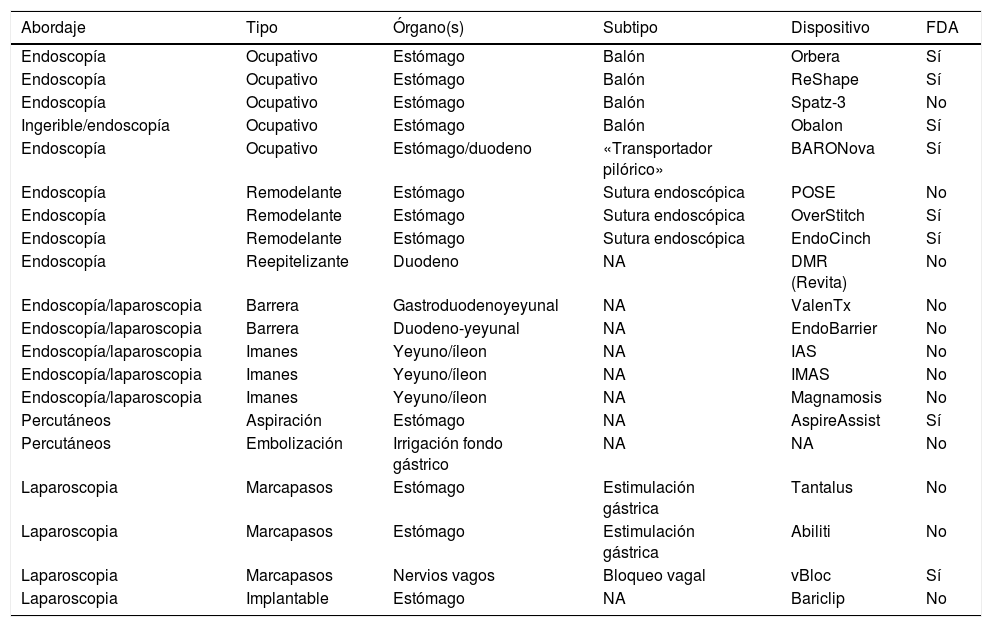
Actualmente una serie de terapias endoluminales, dispositivos y tecnologías novedosas se encuentran en diversas etapas de desarrollo en el tratamiento primario de la obesidad y control de problemas metabólicos, así como cirugías bariátricas previas fallidas o con complicaciones2. Durante los últimos años, diferentes procedimientos endoluminales como terapias ocupativas gástricas (Orbera, Obalon, Spatz-3, ReShape) o intestinales (BAROnova, EndoBarrier), tecnología para remodelación de la anatomía por vía endoscópica (POSE, StomaphyX, Apollo OverStitch), implantes quirúrgicos (vBloc y Bariclip) y terapias percutáneas (AspireAssist y embolización de fondo gástrico) han ganado popularidad en el intento por disminuir la brecha entre el tratamiento médico y quirúrgico1,5,6 (fig. 1). Las intervenciones endoluminales son una alternativa que resulta atractiva para un amplio grupo de pacientes que rechazan el tratamiento quirúrgico, sin embargo, la literatura médica acerca de las tecnologías emergentes es escasa y se limita a experiencias en pequeñas series, lo que explica que por el momento no se disponga de guías de práctica clínica sobre el uso de las nuevas tecnologías en el tratamiento de la obesidad2. En la tabla 1 se pueden observar las terapias y dispositivos más estudiados, clasificándolos por vía de colocación, subtipo de dispositivo y el órgano primario a tratar. La International Federation for the Surgery of Obesity and Metabolic Disorders (IFSO) en 2018, reportó 25,359 (4%) procedimientos endoluminales primarios a nivel mundial7. Del total de estos, los balones gástricos, dispositivos para sutura endoscópica y el EndoBarrier fueron los más reportados. Se estima que el número real es mayor, pues en solo el 35% de las asociaciones pertenecientes a IFSO se pudieron obtener datos confiables, además de que los datos obtenidos se compararon con las ventas anuales reportadas por los fabricantes, observándose que la cifra de ventas fue mayor que la cifra de procedimientos reportados1.
Tipos de tecnologías/procedimientos novedosos con mayor aceptación
| Abordaje | Tipo | Órgano(s) | Subtipo | Dispositivo | FDA |
|---|---|---|---|---|---|
| Endoscopía | Ocupativo | Estómago | Balón | Orbera | Sí |
| Endoscopía | Ocupativo | Estómago | Balón | ReShape | Sí |
| Endoscopía | Ocupativo | Estómago | Balón | Spatz-3 | No |
| Ingerible/endoscopía | Ocupativo | Estómago | Balón | Obalon | Sí |
| Endoscopía | Ocupativo | Estómago/duodeno | «Transportador pilórico» | BARONova | Sí |
| Endoscopía | Remodelante | Estómago | Sutura endoscópica | POSE | No |
| Endoscopía | Remodelante | Estómago | Sutura endoscópica | OverStitch | Sí |
| Endoscopía | Remodelante | Estómago | Sutura endoscópica | EndoCinch | Sí |
| Endoscopía | Reepitelizante | Duodeno | NA | DMR (Revita) | No |
| Endoscopía/laparoscopia | Barrera | Gastroduodenoyeyunal | NA | ValenTx | No |
| Endoscopía/laparoscopia | Barrera | Duodeno-yeyunal | NA | EndoBarrier | No |
| Endoscopía/laparoscopia | Imanes | Yeyuno/íleon | NA | IAS | No |
| Endoscopía/laparoscopia | Imanes | Yeyuno/íleon | NA | IMAS | No |
| Endoscopía/laparoscopia | Imanes | Yeyuno/íleon | NA | Magnamosis | No |
| Percutáneos | Aspiración | Estómago | NA | AspireAssist | Sí |
| Percutáneos | Embolización | Irrigación fondo gástrico | NA | NA | No |
| Laparoscopia | Marcapasos | Estómago | Estimulación gástrica | Tantalus | No |
| Laparoscopia | Marcapasos | Estómago | Estimulación gástrica | Abiliti | No |
| Laparoscopia | Marcapasos | Nervios vagos | Bloqueo vagal | vBloc | Sí |
| Laparoscopia | Implantable | Estómago | NA | Bariclip | No |
FDA: Food and Drug Administration; NA: no aplicable
El desarrollo de técnicas endoscópicas son una nueva tendencia en el tratamiento de la obesidad y a diferencia de la cirugía bariátrica, son menos invasivas, y con menos morbilidad en porcentaje y severidad, incluso la gran mayoría de las complicaciones son reversibles. Estas terapias se pueden clasificar en: dispositivos ocupativos, procedimientos restrictivos o «remodelantes» de la anatomía, bypass endoluminal y «repavimentación» duodenal6,8.
Dispositivos ocupativosLos balones intragástricos, hechos de silicona y repletos de líquido o aire, ocupan parcialmente el espacio destinado a los alimentos (fig. 1A). Pueden ser globos individuales o constar de 2 esferas conectadas entre sí mismas. El tiempo que el balón permanece dentro del estómago va de 6 meses a 1 año, dependiendo de las recomendaciones de cada fabricante6. Orbera Intragastric Balloon System (anteriormente BioEnterics, Orbera, Apollo Endosurgery, Austin, TX, EE.UU.), es un dispositivo de silicona resistente al medio ácido del estómago, se llena bajo visualización directa por endoscopía con solución fisiológica en volúmenes que van de 500 a 750ml, agregando también azul de metileno (detección oportuna de fugas). En diversos estudios hay muy buenos resultados, por ejemplo, en 122 pacientes, existió un 58%±19 de exceso de peso perdido (EPP) en el momento de la extracción (6 meses), 39%±14 a 1 año, 25%±8 a los 2 años, y 17%±8 a los 5 años8. En un metaanálisis que incluyó a 3,698 pacientes, se reportó una pérdida de peso promedio después de seis meses de 14.7kg (32.1% de EPP), y una disminución en el índice de masa corporal (IMC) promedio de 5.7kg/m2, asociado a una mejoría significativa en la presión arterial, glicemias en ayuno, y perfil lipídico. La HbA1c% mejoró en el 87.2% de los pacientes con diabetes mellitus tipo 2 (DM2) incluidos. En cuanto a efectos adversos graves, dos pacientes fallecieron (ambos con antecedente de cirugía gástrica)8,9.
El dispositivo ReShape (ReShape Medical, San Clemente, CA, EE. UU.) es otra forma de balón intragástrico que consiste en 2 globos conectados entre sí. Está diseñado para evitar la migración del dispositivo, si uno de los globos se desinfla. Los datos referentes a ReShape muestran una pérdida del peso total de 15.4±8% en el momento que se retiró el balón10.
El balón Spatz-3 está diseñado para ser inflado o desinflado, es decir, puede calibrarse endoscópicamente de acuerdo a la evolución del paciente. Una gran ventaja de este dispositivo es que puede ser retirado hasta los 12 meses. Distintos estudios han reportado la eficacia de los diferentes balones intragástricos, en promedio el EPP es de 25.4% a los 6 meses que se retiró el dispositivo; 75% de los eventos adversos en los ensayos clínicos de Orbera y ReShape fueron reingresos hospitalarios por náuseas y vómito, así como dolor abdominal condicionando extracción temprana del dispositivo8. Otros eventos adversos reportados con el uso de ReShape incluyeron lesión o perforación esofágica, ulcera gástrica sangrante y neumonitis por aspiración. Para Orbera se ha reportado obstrucción de salida gástrica con gastritis difusa, perforación gástrica, desgarros esofágicos, laringoespasmos y globo infectado. Los retiros prematuros de balones intragástricos ocurrieron en el 18% de los casos para el balón Orbera y 15% para el balón ReShape8. El balón Spatz-3 tiene menos estudios ya que no cuenta con aprobación de la Food and Drug Administration (FDA), pero una ventaja que se obtiene con un balón ajustable es que puede ser más tolerable durante la colocación ya que puede iniciarse con volúmenes más bajos de líquido, así como una mayor duración del tratamiento11. Finalmente, el balón gástrico ingerible relleno de aire (Obalon Balloon System [OBS; Obalon, Inc., Carlsbad, CA, EE. UU.]) fue recientemente estudiado de forma prospectiva en 1,343 pacientes (IMC>25kg/m2), encontrando una pérdida del peso total de 10±6.1% para pacientes con IMC entre 30 y 40kg/m2. Los efectos adversos graves ocurrieron en el 0.15% de los casos12. No existen estudios con un adecuado diseño que demuestren que un balón es mejor que otro; la terapia de apoyo con el equipo multidisciplinario es clave para obtener mejores resultados. Si bien se ha demostrado que los balones intragástricos son efectivos para condicionar cierta pérdida de peso, se ha observado que una vez retirado el balón muchos pacientes presentan reganancia de peso6,8,9.
Otro dispositivo ocupativo, el «Transpyloric Shuttle» (TPS, BARONova Inc, San Carlos, CA, EE.UU.), consiste en 2 esferas, donde la de menor tamaño que se aloja pospilóricamente en bulbo duodenal, provocando una tracción y oclusión intermitente del píloro por la esfera de mayor tamaño que se aloja prepilóricamente (fig. 1B). La idea general es provocar un vaciamiento gástrico lento y con ello mayor saciedad y menor ingesta calórica. Este dispositivo mostró una pérdida de peso total del 14%±5.8 a los 6 meses de instalado el dispositivo en un grupo de 20 pacientes, generando una adecuada calidad de vida13. En un reciente estudio aleatorizado doble ciego, se observó con 270 pacientes que el dispositivo provocó un 30.9% de EPP vs. 9.8% para aquellos sin dispositivo, a 12 meses. Eventos adversos importantes se reportaron en el 2.5% y el 10.3% requirió un retiro precoz del dispositivo14. Basado en este estudio se obtuvo aprobación por la FDA.
«Remodelación» endoscópica gástrica y «repavimentación» duodenalEl estómago es un órgano de fácil acceso para ser «remodelado» por vía endoscópica con la intención de condicionar pérdida de peso. El éxito depende de superar algunos desafíos, entre los principales imitar o mejorar el funcionamiento de los tratamientos quirúrgicos, asimilar la forma en que los tejidos responden a cuerpos extraños, y comprender el funcionamiento de la vía neuroentérica durante la interacción entre la ingesta de alimentos, el hambre y la saciedad. Los primeros esfuerzos de remodelación fracasaron debido a limitaciones técnicas, así como a un deficiente conocimiento del papel del estómago en la pérdida de peso. Los métodos actuales, en especial la gastroplastia en manga endoscópica, utilizan tecnología en continuo perfeccionamiento6,9. Se ha observado que estos procedimientos disminuyen la capacidad de ingesta calórica cuando se les sometió a pruebas con alimentos líquidos, ya que la velocidad en el vaciamiento gástrico disminuye 2 meses tras el procedimiento, pero regresa a la normalidad en 6 meses. Por otro lado, se han reportado cambios en la secreción de hormonas como la ghrelina y PYY, sin embargo, no es claro si los cambios hormonales se deben a las modificaciones anatómicas, o la pérdida de peso posterior9.
Estos procedimientos reducen el volumen gástrico mediante suturas, grapas o anclajes de tejido. USGI Medical (San Clemente, CA, EE. UU.) es un proveedor de tecnología que hace posibles anclajes de sutura endoscópica para la realización de plicaturas de espesor completo. Este dispositivo se usa para realizar la llamada cirugía primaria de obesidad endoluminal conocida como Primary Obesity Surgery Endoluminal (POSE) la cual crea plicaturas paralelas en el fondo gástrico. Este procedimiento se evaluó en el ensayo clínico ESSENTIAL9. Estudio realizado en 11 sedes en Estados Unidos con diseño aleatorizado y controlado. Se comparó al grupo de pacientes sometidos a POSE versus grupo de pacientes expuesto a tratamiento simulado. Con seguimiento a 12 meses se reportó que el grupo POSE (221 pacientes con 91% de seguimiento) tuvo una pérdida total de peso 4.95±7.04%, siendo 3.6 veces más que el grupo control. Una gran desventaja es que el 77.8% de los pacientes experimentaron síntomas como dolor, náuseas y vómito con resolución en una semana sin condicionar secuelas. Solo el 1.8% de los participantes mostró eventos adversos relacionados con el procedimiento (erosión gástrica, dolor y traumatismo oral). No se reportaron fallecimientos15.
Otro dispositivo, el OverStitch (Apollo Endosurgery, Austin, TX, EE. UU.), es una herramienta utilizada endoscópicamente que permite suturas de espesor total (fig. 1C). Es uno de los dispositivos de mayor crecimiento a nivel mundial, que inclusive cuenta con reciente aprobación por la FDA. Sus usos incluyen la creación de una gastroplastia en manga endoscópica, así como para la aposición de tejidos en el tracto gastrointestinal (por ejemplo, manejo de fístulas8). Los datos derivados de los 6 estudios más recientes y de mayor calidad, comprenden 1,600 pacientes, donde se observa que a los 6 y 12 meses posteriores al procedimiento el porcentaje del EPP y del peso total fue 15.6% y 17.5%, y 59.7% y 64.1%, respectivamente. Solo un estudio reporta seguimiento de 24 meses y 18.6% de pérdida del peso total. Así mismo se reportó mejoría en DM2, dislipidemia e hipertensión arterial sistémica16. El porcentaje de eventos adversos es de 3.2%. Al compararse los 6 meses de seguimiento de la gastroplastia en manga endoscópica con la gastrectomía en manga laparoscópica, la pérdida total de peso es 23.6% vs. 17.1% p<0.01. Pero la tasa de eventos adversos y de reflujo gastroesofágico es mayor en la gastrectomía en manga laparoscópica, comparada con la endoscópica, 16.9% vs. 5.2% p<0.05 y 14.1% vs. 1.9% p<0.05, respectivamente16.
El sistema de sutura EndoCinch (Davol, Warwick, Rhode Island, EE. UU.), ahora conocido como el sistema de sutura RESTORe (Davol, Murray Hill, NJ, EE.UU.), crea una sutura superficial que solo incluye la mucosa. El ensayo clínico TRIM reportó la seguridad y eficacia para lograr pérdida de peso con la reducción endoscópica del volumen gástrico por vía transoral. Inicialmente se enrolaron 18 pacientes con edad promedio de 40 años y media en índice de masa corporal de 38kg/m2, solo 14 pacientes completaron el seguimiento de 12 meses. En promedio el peso de los participantes disminuyó en -11±10kg. La media en EPP fue 27.7±21.9%. No se reportaron eventos adversos severos. De forma complementaria se reportó que los participantes con hipertensión arterial mejoraron cifras tensionales. A pesar de lo previo, la endoscopia de control al año de seguimiento mostró que en la mayoría de los casos las plicaturas se revirtieron parcial o totalmente17. La reducción endoscópica del volumen gástrico por vía transoral ha demostrado ser segura y tolerada, es eficaz para lograr una pérdida de peso discreta y disminuir las cifras de tensión arterial. A pesar de sus efectos clínicos positivos, la plicatura no es durable y los efectos varían ampliamente en los pacientes17.
La «repavimentación de la mucosa duodenal» endoscópica o Duodenal Mucosal Resurfacing (DMR) consiste en ablación hidrotermal de la mucosa duodenal utilizando Revita DMR (Fractyl, Lexington, MA, EE.UU.). El procedimiento se realiza avanzando un catéter con balón en el duodeno (distal al ámpula de Vater), seguido por el inflado de un globo de 2.0cm de largo en el catéter con agua caliente para la ablación, todo bajo visión directa. Esta terapia no provoca una pérdida de peso significativa, pero mejora el control glucémico. La teoría es que se destruye la mucosa duodenal «enferma», con posterior reepitelización postablación con mucosa «sana»8,9,18. En el primer estudio en humanos, 39 pacientes con diabetes fueron divididos en 2 grupos: ablación de segmento largo (SL ≥9cm, n=28) y ablación de segmento corto (SC,<6cm, n=11). Se observó una reducción absoluta de 1.2±0.3% en HgbA1c a los 6 meses en toda la cohorte (p<0.001). Estos resultados son particularmente interesantes porque ocurrió en el contexto de una pérdida de peso mínima (3% de peso corporal total a los 6 meses)8,17. Recientemente se publicó la actualización de resultados de este primer estudio, observando que el efecto obtenido se conserva al año de la intervención19.
Derivaciones gastrointestinales con dispositivosSe ha observado una optimización en el metabolismo de la glucosa al excluir el segmento biliopancreático del intestino delgado posbypass gástrico, siendo esta mejora independiente de la pérdida de peso; inclusive en el bypass duodeno-yeyunal que solo modifica la anatomía del intestino delgado, se ha observado disminución de la hemoglobina glucosilada a pesar de una mínima pérdida de peso.
El bypass gastroduodenoyeyunal endoscópico (GDJBS, ValenTx Endoluminal Bypass, ValenTx Inc) es una «manga o funda fluoropolimérica» de 120cm que se ancla a la unión gastroesofágica, extendiéndose desde el estómago hasta el yeyuno. Originalmente se colocaba híbridamente (endoscopía/laparoscopia) con una duración del procedimiento en promedio de 75-90 min. Esto fue estudiado en 22 pacientes (IMC 42kg/m2, rango 35.4-50.8kg/m2), observando un EPP medio de 39.7% (rango 27-64%) a los 3 meses. Cinco pacientes requirieron la eliminación temprana del dispositivo a las 3 semanas de implantación debido a disfagia y no fueron incluidos en el análisis de pérdida de peso. Una segunda prueba piloto con 12 pacientes (IMC 42kg/m2) demostró un 35.9% de EPP a los 12 meses20. Por el momento este dispositivo continúa bajo investigación y un nuevo dispositivo se encuentra en desarrollo21. No tiene aprobación por la FDA.
El dispositivo de derivación duodenal-yeyunal «EndoBarrier» (GI Dynamics, Lexington, MA) comprende un implante de níquel-titanio unido a una funda de polímero de 60cm. Evita que los alimentos entren en contacto con la mucosa del intestino delgado, pero permite que las secreciones pancreaticobiliares se muevan a lo largo del dispositivo hacia el yeyuno (fig. 1E). El dispositivo se coloca endoscópicamente, siendo anclado a nivel del bulbo duodenal con guía fluoroscópica y bajo anestesia general9. La efectividad y seguridad se han estudiado en múltiples ensayos fuera de los Estados Unidos. Globalmente se ha reportado EPP de 35.4% en 12 meses de seguimiento, sin embargo, estudios aleatorizados y controlados muestran una diferencia de 9.5% en el EPP en comparación con controles8,9. Así mismo se sabe que los niveles de hemoglobina A1C pueden disminuir su valor en promedio 1.5 unidades. Entre los eventos adversos observados destacan migración del dispositivo en 4.9%, hemorragia digestiva en 3.9%, obstrucción 3.4%, absceso hepático 0.13%, colangitis 0.13%, colecistitis aguda 0.13% y perforación esofágica 0.13%. Ha sido necesario retirar de manera prematura el dispositivo en el 24% de los casos9. Un estudio multicéntrico en Estados Unidos que reclutó 325 casos fue detenido debido a un 3.5% de absceso hepático que fueron tratados con antibióticos parenterales en combinación con drenaje percutáneo, fue necesario retirar tempranamente el dispositivo en 11.7% de los casos8,9. Estudios recientes con mayor tiempo de duración del implante confirman su efectividad a 12 y 24 meses en cuanto a pérdida de peso y control glicémico, sin embargo, como era de esperarse al ser retirado el dispositivo los niveles de glucosa empeoran22.
El uso de fuerza magnética para crear una unión y anastomosis intestinal existe desde la década de los 80. Las plataformas más prometedoras incluyen el Incisionless Anastomotic System (IAS), el Incisionless Magnetic Anastomotic System (IMAS)(GI Windows, W. Bridgewater, MA, EE.UU.) y el Magnamosis (Magnamosis Inc.,San Francisco, CA, EE.UU.)23. El más estudiado es el IMAS, en el cual los magnetos se usan para la creación de un bypass enteral de doble vía que permite el flujo de nutrientes a través de la anatomía nativa y una anastomosis yeyuno-ileal (fig. 1D). Esto es creado por despliegue simultáneo de imanes de autoensamblaje en el yeyuno proximal y en el íleon, a través de colonoscopia y guía fluoroscópica; por vía laparoscópica se revisa el acoplamiento apropiado de los imanes y se mide la longitud de las asas intestinales. Una vez que se implantan los imanes, se provoca necrosis en el tejido intercalado entre los imanes y una subsecuente remodelación del tejido circundante que hace posible la anastomosis (simulando una fístula enteroenteral)24. En el primer estudio piloto humano (IMC de 30 a 50kg/my) se enrolaron 14 pacientes, pero solo en 10 se colocó exitosamente el dispositivo; 60% de los pacientes completaron 12 meses de seguimiento (IMC promedio de 41kg/my). La duración media del procedimiento fue de 115 min. Al término del seguimiento, la pérdida total de peso promedio fue de 14.6%, y el EPP de 40.2%. La HbA1c inicial en los participantes diabéticos fue 7.8±2.4%, la cual se redujo a 5.9±0.5%. Todos los pacientes experimentaron diarrea posterior al procedimiento, pero con remisión a corto plazo. Existió recidiva en la diarrea (40%), sin embargo, parece haber una relación con la composición de la dieta, resolviéndose al disminuir el consumo de hidratos de carbono simples y prescripción de loperamida25.
Procedimientos percutáneosEl sistema AspireAssist (aprobado por la FDA) es una terapia endoscópica novedosa, consiste en la colocación de un tubo percutáneo de gastrostomía, un puerto para piel y un dispositivo accesorio. El sistema permite el «lavado» del estómago con solución salina, seguida de aspiración parcial de las comidas ingeridas. Este tratamiento debe acompañarse de cambios en el estilo de vida los cuales van dirigidos a reducir el consumo de energía y aumentar la actividad física. A un año de seguimiento en un estudio piloto unicéntrico, se reportó que el AspireAssist causó una pérdida de peso tres veces mayor que solo cambios en el estilo de vida6. Un estudio multicéntrico, aleatorizado y controlado, concluyó que, a las 52 semanas los participantes en el grupo AspireAssist, perdieron un 31.5%±26.7 de exceso de peso corporal (12.1%±9.6 del peso corporal total), mientras que aquellos en el grupo de Consejería de Estilo de Vida habían perdido solamente 9.8%±15.5 de exceso de peso corporal (3.5%±6.0 del peso corporal total)9. Se concluyó que el uso de AspireAssist causa una pérdida considerable de peso, y es más eficaz que la modificación intensiva del estilo de vida. El sistema está diseñado para el tratamiento a largo plazo y requiere una vigilancia periódica. Una ventaja es que se puede retirar si se decide suspender el tratamiento y no causa cambios anatómicos que lo excluirían de una futura cirugía bariátrica8.
Aunque no se involucra directamente la manipulación de un órgano digestivo, la embolización arterial bariátrica es un nuevo procedimiento percutáneo transcatéter realizado principalmente por un médico radiólogo intervencionista. Está diseñado para inducir pérdida de peso mediante la embolización arterial de la irrigación del fondo gástrico, pues se trata de uno de los principales sitios anatómicos productores de ghrelina, la cual es una hormona orexigénica. Esta hormona está implicada en los mecanismos que causan pérdida de peso posterior a cirugía bariátrica, por lo que la premisa de la embolización bariátrica es crear isquemia de las células productoras de ghrelina en el fondo gástrico. Dos ensayos clínicos representativos fueron aprobados por la FDA: GET LEAN y el BEAT Obesity6. En el estudio GET LEAN, los pacientes (4 pacientes, edad media 41 años, IMC medio 42kg/my, uno de ellos diabético) se sometieron a embolización mediante abordaje radial izquierdo o femoral, con 300-500 partículas μm (BeadBlock, BTG International, West Conshohocken, PA, EE. UU.). No hubo eventos graves reportados. Una complicación menor consistió en úlceras gástricas superficiales con resolución en 30 días. El cambio en el peso corporal medio a los 6 meses fue de 9.2kg (rango, -2.7 a -9.5kg), lo que correspondió a un 17% EPP26,27. En el estudio BEAT Obesity aprobado para 20 pacientes con obesidad (16 mujeres, edad media 44 años, IMC promedio 45kg/my), se registró un EPP al mes de 8.2%, 11.5% a los 3 meses, 12.8% a los 6 meses y 11.5% a los 12 meses. Ulceras gástricas superficiales y asintomáticas fueron diagnosticadas a las 2 semanas de la embolización en 8 pacientes, las cuales desaparecieron a los 3 meses. Todos los pacientes refirieron síntomas iniciales como náuseas, vómito, dolor epigástrico, los cuales condicionaron hospitalización solo para observación y tratamiento sintomático. Un participante cursó con pancreatitis subclínica y resolución espontánea en pocos días28.
Cirugías «menos» invasivasEl bloqueo vagal intermitente (dispositivo de bloqueo vagal [vBloc]) fue desarrollado como una alternativa menos invasiva al estándar de cirugía bariátrica. Fue concebido y desarrollado en base a informes de la influencia que tiene la vagotomía en la pérdida de peso. Su mecanismo de acción se cree que está implicado en la reducción del apetito6. El dispositivo «Maestro Rechargeable System» que se implanta por vía laparoscópica, envía pulsos eléctricos de baja energía, alta frecuencia e intermitentes a los troncos vagales intraabdominales, en número predeterminado de horas al día. Estudios previos han demostrado pérdida significativa de peso y mejoría de las comorbilidades asociadas, como DM2, con una baja tasa de complicaciones serias. El ReCharge Trial es un ensayo clínico que incluyó pacientes con obesidad clase 2 y 3, con la intención de evaluar a 5 años pérdida de peso, eventos adversos y calidad de vida con el uso de vBLoc. Hasta el momento se dispone de la información del seguimiento a dos años que han completado 123 pacientes. Los participantes tuvieron una media de EPP del 21% (pérdida de peso total 8%). Los pacientes diabéticos tuvieron una reducción de -0.3% en HbA1c. Los eventos adversos totales representan el 4.3%, ninguno se considera grave, incluyen síntomas como pirosis, dispepsia y dolor en el sitio del implante29.
El otro tipo de marcapasos implantable tiene como objetivo (a diferencia del vBloc) la activación selectiva autonómica. El «marcapasos gástrico» estimula el nervio vago a través de un cable implantado en la pared gástrica (curvatura menor) por vía laparoscópica. Los dispositivos que actualmente están en estudio son Diamond (TANTALUS) System (MetaCure Inc.), y Abiliti System (IntraPace, Inc.)30.
El «clip gástrico» (BariClip) es un dispositivo no ajustable que se coloca verticalmente paralelo a la curvatura menor. El clip restringe la ingesta oral sin cambiar la anatomía gástrica, no requiere grapado, no causa malabsorción, no requiere ningún mantenimiento o vigilancia, y es reversible (fig. 1F). El único estudio en humanos con seguimiento de 39 meses incluyó 117 pacientes en los cuales se monitorizó la pérdida de peso y eventos adversos. El peso medio fue de 112kg, rango de 85 a 138kg. Esto dio lugar a un IMC medio de 44 kg/m2 , con un rango de 35 a 56kg/m2. El 89% de los pacientes eran mujeres, con edades que oscilaban entre los 19 y los 38 años, siendo la media de 31 años. Se observó EPP de 31.7%, 45.1%, 51.4%, 58.9% y 66.7%, respectivamente a los 3, 6, 12, 18 y 24 meses. El dispositivo se colocó por vía laparoscópica con tiempo quirúrgico promedio de 69 min, con una estancia hospitalaria media de 1.3 días, 9 pacientes desarrollaron náusea posoperatoria con resolución en días, 7 pacientes con reflujo gastroesofágico que se controló con inhibidor de bomba de protones de 2 a 3 semanas. Al inicio del estudio 9 pacientes presentaron deslizamiento del dispositivo causando obstrucción de salida gástrica, por lo que se realizaron modificaciones en la técnica quirúrgica, un paciente presentó erosión asintomática, localizada en el antro durante endoscopía de rutina realizada en el mes 24 de seguimiento fue necesario revertir el procedimiento por vía laparoscópica31.
EndoVac (terapia de aspiración para manejo de complicaciones)Una de las complicaciones que más preocupa al cirujano bariátra es el desarrollo de fuga o fístula ya que se asocian a mayor morbimortalidad. Aunque el manejo de dichas complicaciones es multimodal, la endoscopía juega un papel sumamente importante. Son bien conocidas las alternativas como endoprótesis, pegamentos, clips, dilataciones, septotomías y colocación de catéteres de drenaje interno. Recientemente centros especializados en el tratamiento de la obesidad han acumulado experiencia con el uso de sistemas de aspiración al vacío similares a los sistemas de presión negativa usada en cirugías abdominales para agilizar la cicatrización y cierre de heridas32–34. La esponja de vacío asistida por endoscopía, o terapia EndoVac, se ha utilizado en el manejo de fugas asociadas a focos sépticos intrabdominales. Se pueden identificar 2 variantes, la intracavitaria que se refiere a que la esponja del sistema de aspiración se coloca a través del defecto esofageal y se dirige hacia una cavidad extraluminal. En la variedad intraluminal, la esponja de aspiración se coloca en el lumen esofageal32. En un estudio con 5 pacientes donde se usaron las esponjas fijadas a un tubo de drenaje para permitir la succión continua, fueron colocadas endoscópicamente en la cavidad infectada. Se cambió la esponja a intervalos regulares. Los 5 pacientes tuvieron cierre de la fístula después de un promedio de 9 cambios de esponja (28 días en promedio)32,34. Loske et al. reportaron una serie de 14 casos de perforaciones esofágicas, los cuales fueron tratados con EndoVac. El cierre del defecto esofágico se logró en 13 pacientes, con duración promedio de la terapia de 12 días y una media de 4 cambios34. Esta terapia podría ser de gran utilidad dentro del armamento ya disponible, pero hacen falta más estudios.
ConclusiónLos tratamientos emergentes para manejo de la obesidad nacen ante la necesidad de ganar mayor aceptación entre los pacientes y otros especialistas. Estas terapias son menos invasivas y probablemente conlleven un menor riesgo. Una reducción drástica del riesgo podría permitir mayor aceptación de su uso, inclusive sin brindar beneficios tan significativos y duraderos como una cirugía bariátrica. El uso clínico de una nueva tecnología debe practicarse dentro de un programa de manejo multidisciplinario, es decir soporte nutricional, psicológico, deportivo, y médico. Es de suma importancia reconocer que estas terapias no vienen a «competir» con las cirugías globalmente aceptadas, sino a aumentar la posibilidad de tratamientos y generar un mayor alcance. A pesar de que continuamente surgen ideas, dispositivos, terapias, cirugías y más formas de tratar el sobrepeso y la obesidad, la seguridad del paciente debe ser el pilar más importante, independientemente de la pérdida de peso. Poco se sabe del efecto a largo plazo de muchos de los dispositivos aquí mencionados, al igual que las características que se requieren para formar nuevos endoscopistas/cirujanos en dichas técnicas, lo que podría ser también un riesgo potencial para el paciente. Finalmente, la parte ética debe estar siempre presente, ya que promocionar dispositivos que evoquen en los pacientes una falsa seguridad, o resultados obtenidos en poblaciones específicas, pequeñas y controladas, puede generar un problema mayor que la solución propuesta. No porque un dispositivo menos invasivo ayude a perder peso, e inclusive esté aprobado su uso, significa que viene a suplantar el manejo básico de la obesidad, el cual es buscar el cambio de hábitos de cada paciente de forma individualizada.
Responsabilidades éticasNo fue necesario pedir el consentimiento informado a los pacientes ya que es un trabajo de revisión actualizada de la literatura sobre tecnologías emergentes para el tratamiento de la obesidad. Por lo tanto, no se publican datos que permitan identificar a algún paciente.
FinanciaciónNo se recibió patrocinio de ningún tipo para llevar a cabo este artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.