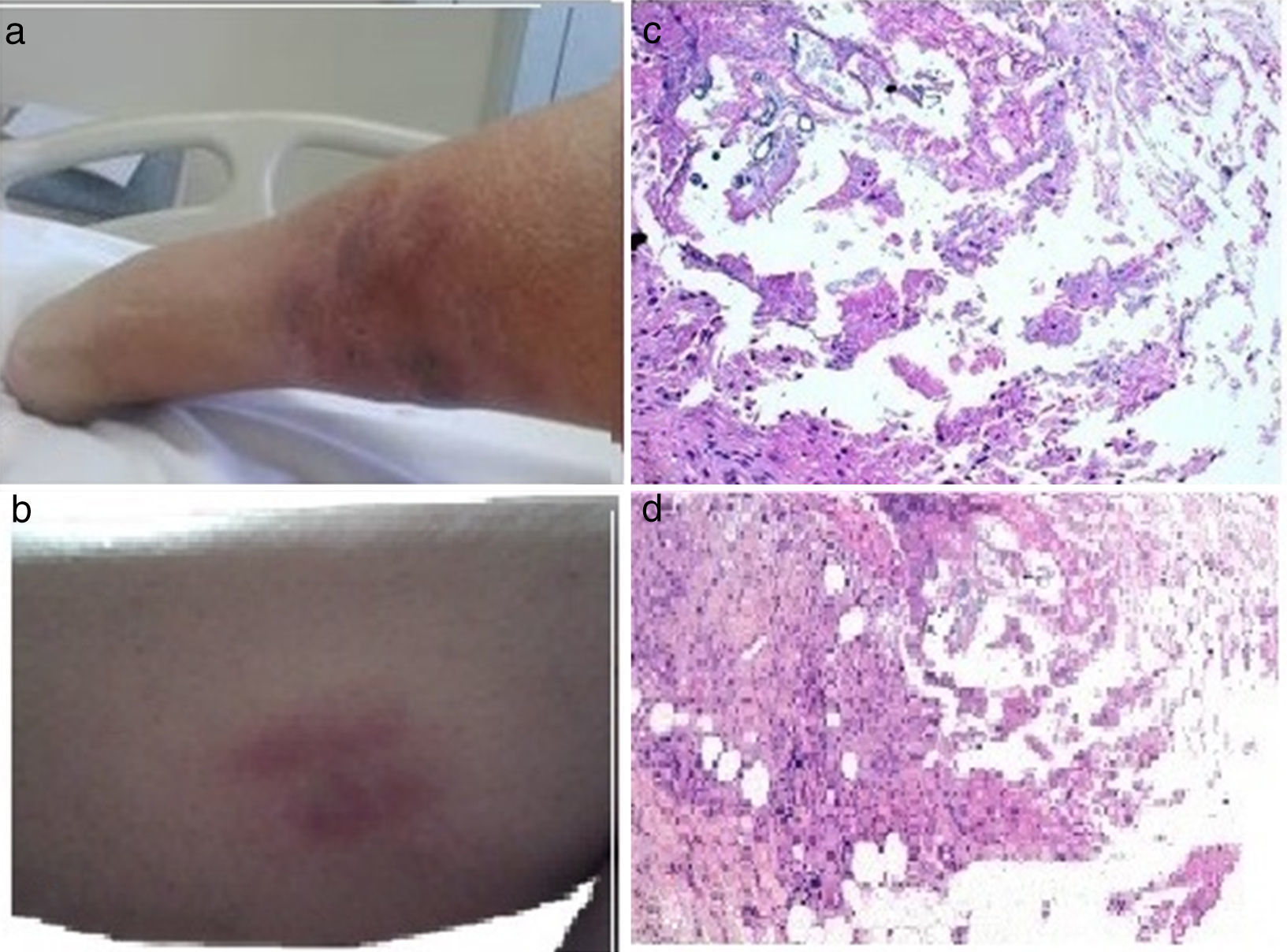
Una mujer de 42 años de edad con trasplante de riñón por probable glomerulopatía postestreptocócica consultó por nódulos eritematosos, dolorosos en piernas de 2 meses de evolución (figura 1a y b), sin fiebre ni otros síntomas remitiéndose a dermatología quien efectúa biopsia que informa de necrosis grasa de origen pancreático (figs. 1c y d). La aparición de los nódulos coincidió con la pérdida de función del injerto renal y reingreso a hemodiálisis. Se trasladó al servicio de digestivo por elevación de amilasa y lipasa (más del triple normal). A su ingreso negó dolor abdominal, ictericia, coluria, fiebre o escalofrío.
a y b) Imagen de miembro inferior donde se aprecian lesiones de nódulos subcutáneos eritematoso-violáceos, dolorosos, compatibles con paniculitis, algunos con secreciones oleosas; c y d) Imagen de anatomía patológica (hematoxilina-eosina) de lesiones cutáneas donde se aprecia una fibrosis englobando a algunas zonas grasas, con algunas células inflamatorias y otras de origen histiocítico, y áreas de material basófilo amorfo no celular. En otras áreas, se aprecia necrosis grasa con adipocitos difuminados y microcalcificaciones.
La exploración física solo mostró dermatosis localizada en miembros inferiores caracterizada por máculas rosáceas y nódulos violáceos subcutáneos algunos con descarga de material oleoso. La enferma tenía antecedentes de trasplantada renal en 1998, hiperparatiroidismo secundario, hepatopatía crónica por VHC con fibrosis hepática F2 en elastografía transicional. Linfoma de células B cutáneo con estudio de extensión negativo. Paratiroidectomizada. Colecistectomizada. Tratamiento habitual: prednisona, micofenolato, telmisartan, sotalol, darbepoetina, ácido fólico, atorvastatina, calcio, hidroferol, calcitriol, magnesio, AAS y pantoprazol.
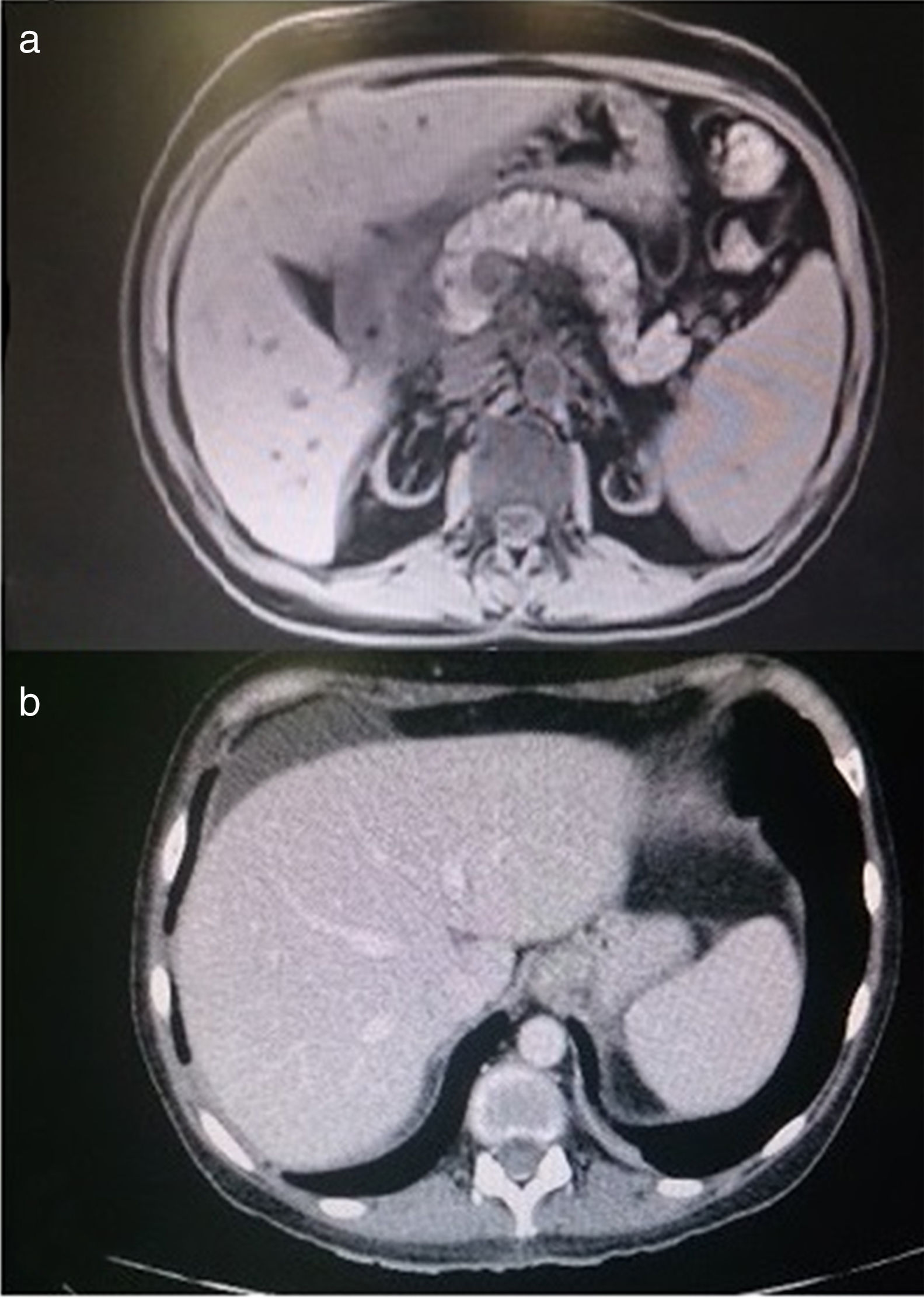
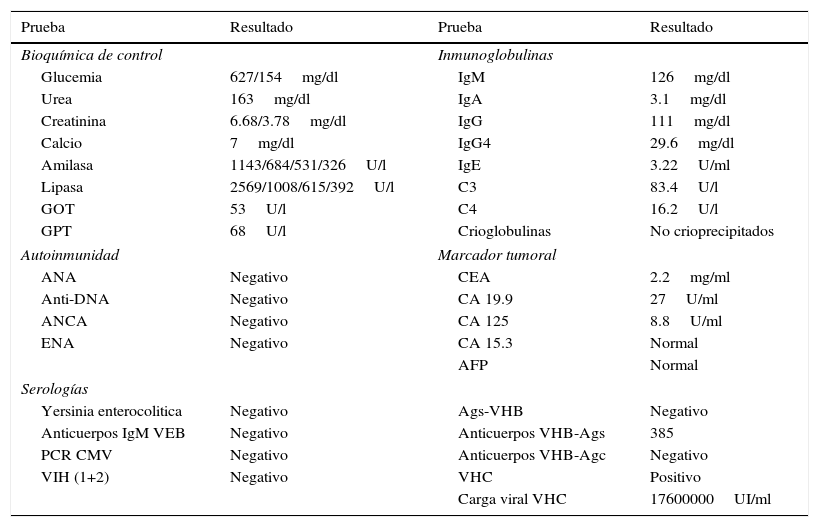
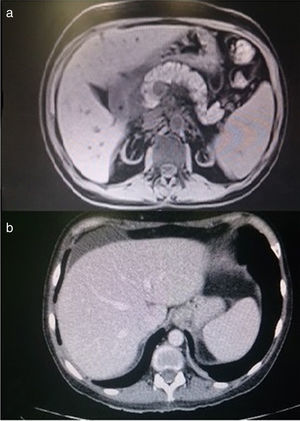
Exámenes complementarios: Analítica: glucosa 106mg/dl, urea 163mg/dl, creatinina 3.74mg/dl, amilasa 631UI/l, lipasa 1027U/l, GOT 53U/l, GPT 68U/l, GGT 196U/l, FA 80U/l, LDH 676U/l, calcio 6.3mg/dl, PCR 1.07mg/l, sodio, potasio y coagulación normales. Hemograma: Hb 12.1g/dl, Hto 38.5%, VCM 99fl, leucocitos 10.050μl con 8.610μl de neutrófilos, plaquetas 100.000μl. PCR CMV negativo. Carga viral VHC 17600000UI/ml. Autoinmunidad y marcadores tumorales normales (tabla 1). TAC de abdomen y RMN del páncreas y colangio-RM de vías biliares: compatibles con pancreatitis aguda intersticial con bajo índice de severidad (Figura 2 a y b). Eco-endoscopia normal. La paciente cumplía criterios analíticos y de imagen de pancreatitis aguda intersticial leve según criterios de Atlanta. Cultivos de exudados de MMII negativos para bacterias y hongos.
Resultados de laboratorio
| Prueba | Resultado | Prueba | Resultado |
|---|---|---|---|
| Bioquímica de control | Inmunoglobulinas | ||
| Glucemia | 627/154mg/dl | IgM | 126mg/dl |
| Urea | 163mg/dl | IgA | 3.1mg/dl |
| Creatinina | 6.68/3.78mg/dl | IgG | 111mg/dl |
| Calcio | 7mg/dl | IgG4 | 29.6mg/dl |
| Amilasa | 1143/684/531/326U/l | IgE | 3.22U/ml |
| Lipasa | 2569/1008/615/392U/l | C3 | 83.4U/l |
| GOT | 53U/l | C4 | 16.2U/l |
| GPT | 68U/l | Crioglobulinas | No crioprecipitados |
| Autoinmunidad | Marcador tumoral | ||
| ANA | Negativo | CEA | 2.2mg/ml |
| Anti-DNA | Negativo | CA 19.9 | 27U/ml |
| ANCA | Negativo | CA 125 | 8.8U/ml |
| ENA | Negativo | CA 15.3 | Normal |
| AFP | Normal | ||
| Serologías | |||
| Yersinia enterocolitica | Negativo | Ags-VHB | Negativo |
| Anticuerpos IgM VEB | Negativo | Anticuerpos VHB-Ags | 385 |
| PCR CMV | Negativo | Anticuerpos VHB-Agc | Negativo |
| VIH (1+2) | Negativo | VHC | Positivo |
| Carga viral VHC | 17600000UI/ml | ||
El diagnóstico fue de paniculitis pancreática secundario a pancreatitis aguda leve de origen no determinado (descartada enfermedad pancreática autoinmune, neoplásica o paraneoplásica) en paciente trasplantada renal con pérdida de función de injerto y hepatitis crónica por VHC.
Evolucionó favorablemente al tratamiento con analgésicos y prednisona, dándose el alta a los 20 días. Presentó como complicaciones: infección de lesiones de miembros inferiores por Enterobacter cloacae, hiperglucemia transitoria y queratitis herpética que respondió al aciclovir. Junto a la resolución de la pancreatitis presentó descenso paulatino de las enzimas pancreáticas y desaparición de las lesiones dérmicas.
La paniculitis pancreática o necrosis grasa pancreática es una complicación poco frecuente (2-3%) de ciertas enfermedades pancreáticas y frecuentemente mortal. Se ha descrito en el curso de pancreatitis aguda, crónica y carcinoma pancreático y menos frecuentemente en seudoquiste pancreático, fístulas vasculopancreáticas, páncreas divisum y fármacos (corticoides, tiazidas, azatioprina, ciclosporina, anticonceptivos orales, AINE)1–3. Se han publicado también casos asociados a trasplante de órganos sólidos u otras neoplasias del tracto digestivo4. Se presenta con mayor frecuencia entre la 4.ª y 6.ª décadas de la vida, más frecuente en sexo masculino. Los casos asociados a carcinoma pancreático suelen presentarse a edades más avanzadas. Clínicamente se caracteriza por la aparición de nódulos eritemato-violáceos dolorosos con predominio de zonas de decúbito indistinguibles clínicamente de otras paniculitis como el eritema nudoso, por lo que es necesario un alto índice de sospecha para su diagnóstico. Estos pueden ulcerarse y descargar un material oleoso y estéril, suelen involucionar dejando hiperpigmentación. Las manifestaciones cutáneas frecuentemente preceden a las digestivas. Pueden presentarse síntomas sistémicos como fiebre, poliartritis, serositis, eosinofilia y/o dolor abdominal, afectación del sistema nervioso con lesiones desmielinizantes. Los casos debidos a neoplasias presentan clínica más florida, alteraciones analíticas con eosinofilia y evolución tórpida. La amilasa y lipasa pueden estar normales o elevadas. La patogenia es incierta se postula que las enzimas pancreáticas liberadas a la sangre son las responsables de la necrosis del tejido celular subcutáneo a distancia. Podría existir un daño previo de la pared de los vasos sanguíneos producidos por una infección o por mecanismo inmunológico mediado por inmunocomplejos. La histopatología es característica constituyendo la clave del diagnóstico. Se suele observar paniculitis lobulillar en un primer período, luego vasculitis, infiltrados, células fantasmas (adipocitos parcialmente digeridos por las enzimas) y calcificaciones. El tratamiento consiste en medidas de sostén y búsqueda de enfermedad de base para su tratamiento, debiéndose descartar siempre la existencia de neoplasias. Presentamos este caso por la baja frecuencia de la enfermedad y su importancia diagnóstica para su tratamiento. En nuestro caso se trata de una paciente trasplantada renal que presenta una paniculitis pancreática que cursa pancreatitis asintomática y disfunción de trasplante renal estando en tratamiento con furosemida, corticoides y micofenolato. En la literatura hemos encontrado descritos 5 casos de paniculitis pancreática en pacientes trasplantados renales5–7 siendo en 2 casos además trasplante pancreático8,9. Las mismas coincidían con clínica de disfunción o rechazo de injerto lo que apoya el mecanismo inmunológico en su patogenia pudiendo considerarse como un signo de alarma de un probable rechazo de injerto. Se han observado niveles elevados de los enzimas pancreáticos en pacientes VHC positivos, lo que postulamos como otra posible patogenia en el presente caso10. Actualmente se propone el tratamiento de los pacientes VHC positivos trasplantados renales.
FinanciaciónNo se recibió patrocinio de ningún tipo para llevar a cabo este artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecemos a todo el personal de Medicina Interna del Hospital Torrecárdenas, Almería; al personal de Anatomía Patológica del Hospital Torrecárdenas y del Centro de Salud Almería Centro, así como a todos nuestros pacientes.