¿ Introducción
La epidermólisis bullosa adquirida (EBA) es una enfermedad dermatológica poco frecuente, de etiología autoinmune, caracterizada por la producción de auto-anticuerpos IgG contra el colágeno VII, uno de los principales componentes de las fibrillas de anclaje presentes en la sub-lámina densa del epitelio.1-5 En la clínica es una enfermedad heterogénea que se caracteriza por la formación de vesículas, bulas o ámpulas y erosiones en la piel o en las mucosas, sobre las superficies sujetas a trauma, resultando en formación de cicatrices retráctiles, adherencias y estenosis.6 En el diagnóstico diferencial es necesario considerar las dermatosis bulosas subepidérmicas, en especial el penfigoide bulloso.7 El diagnóstico anatomopatológico revela clivaje subepidérmico y la inmunofluorescencia directa (IFD) muestra depósitos lineares de C3, IgG, IgA o IgM en la unión dermoepidérmica. Se detectan auto-anticuerpos en el lado dérmico del clivaje a la inmunofluorescencia indirecta (salt-split skin).5 La identificación del auto-antígeno (colágeno VII) puede ser realizada por inmunoblot, con utilización de antígeno específico (colágeno VII recombinante).
El número de casos de EBA informados en la bibliografía no han sido muchos. Las publicaciones principalmente se refieren a aquellos con sintomatología grave.8 Presentamos el caso de un paciente con diagnóstico confirmado de EBA y estenosis puntiforme del esófago, tratado endoscópicamente con éxito, con base en dilatación con sondas de diámetro pequeño, asociada a la inyección intralesional de corticoesteroides y mantenimiento del diámetro de la luz esofágica con sonda nasogástrica.
¿ Presentación del caso
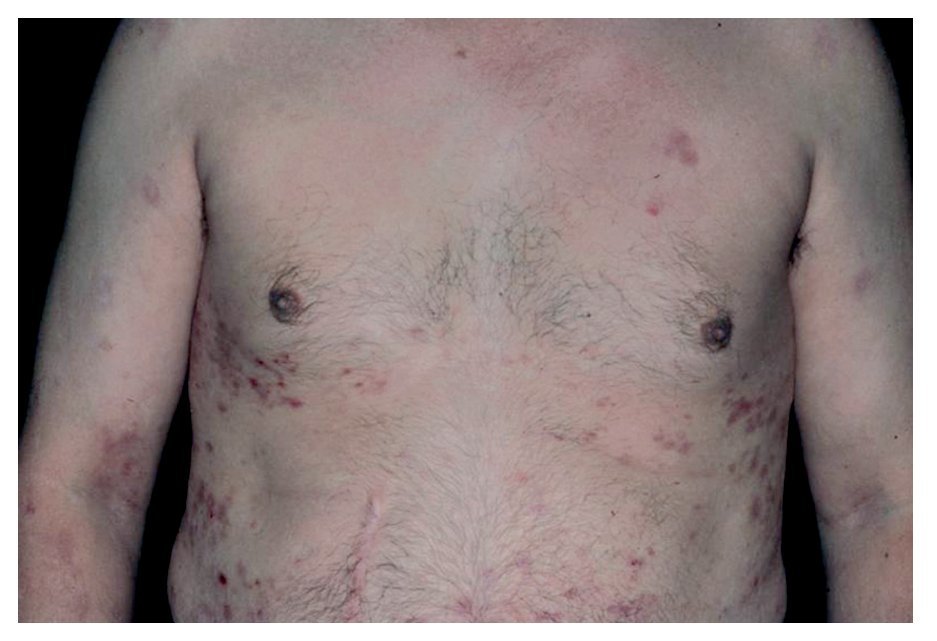
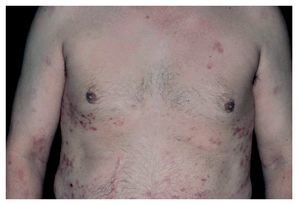
Hombre de 44 años de raza blanca, con lesiones cutáneas y mucosas diagnosticado 15 años antes como epidermólisis bullosa adquirida (EBA) (Figura 1). Del cuadro cutáneo-mucoso fue atendido en el Servicio de Dermatología del Hospital de Clínicas de la Facultad de Medicina de la Universidad de São Paulo (HCFMUSP- Brasil). Negaba antecedentes familiares de trastornos de la piel, cicatriciales o dermatosis y antecedentes personales de enfermedad bulosa en la infancia.
¿ Figura 1. Lesiones cutáneas.
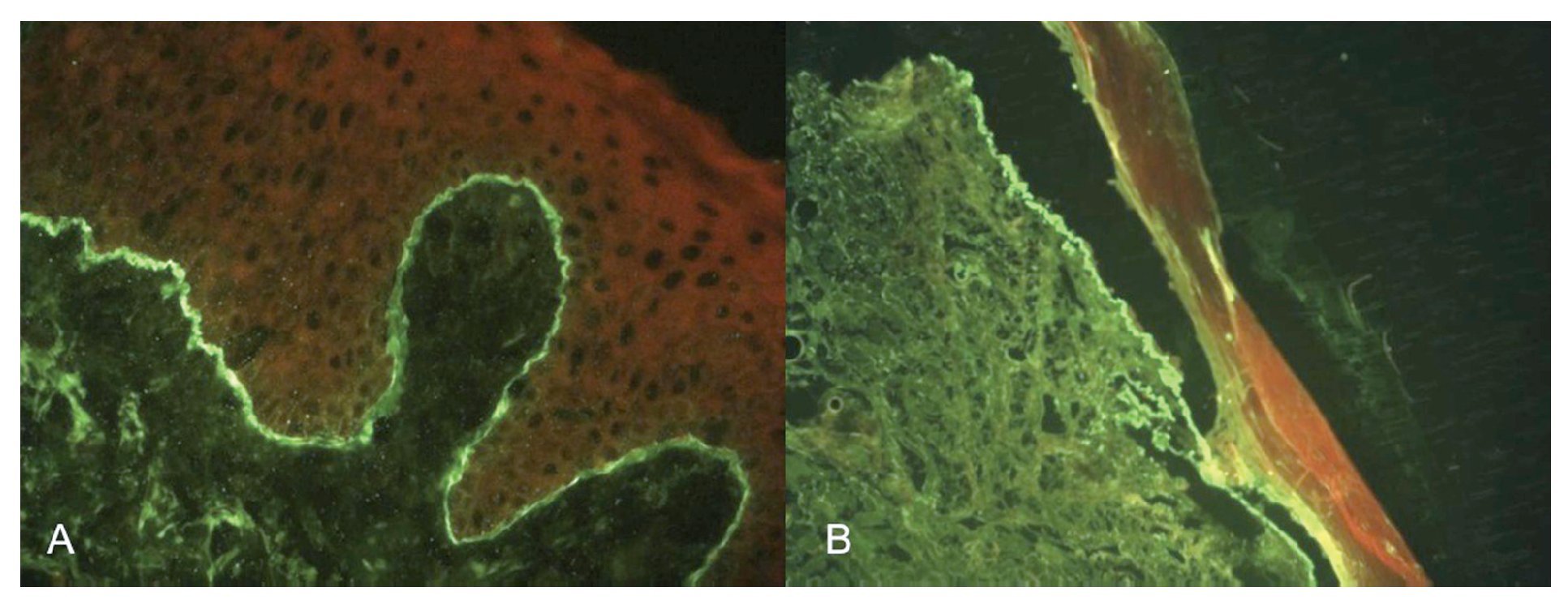
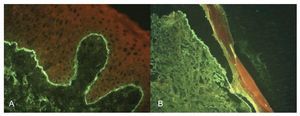
El estudio anatomopatológico demostró formación de bulas subepidérmicas con escasos neutrófilos. La inmunofluorescencia directa reveló un depósito homogéneo lineal continuo en la zona de la membrana basal de los complejos de IgG y C3. La inmunofluorescencia indirecta (IFI) fue negativa. La técnica de salt-split skin (SS) indirecta demostró depósitos fluorescentes en el lado dérmico del clivaje confirmando la sospecha clínica de EBA (Figura 2).
¿ Figura 2. Inmunofluorescencia directa salt-split de piel (fluorescencia del lado dérmico): A). Piel integra. B). Desprendimiento de la epidermis.
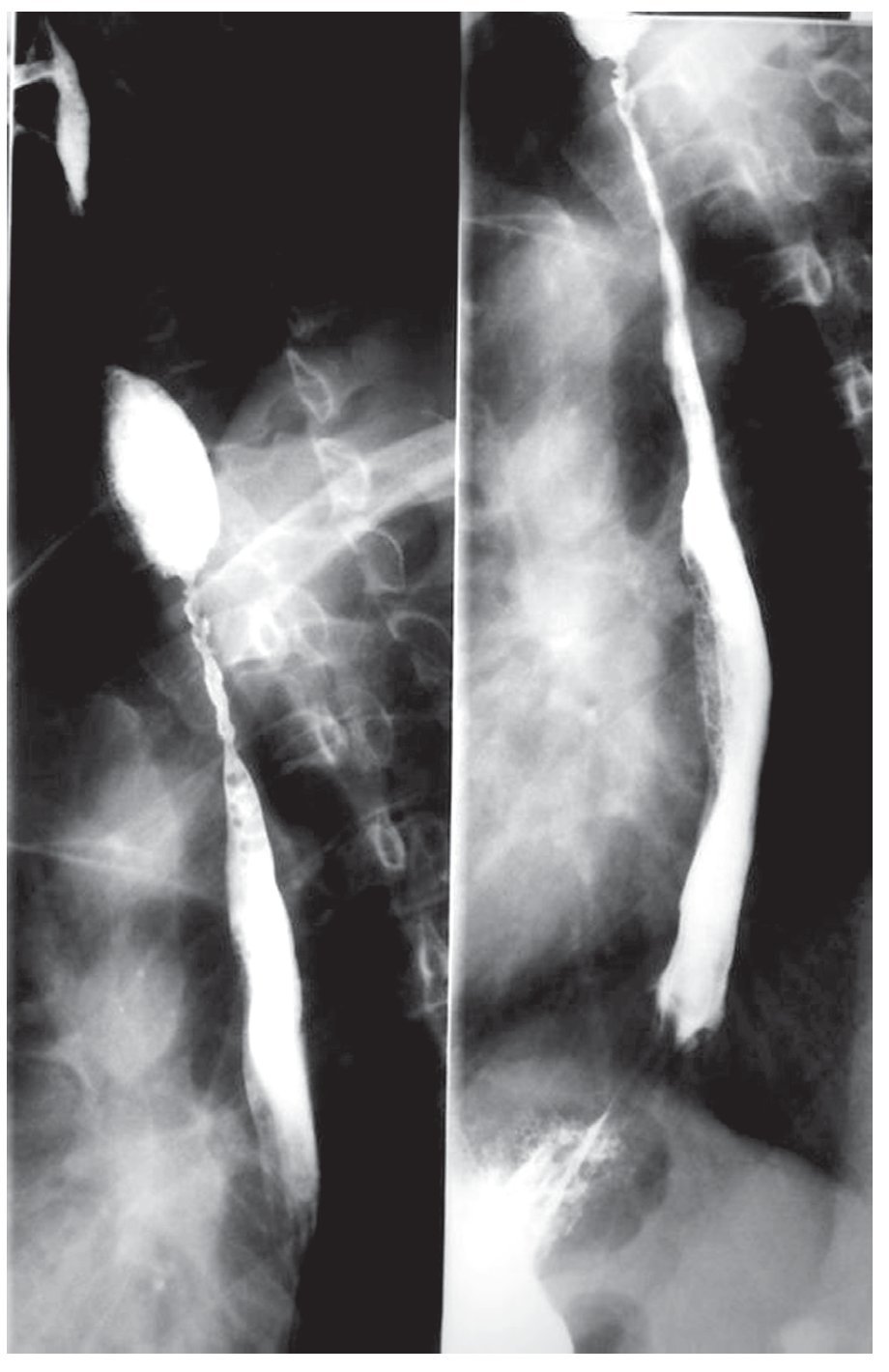
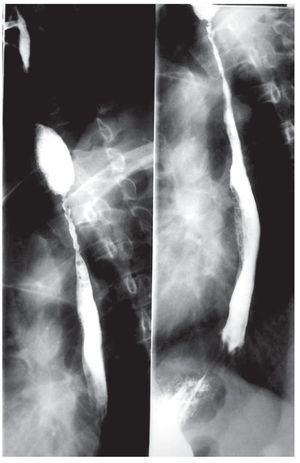
El paciente inició tratamiento con prednisona a dosis de 80 mg/día y azatioprina 100 mg/día con remisión del cuadro cutáneo y oral. Sin embargo, presentó odinofagia y disfagia progresiva, por lo que fue solicitada una endoscopía digestiva alta, que reportó la presencia de adherencias en la hipofaringe, sin posibilidad de abordaje esofágico. Fue enviado al Servicio de Otorrinolaringología y Fonoaudiología para la sección de las adherencias sin obtener mejoría clínica significativa. El paciente presentó progresión de la disfagia para líquidos y pérdida de 18.5 kg de peso hasta alcanzar un índice de masa corporal de 22.5 kg/m2. Se efectuó un estudio dinámico de la deglución, que evidenció disfagia moderada para sólidos y para volúmenes mayores de 10 mL, sin encontrar lesiones bulosas activas en la hipofaringe. El estudio con medio de contraste (bario) del esófago, demostró estenosis segmentaria irregular en el tercio proximal y medio del esófago (Figura 3). Fue transferido al Servicio de Endoscopía Gastrointestinal del HCFMUSP para tratamiento endoscópico con dilatadores.
¿ Figura 3. Esofagograma que muestra estenosis segmentaria en el esófago proximal.
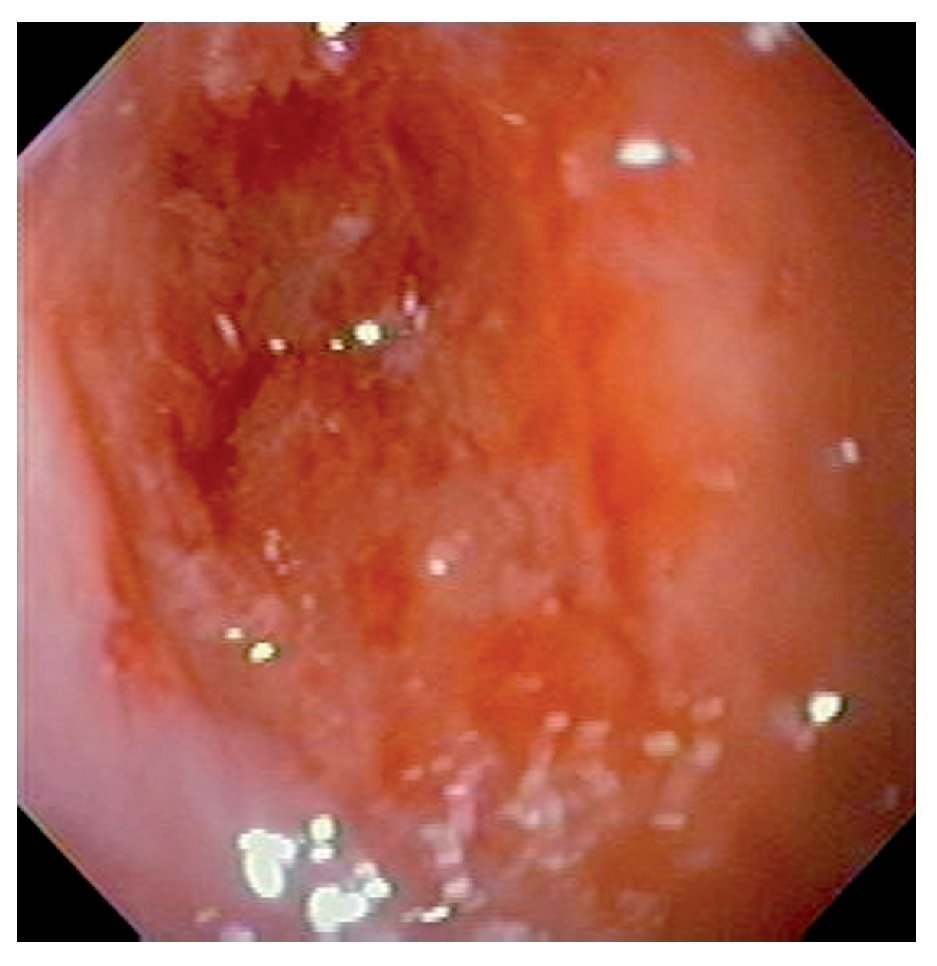
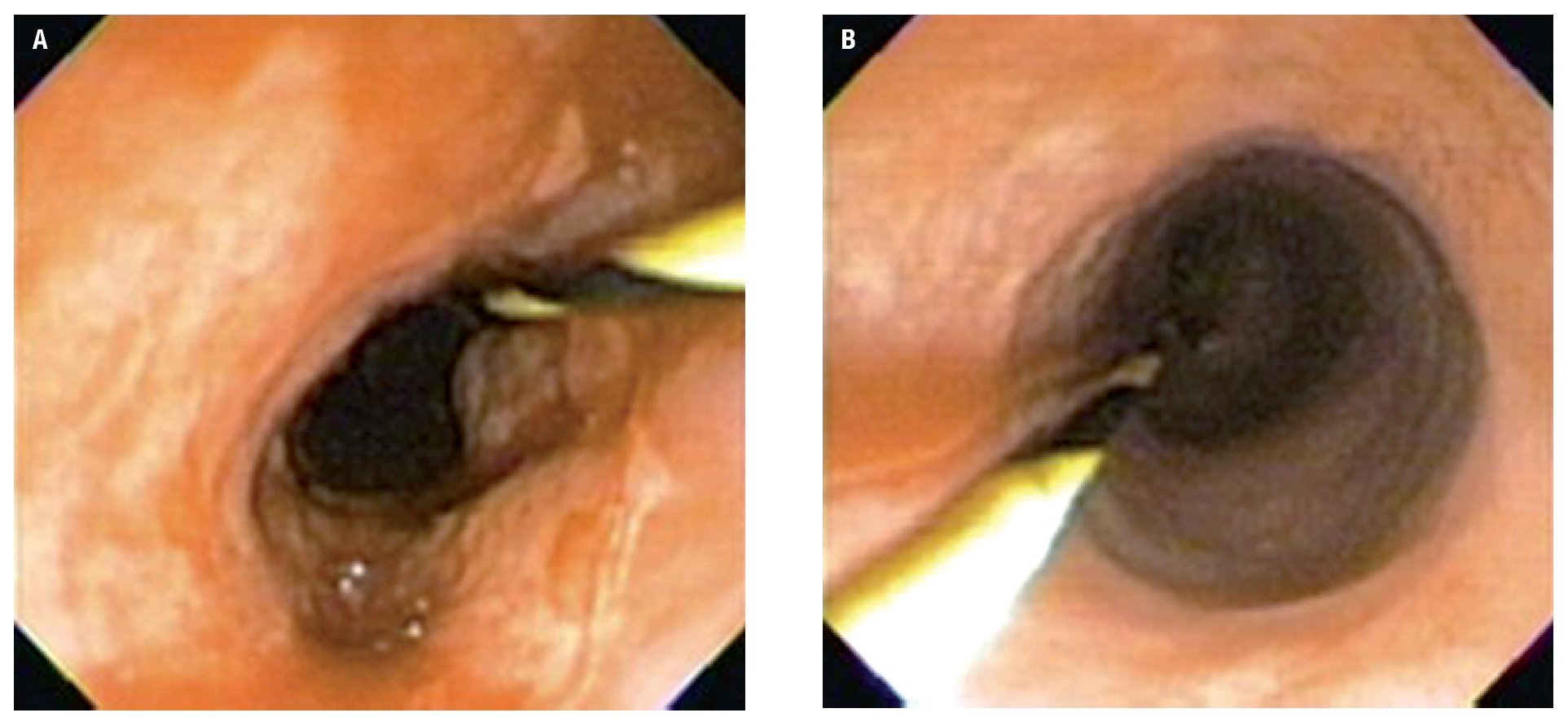
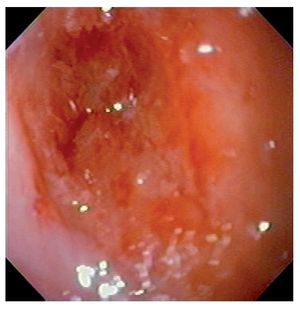
El procedimiento fue efectuado bajo sedación consciente, utilizando un equipo ultrafino (Olympus N180) de calibre de 5.2 mm, permitiendo la identificación de una pequeña adherencia en el paladar blando e hipofaringe, así como la presencia de un puente fibrótico proximal al ápice del receso piriforme derecho, mismo que se rompió al atravesar el endoscopio. En el esófago proximal, 3 cm debajo del cricofaríngeo, fue identificada un área de estenosis concéntrica, puntiforme y no franqueable al paso del endoscopio (Figura 4).
¿ Figura 4. Aspecto endoscópico de la estenosis esofágica.
Ante esta situación se optó por avanzar un catéter con una guía de teflón (0.035 mm), el mismo que fue introducido sin resistencia a través de la estenosis, seguido de dilataciones con sondas termoplásticas modelo Savary-Gilliard, de calibre 5 mm, 7 mm y 9 mm sin complicaciones. A la revisión endoscópica, se identificó un segmento estenótico de 6 cm de longitud, de trayecto tortuoso, con áreas de epitelio denudado. Se colocó una sonda nasogástrica (SNG) número 16 y se programó una segunda sesión de dilatación en siete días. En este segundo examen endoscópico se evidenció una estenosis segmentaria de diámetro mayor en comparación al estudio previo, se realizó nueva dilatación con sondas termoplásticas de 7 mm a 11 mm con inyección intralesional de 40 mg de acetato de triamcinolona y se colocó una nueva SNG número 18 por siete días más. La tercera revisión endoscópica demostró aumento del diámetro luminar esofágico (aproximadamente de 10 mm), con reparación del tejido y fue realizada una tercera sesión de dilatación con sondas de 9 mm a 11 mm, seguida de inyección intralesional de 40 mg de acetato de triamcinolona en los cuatro cuadrantes, sin complicaciones. El paciente permaneció asintomático, con buena aceptación de dieta sólida.
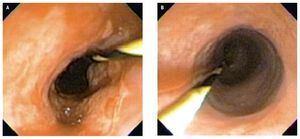
Se efectuó un nuevo examen endoscópico de control después de 30 días de la última sesión de dilatación, observando resolución de la estenosis anteriormente descrita, áreas de reparación de tejido y pequeños sitios de descamación, sin identificar lesiones bulosas y permitiendo el paso del endoscopio de 9.8 mm sin dificultad (Figura 5A).
¿ Figura 5. A). Aspecto endoscópico después de cuatro sesiones de dilatación e inyección intralesional de acetato de triamcinolona. B). Aspecto endoscópico después de tres meses del tratamiento endoscópico.
Luego de tres meses de realizado el último tratamiento endoscópico, el paciente se mantenía asintomático, con aumento de peso, sin otras complicaciones digestivas, con remisión total de las lesiones cutáneas y bajo tratamiento de la EBA con corticoesteroides. En la última endoscopia, no fueron detectadas lesiones activas de la mucosa esofágica (Figura 5B), hecho que fue corroborado por la ausencia de inmunocomplejos en la IFD.
¿ Discusión
La estenosis del esófago puede ser evidenciada tanto en la forma congénita (EBC) como en la forma adquirida (EBA) de la epidermolisis bulosa y a pesar de que esta enfermedad ocurre principalmente en adultos de edad media, también puede afectar a niños en quienes el diagnóstico se torna más difícil.9
El compromiso esofágico no se da en todos los pacientes con EBA. Richter y McNutt relataron sospecha de "epidermólisis bulosa adquirida distrófica" en una mujer de 56 años con estenosis de esófago, no sometida a microscopía inmunoelectrónica.10 Ray y colaboradores publicaron un caso de EBA asociada a enfermedad inflamatoria intestinal, sin disfagia en quien la endoscopia no mostró lesión del esófago, aunque la biopsia de piel presentó depósitos de IgG y C3 en la unión dermo-epidérmica.11 Entre las hipótesis que explican el compromiso esporádico del esófago en la EBA, está el hecho de que en esta patología la ocurrencia de lesiones cutáneo-mucosas es inferior a la observada en la EBC, y por el hecho de que en el adulto el calibre del esófago es mayor, denotando en menos manifestaciones clínicas y menos investigación de esta patología. El motivo por el cual el área más afectada en la EBA es el tercio proximal aún es desconocido. Probablemente haya relación entre el segmento de musculatura estriada, mayor fuerza de contracción y fragilidad entre el epitelio estratificado escamoso y la membrana basal anclada por las fibrillas, donde el colágeno VII es constituyente fundamental.12
La disfagia puede tener otras explicaciones en la epidermólisis bulosa. La asociación de la EBA con enfermedades neoplásicas fue relatada por Tayara,13 quien publicó un caso de un paciente con neoplasia de mama y útero, además de ser portadora de artritis reumatoide, hipertensión arterial y estenosis de esófago con impactación alimentaria. La asociación de EBA con nefropatía por IgA fue descrita por Miyagawa y colaboradores14 en un paciente con un anillo subestenótico en esófago no tratado por dilatación.
La estenosis del esófago es común en la EBC causando disfagia progresiva lo que requiere de repetidas sesiones con sondas de dilatación.9 Se han informado otras alternativas terapéuticas como la administración de fenitoína, verapamilo y corticoesteroides con la intención de mejorar la cicatrización de la piel, corregir la dismotilidad y reducir el edema respectivamente pero esto ha mostrado ser ineficiente.15
El uso de dilatadores en pacientes con EBA y afección esofágica ha sido informado ampliamente. En 1928, Nager16 propuso la dilatación con sondas en estenosis del esófago en pacientes con EBA demostrando ser un método eficaz, pero por el mecanismo de acción de las sondas puede provocar exacerbación de la enfermedad y tiene como principal efecto colateral la perforación. Naehrlich17 informó que la eficacia de este método es de aproximadamente 50% en el primer año. Stewart12 empleó sondas dilatadoras termoplásticas en un paciente portador de EBA con tres membranas en el esófago con éxito, permaneciendo asintomático durante el seguimiento de ocho meses. Pero esta modalidad de tratamiento no siempre es suficiente y se ha documentado la necesidad de terapéutica sistémica para obtener un adecuado resultado con los dilatadores. Harman y colaboradores18 informó un caso de EBA con estenosis esofágica y del canal anal, refractaria al tratamiento dilatador después de 14 sesiones, que mostró mejoría significativa de la disfagia después de la asociación de terapéutica con inmunoglobulina intravenosa a dosis de 0.4 g/kg aunque persistió fragilidad de la piel a los traumas de pequeña intensidad. Esta terapéutica permitió espaciar las sesiones de dilatación a cada tres meses, así como la caída significativa de los anticuerpos contra la membrana basal.
Otras opciones para el tratamiento endoscópico de las estenosis han sido informadas. Entre éstas destacan el uso de balones dilatadores hidrostáticos de expansión radial controlada de bajo diámetro (6 mm, 8 mm y 10 mm) con buenos resultados,8,15 así como el empleo del laser por Carroll y colaboradores6 en un paciente de 35 años con EBA y estenosis de la hipofaringe y del esófago proximal logrando mejoría acentuada de la disfagia. La dilatación con balón neumático TTS ha sido establecida como el tratamiento estándar para las estenosis recurrentes, pues estas causan menor trauma mecánico.19 A diferencia de los otros tipos más comunes de estenosis como cáustica, péptica, anastomótica y maligna que tienen compromiso de varias capas de la pared esofágica, en la EBA apenas están afectadas la mucosa y muscular de la mucosa. En este sentido, se debe recordar que la dilatación con sondas de calibre superior a 11 mm puede causar lesión profunda en la pared del órgano, estimulando una reparación cicatricial exacerbada, con posterior reestenosis de difícil respuesta al tratamiento, por lo que el uso de las sondas debe ser moderado.
Existen otras alternativas terapéuticas excepcionales como la propuesta por Thornton20 quien logró la recanalización completa de la estenosis esofágica a través de una punción con la aguja de Rosch-Uchida, seguida de la dilatación con balón. Sin embargo, este es un método poco difundido y no exento de complicaciones. Cuando la terapéutica endoscópica no tiene éxito, la esofagectomía total con transposición del colon ha sido el tratamiento de elección. Esta es una conducta radical que envuelve los riesgos de una cirugía mayor en una enfermedad con evolución benigna.21
Otras medidas suelen ser necesarias en el tratamiento integral de estos enfermos. La gastrostomía es una opción empleada en casos seleccionados, pues a pesar de todos sus inconvenientes, evita el trauma de la mucosa esofágica por la ingestión de alimentos en el área de la estenosis, permite una ganancia de peso, mejoría en la cicatrización y reducción de los episodios de impactación esofágica. Esta forma de reposo esofágico en relación al paso de alimentos también puede obtenerse empleando un sonda nasogástrica después de la sesión de dilatación, lo que permite aguardar la reparación de los tejidos y aumentar el diámetro del esófago.
En nuestro conocimiento, no existe en la literatura el informe del uso de inyección intralesional de corticoesteroides (acetato de triamcinolona) en la estenosis de esófago causada por EBA a pesar del buen resultado del uso de esta substancia en condiciones refractarias al tratamiento dilatador exclusivo, como en la estenosis de origen cáustico, actínica, isquémica y posoperatoria. Estos resultados nos permitieron sugerir esta opción terapéutica en la EBA, pues minimiza la fibrosis secundaria al trauma y permite en el área afectada la reparación de los tejidos.22,23 A pesar de los excelentes resultados obtenidos, en el caso que aquí presentamos consideramos que debe haber prudencia en el abordaje endoscópico de estos pacientes con el empleo de equipos de pequeño diámetro, uso de dilatadores de calibre pequeño, inyección de corticoesteroides intralesional y colocación sonda enteral para obtener los máximos beneficios y reducir al mínimo las complicaciones (perforación y re-estenosis), proporcionar reposo al trauma alimentario y favorecer la reparación del epitelio esofágico. Son necesarios nuevos estudios en pacientes con EBA y estenosis esofágicas en quienes se utilicen corticoesteroides como terapia coadyuvante a la dilatación para corroborar estos hallazgos clínicos y, de esta forma, basados en la evidencia, contar con este tratamiento como una opción en estos pacientes.
Es de fundamental importancia en los pacientes portadores de EBA el diagnóstico precoz del compromiso esofágico con el objetivo de proporcionar a los mismos un tratamiento oportuno y adecuado.
Correspondencia: Eduardo Guimarães Hourneaux de Moura.
Av. Dr. Enéas de Carvalho Aguiar 255, Ambulatory Building, sexto piso.
Teléfono: 05403-900, São Paulo, Brazil. Teléfono: 55 1130696460.
Correo electrónico: eduardoghdemoura@gmail.com.
Recibido el 16 de febrero de 2010;
aceptado el 18 de mayo de 2011.