La pancreatitis aguda es una de las condiciones gastrointestinales más comunes que requieren hospitalización. Aunque su aparición durante el embarazo es poco común, representa un reto médico. Actualmente, no existen estudios que comparen los desenlaces clínicos entre mujeres embarazadas con pancreatitis aguda y pacientes no embarazadas con pancreatitis aguda. Nuestro objetivo fue comparar las características y desenlaces clínicos de las mujeres embarazadas y no embarazadas con pancreatitis aguda.
MétodosRealizamos un estudio retrospectivo que incluyó a todas las pacientes admitidas en nuestro hospital con pancreatitis aguda durante un periodo de 10 años. Se evaluaron y compararon los datos demográficos, las características generales y los desenlaces clínicos entre las mujeres embarazadas y las mujeres no embarazadas con pancreatitis aguda, con una razón de 1:5.
ResultadosSe trató a 27 pacientes embarazadas con pancreatitis aguda en un periodo de 10 años. La etiología fue biliar en el 96% de los casos y en el 3.4% de los casos la causa fue hipertrigliceridemia (un paciente). La edad media de las pacientes fue de 26.2 años (rango de 15-36 años). La causa principal de la pancreatitis aguda fue la enfermedad biliar (96%). Las pacientes en el grupo de estudio cursaban su primer, segundo o tercer trimestre del embarazo, con una distribución del 7.4, el 33.3 y el 59.3%, respectivamente. En la comparación entre pacientes embarazadas y no embarazadas con pancreatitis aguda, no existieron diferencias en edad, tiempo de hospitalización (7.37 vs. 10.8, p=0.814), gravedad (grave, 3.7% vs. 16.7%, p=0.79), complicaciones locales (0% vs. 1.9%, p=0.476) o mortalidad (0% vs. 1.9%, p=0.476).
ConclusionesLa evolución clínica de ambos grupos con pancreatitis biliar aguda fue similar, con baja morbimortalidad.
Acute pancreatitis is one of the most common gastrointestinal conditions requiring hospitalization. Even though its presentation during pregnancy is uncommon, it is a medical challenge. Currently, no studies compare the clinical outcomes between pregnant patients with acute pancreatitis and nonpregnant patients with acute pancreatitis. Our aim was to compare the characteristics and clinical outcomes of pregnant and nonpregnant women with acute pancreatitis.
MethodsWe conducted a retrospective study that included all patients admitted to our hospital with acute pancreatitis over a 10-year period. Demographics, general characteristics, and clinical outcomes were evaluated and compared between pregnant and nonpregnant women with acute pancreatitis, at a ratio of 1:5.
ResultsOver 10 years, 27 pregnant patients with acute pancreatitis were treated. Etiology was biliary in 96% and hypertriglyceridemia was the cause in 3.4% (1 patient). The mean patient age was 26.2 years (range 15-36 years). The main cause of acute pancreatitis was biliary disease (96%). Patients in the study group were in their first, second, or third trimester of pregnancy, at 7.4%, 33.3%, and 59.3%, respectively. In the comparison of pregnant versus nonpregnant patients with acute pancreatitis, there were no differences in age, hospital stay (7.37 vs. 10.8, P=.814), severity (severe 3.7% vs. 16.7%, P=.79), local complications (0% vs. 1.9%, P=.476), or mortality (0% vs. 1.9%, P=.476).
ConclusionsThe clinical evolution of both groups with biliary acute pancreatitis was similar, with low morbidity and mortality.
La pancreatitis aguda (PA) es una de las enfermedades digestivas más comunes que requieren hospitalización en países occidentales. En 2012, la PA fue la tercera causa de hospitalización más común de origen gastrointestinal, hepático o pancreático, sumando más de 275,000 hospitalizaciones, representando un costo agregado de más de 2,600 millones de USD en los Estados Unidos1. Los episodios son principalmente leves en el 75-85% de los pacientes, con una tasa de mortalidad en hospital de aproximadamente el 0.8%. Sin embargo, el 15-25% de los pacientes puede desarrollar un curso grave, con una mortalidad por arriba del 15-25%2. Desde un punto de vista clínico, existe evidencia que sugiere que los pacientes con mayor riesgo de desarrollar PA grave (PAG) son obesos, adultos mayores, fumadores, consumidores de alcohol y aquellos con comorbilidades3. La evolución clínica de la PA durante el embarazo no se comprende del todo. La mayoría de los estudios realizados en Occidente reportan un buen pronóstico, y estudios en Asia reportan mayor morbimortalidad. Esto podría ser secundario a la etiología de la pancreatitis, dado que la hipertrigliceridemia es una de las causas principales de PA en mujeres embarazadas en Asia. El tema ha sido abordado solo en pequeños estudios retrospectivos, sugiriendo que el embarazo no es un factor de riesgo para el desarrollo de la PA4,5. Hasta donde sabemos, este es el primer estudio que compara, con características emparejadas, la evolución clínica entre mujeres embarazadas y mujeres no embarazadas que presentan un primer episodio de PA biliar.
Materiales y métodosPacientesSe realizó un estudio retrospectivo con una base de datos obtenida prospectivamente y se llevó a cabo una búsqueda de pacientes embarazadas con PA dentro de un periodo de 10 años (2004 a 2014) en la base de datos de pancreatitis del Departamento de Gastroenterología. Los datos demográficos, las características clínicas, las intervenciones terapéuticas y el progreso durante la hospitalización fueron obtenidos de los registros clínicos de las pacientes. La historia clínica relevante (comorbilidades como hipertensión, diabetes mellitus, enfermedad renal crónica), episodios previos de PA, colecistectomía previa, etapa gestacional en semanas al momento del ingreso hospitalario, las características del evento de PA (gravedad, complicaciones locales o sistémicas, mortalidad), estancia hospitalaria, pruebas de laboratorio (hemograma completo, pruebas de función hepática, amilasa y lipasa en sangre, química sanguínea [niveles de creatinina sérica y de nitrógeno ureico sanguíneo]), estudio de imagen de colangiografía por resonancia magnética, ultrasonido endoscópico e intervenciones terapéuticas (colangiopancreatografía retrógrada endoscópica [CPRE] o colecistectomía laparoscópica) fueron registrados para cada paciente.
En nuestra institución, los pacientes que se sospecha que presentan PA son evaluados por un equipo multidisciplinario, el cual incluye médicos de atención primaria, gastroenterólogos, radiólogos y cirujanos. Tratamos en promedio 100 casos de PA por año, la mayoría de los cuales tienen etiología biliar, con una mortalidad intrahospitalaria del 5%6. Todos los pacientes con PA reciben un manejo estandarizado con analgesia e hidratación intravenosas, nutrición enteral o parenteral, antibióticos sistémicos y CPRE, según sea necesario.
El presente estudio incluyó a todas las pacientes embarazadas internadas en nuestro hospital que presentaban PA. El diagnóstico de PA se realizó con 2de los siguientes criterios: dolor abdominal característico, amilasa o lipasa en suero mayor a 3 veces el límite superior normal y hallazgos confirmatorios de PA en estudios de imagen7. Las pacientes embarazadas con PA biliar fueron comparadas con las pacientes con PA biliar no embarazadas, a una razón de 1:5. Excluimos a todas las pacientes que no cumplían con los criterios diagnósticos anteriores o cuyos registros estaban incompletos.
Análisis estadísticoLa información fue descriptiva y todas las variables expresadas como medias y porcentajes, según fuera necesario. Se utilizó la prueba de la chi cuadrado de Pearson para comparar las variables categóricas en ambos grupos. El análisis estadístico fue realizado utilizando el SPSS versión 20.
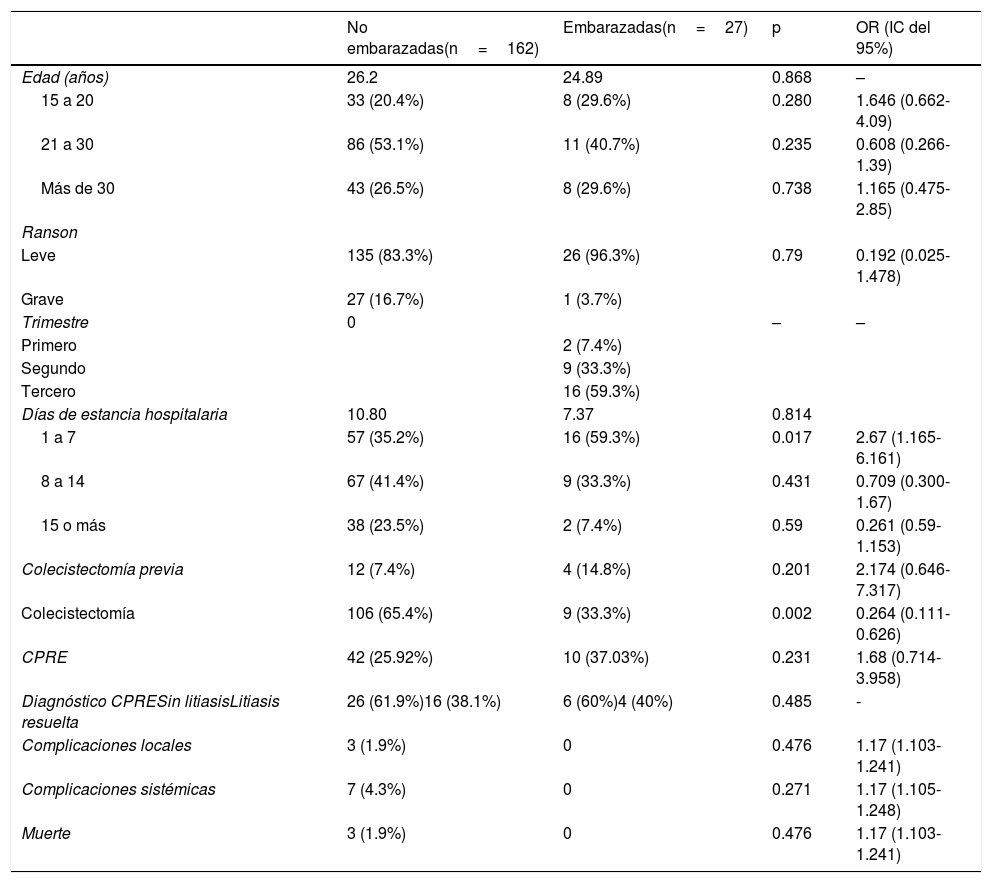
ResultadosCaracterísticas clínicasEn nuestro hospital se ve un promedio de 4,515 pacientes embarazadas anualmente. A lo largo de un periodo de 10 años, hubo 27 pacientes embarazadas con diagnóstico de PA y la edad media fue de 24.89 años (rango de 15 a 36 años). La mayoría de los eventos de PA fueron de origen biliar (96.6%). Solo una paciente tuvo pancreatitis debida a hipertrigliceridemia (3.4%). La mayoría de las pacientes presentaron PA en el tercer trimestre del embarazo (59.3%), seguidas del segundo trimestre (33.3%) y solamente 2pacientes presentaron PA en el primer trimestre (7.4%). Sesenta y cincopor ciento de las pacientes habían tenido embarazos previos. El 59.3% de las pacientes embarazadas con PA tuvieron menos de 7 días de hospitalización, en comparación con el 35.2% de las pacientes con PA no embarazadas (OR 2.67, IC del 95%: 1.165-6.161, p=0.017) (tabla 1).
Características clínicas y evolución de pacientes embarazadas y no embarazadas con pancreatitis aguda biliar
| No embarazadas(n=162) | Embarazadas(n=27) | p | OR (IC del 95%) | |
|---|---|---|---|---|
| Edad (años) | 26.2 | 24.89 | 0.868 | – |
| 15 a 20 | 33 (20.4%) | 8 (29.6%) | 0.280 | 1.646 (0.662-4.09) |
| 21 a 30 | 86 (53.1%) | 11 (40.7%) | 0.235 | 0.608 (0.266-1.39) |
| Más de 30 | 43 (26.5%) | 8 (29.6%) | 0.738 | 1.165 (0.475-2.85) |
| Ranson | ||||
| Leve | 135 (83.3%) | 26 (96.3%) | 0.79 | 0.192 (0.025-1.478) |
| Grave | 27 (16.7%) | 1 (3.7%) | ||
| Trimestre | 0 | – | – | |
| Primero | 2 (7.4%) | |||
| Segundo | 9 (33.3%) | |||
| Tercero | 16 (59.3%) | |||
| Días de estancia hospitalaria | 10.80 | 7.37 | 0.814 | |
| 1 a 7 | 57 (35.2%) | 16 (59.3%) | 0.017 | 2.67 (1.165-6.161) |
| 8 a 14 | 67 (41.4%) | 9 (33.3%) | 0.431 | 0.709 (0.300-1.67) |
| 15 o más | 38 (23.5%) | 2 (7.4%) | 0.59 | 0.261 (0.59-1.153) |
| Colecistectomía previa | 12 (7.4%) | 4 (14.8%) | 0.201 | 2.174 (0.646-7.317) |
| Colecistectomía | 106 (65.4%) | 9 (33.3%) | 0.002 | 0.264 (0.111-0.626) |
| CPRE | 42 (25.92%) | 10 (37.03%) | 0.231 | 1.68 (0.714-3.958) |
| Diagnóstico CPRESin litiasisLitiasis resuelta | 26 (61.9%)16 (38.1%) | 6 (60%)4 (40%) | 0.485 | - |
| Complicaciones locales | 3 (1.9%) | 0 | 0.476 | 1.17 (1.103-1.241) |
| Complicaciones sistémicas | 7 (4.3%) | 0 | 0.271 | 1.17 (1.105-1.248) |
| Muerte | 3 (1.9%) | 0 | 0.476 | 1.17 (1.103-1.241) |
La tasa de colecistectomías previas en las pacientes con PA embarazadas y no embarazadas fue del 14.8% vs. 7.4%, respectivamente (OR 2.174, IC del 95%: 0.646-7.317, p=0.201). Después de la resolución clínica del evento de PA, el 65.5% de las pacientes con PA no embarazadas y el 33.3% de las pacientes con PA embarazadas fueron tratadas mediante colecistectomía durante la misma admisión al hospital (OR 0.264, IC del 95%: 0.111-0.626, p=0.002). El 25.92% de las pacientes con PA no embarazadas se sometieron a una CPRE, en comparación con 37.03% de las pacientes con PA embarazadas (OR 1.68, IC del 95%: 0.81-4.5 p=0.231). Se diagnosticó coledocolitiasis en 40% de las pacientes con PA embarazadas, en comparación con el 38.1% de las pacientes con PA no embarazadas. Todos estos casos fueron tratados exitosamente sin complicaciones severas.
DesenlacesDe acuerdo con los criterios de Ranson, a las 48 h de admisión al hospital, no existió diferencia en gravedad entre los 2 grupos de pacientes (OR 0.192, IC del 95%: 0.025-1.478, p=0.476). La PA fue leve en 26 (96.3%) de las pacientes con PA embarazadas y en 153 (83.3%) de las pacientes con PA no embarazadas. De las pacientes con PA embarazadas, solamente una (3.7%) desarrolló PA grave, en comparación con 27 (16.7%) de las pacientes con PA no embarazadas (p=0.79).
La enfermedad cursó sin eventos en las mujeres con PA embarazadas, mientras que el 1.9% y el 4.3% de las pacientes no embarazadas desarrollaron complicaciones locales y sistémicas, respectivamente. Sin embargo, no se observaron diferencias significativas entre los 2grupos. Ninguna de las pacientes presentó pretérmino o requirió parto por cesárea debido a la PA. Se documentaron 3 muertes en el grupo de pacientes con PA no embarazadas (1.9%) y ninguna en las pacientes embarazadas (OR 1.17, IC del 95%: 1.03-1.241, p=0.476).
Discusión y conclusiónEn el presente estudio encontramos que las mujeres embarazadas con PA biliar no tiene un desenlace desfavorable al comparar su evolución clínica con las no embarazadas. Nuestro estudio tiene varias fortalezas. Primero, la evaluación exclusiva de desenlaces de PA biliar en mujeres embarazadas es relevante. Segundo, la comparación de pares igualados entre pacientes con PA embarazadas y no embarazadas aseguró una distribución igual de las covariables analizadas. Tercero, se llevó a cabo seguimiento obstétrico y prenatal en nuestro hospital, lo que garantizó un cuidado multi disciplinario de las pacientes.
Existen ciertas discrepancias con los resultados de otros estudios. Por ejemplo, Tang et al.4 reportan un mal pronóstico en general en las pacientes embarazadas con PA. Sin embargo, su subgrupo de pacientes con etiología biliar presentó una evolución clínica favorable similar a los desenlaces en nuestro estudio, lo cual sugiere que los desenlaces pobres podrían ser explicados por la etiología.
Por otro lado, nuestro estudio valida el trabajo de Xu et al., quienes reportaron una incidencia general baja de PA en el embarazo con baja morbilidad8. Hemos reportado previamente nuestra experiencia con el manejo de PA con una tasa de mortalidad general de 5% en nuestra institución6.
Nuestro estudio tiene varias limitaciones. Primero, se incluyó a un número pequeño de pacientes embarazadas en nuestro análisis, lo cual podría ser consecuencia de la baja incidencia de PA en esa población. Segundo, el estudio fue retrospectivo y antes del 2012 la herramienta predictiva utilizada en nuestro Hospital para evaluar el pronóstico de PA fue los criterios de Ranson. Después del 2012, comenzamos a utilizar la escala de Marshall modificada para predecir gravedad, de acuerdo con la clasificación de Atlanta revisada9. Desde el desarrollo de los criterios de Ranson, se han propuesto varias escalas de múltiples parámetros clínicos, pero aún no se ha identificado una escala ideal, por razones multifactoriales. Un estudio reciente comparó diferentes sistemas de evaluación clínica para predecir PAG y mostró precisión modesta para todos los parámetros10.
Tercero, un bajo número de pacientes en ambos grupos tuvieron intervenciones terapéuticas durante su estancia hospitalaria. Existe evidencia acumulada respecto al papel de la colecistectomía durante la misma admisión hospitalaria para prevenir complicaciones biliares y pancreáticas futuras11. Además, existe evidencia reciente de que el manejo conservador de la colelitiasis y sus complicaciones durante el embarazo están asociados con síntomas biliares y visitas de urgencia recurrentes12. En nuestra población, se realizó colecistectomía el doble de veces en las pacientes con PA no embarazadas (65.4%) en comparación con las pacientes embarazadas (33.3%), lo cual podría ser secundario al curso clínico leve de la PA biliar. Sin embargo, la CPRE es considerada segura durante el embarazo y los lineamientos recientes indican que la colecistectomía laparoscópica es segura durante cualquiera de los trimestres13.
Cuarto, no se documentó ninguna muerte materno-fetal y los recién nacidos fueron dados de alta sin complicaciones. No hubo seguimiento a largo plazo debido al resultado principal del estudio. Un seguimiento detallado podría ayudar a identificar complicaciones de largo plazo o desenlaces retrasados de procedimientos.
Finalmente, debemos especificar que la etiología de la pancreatitis es extremadamente variada, dependiendo de la población de estudio. En países occidentales, la etiología biliar es el 100% de los casos de PA en algunos estudios, mientras que la hipertrigliceridemia es la causa reportada en un gran número de pacientes asiáticos, lo cual podría explicar los diferentes desenlaces clínicos. Es necesario realizar más estudios en mujeres embarazadas y no embarazadas con PA con etiología de hipertrigliceridemia.
En conclusión, nuestro estudio mostró que la evolución clínica de las pacientes embarazadas y no embarazadas con PA fue similar, con baja morbimortalidad. Las pacientes no embarazadas tuvieron una estancia hospitalaria más larga y un mayor número de colecistectomías.
Responsabilidades éticasProtección de sujetos animales y humanos. Los autores declaran que no se realizaron experimentos en humanos o animales para el presente estudio.
Confidencialidad. Los autores declaran que en el presente artículo no aparecen datos personales de las pacientes.
FinanciaciónNo se recibió patrocinio de ningún tipo para llevar a cabo el presente artículo.
AutoríaJosé A. González-González y Emmanuel I. González-Moreno diseñaron la investigación, Tamahara González-Campos y Gilberto Herrera-Quiñones realizaron la investigación, Omar Borjas Almaguer y Roberto Monreal-Robles analizaron los datos, Héctor J. Maldonado-Garza y Diego García-Compeán hicieron revisión crítica de contenido intelectual importante del manuscrito.
Conflicto de interesesLos autores declaran no tener ningún conflicto de interés.