El S-enantiómero del pantoprazol, el levopantoprazol, es un inhibidor de la bomba de protones que en estudios animales ha mostrado ser más rápido y potente que su formulación racémica. Sin embargo, no existen estudios en humanos por lo que nuestro objetivo fue evaluar los efectos sobre el pH intragástrico de levopantoprazol versus de pantoprazol racémico.
Material y métodosEstudio aleatorizado controlado en pacientes con enfermedad por reflujo gastroesofágico erosivo a quienes se les administró 20mg de levopantoprazol (n=15) versus 40mg de pantoprazol racémico (n=15) durante 7 días. De forma basal y al final del tratamiento se realizó evaluación sintomática y medición del pH intragástrico.
ResultadosNo hubo diferencias entre los grupos en las evaluaciones realizadas de forma basal. A partir de los 40 minutos y hasta los 115 minutos posterior a la primera dosis de levopantoprazol el pH intragástrico promedio fue mayor en comparación que el pantoprazol racémico (p<0.05). Después de una semana, levopantoprazol y pantoprazol racémico redujeron de forma significativa la exposición esofágica y la producción intragástrica de ácido (p<0.05). Aunque no hubo una diferencia significativa, una mayor proporción de pacientes que recibieron levopantoprazol reportaron mejoría de la pirosis en los primeros 3 días.
ConclusionesEl enantiómero S del pantoprazol (levopantoprazol) tiene un efecto más rápido y potente sobre la supresión de ácido en comparación con su formulación racémica. El efecto sobre los síntomas, aunque es más rápido en los primeros días con levopantoprazol, es equivalente a el racemato después de una semana de tratamiento.
Levo-pantoprazole, the S-enantiomer of pantoprazole, is a proton pump inhibitor that has been shown in animal studies to be faster and stronger than its racemic formulation. There are no studies on humans and therefore our aim was to evaluate the effects of levo-pantoprazole versus racemic pantoprazole on intragastric pH.
Materials and methodsA randomized controlled study was conducted on patients with erosive gastroesophageal reflux disease that were given 20mg of levo-pantoprazole (n = 15) versus 40mg of racemic pantoprazole (n = 15) for 7 days. Baseline and end-of-treatment symptom evaluation and intragastric pH measurement were carried out.
ResultsThere were no differences between the groups in the baseline evaluations. From 40 to 115min after the first dose of levo-pantoprazole, the mean intragastric pH was higher, compared with that of racemic pantoprazole (p < 0.05). After one week, levo-pantoprazole and racemic pantoprazole significantly reduced intragastric acid production and its esophageal exposure (p < 0.05). Even though there was no statistically significant difference, a larger number of patients that received levo-pantoprazole stated that their heartburn improved within the first 3 days.
ConclusionsThe S-enantiomer of pantoprazole (levo-pantoprazole) had a faster and stronger effect with respect to acid suppression, compared with its racemic formulation. Although the effect on symptoms was faster with levo-pantoprazole, occurring within the first days of treatment, it was equivalent to that of the racemate at one week of treatment.
Los inhibidores de la bomba de protones (IBP) producen la supresión ácida más eficaz y duradera en relación con otras clases de fármacos utilizados para el tratamiento de las enfermedades relacionadas con el ácido1. Así pues, los IBP se consideran el tratamiento de elección para la enfermedad ulcerosa péptica, la enfermedad por reflujo gastroesofágico y otros estados de hipersecreción ácida gástrica como el síndrome de Zollinger-Ellison2–4.
En 1989 apareció el primer fármaco de este grupo, el omeprazol, y después surgieron el lansoprazol (1995), el rabeprazol (1999), el pantoprazol (2000) y más recientemente el ilaprazol (2003)5–7. Posteriormente, y con la finalidad de tener efectos farmacocinéticos más rápidos estas moléculas sufrieron modificaciones en su estructura y así, aparecieron las formulaciones intravenosas. El siguiente objetivo en el desarrollo farmacológico de los IBP fue el tener efectos más prolongados, lo cual se logró a través de las formulaciones magnésicas (omeprazol, esomeprazol y pantoprazol), el uso de isómeros y de presentaciones con liberación retardada (esomeprazol y dexlansoprazol)7–9. Aunque todos los IBP son eficaces en el manejo de la supresión ácida, los estudios muestran tasas variables en el control del pH intragástrico y en la respuesta clínica. Es importante mencionar que, de todos los parámetros utilizados para correlacionar la eficacia de los IBP con su capacidad de suprimir el ácido, el porcentaje de tiempo por el cual el pH intragástrico es > a 4 es el más utilizado10. Por ejemplo, en pacientes con ERGE erosiva son más altas las tasas de cicatrización mientras más prolongados sean los lapsos durante los cuales se mantiene un pH intragástrico >4.
Aunque en términos generales los efectos de los IBP pudieran ser equivalentes entre sí (siempre y cuando se utilicen dosis comparables), existen algunas diferencias que les confieren ciertas ventajas a algunas moléculas en particular6. Por ejemplo, el pantoprazol posee menor metabolismo hepático y, por ende, menor riesgo de interacción medicamentosa6,11,12. El rabeprazol y el esomeprazol han demostrado mayor rapidez de acción en el control de los síntomas; este último además con mayores tasas de curación de la esofagitis6,11–13.
La quiralidad es una propiedad prácticamente ubicua en las moléculas de aminoácidos básicos, carbohidratos y lípidos constituyentes del organismo humano y de otras formas de vida14. Las dos formas de una molécula quiral se denominan enantiómeros, isómeros o estereoisómeros. Cada una de las moléculas de un par quiral o enantiomérico posee una composición química idéntica y pueden representarse de manera semejante en un plano bidimensional; sin embargo, su quiralidad produce significativas diferencias en la forma en la que cada enantiómero interactúa con otras moléculas a nivel de los receptores. Esto da como resultado que los efectos de un enantiómero sean diferentes a los observados cuando se utiliza la mezcla de ambos enantiómeros (racemato o formulación racémica)14.
Los IBP actualmente disponibles son benzimidazoles racémicos que contienen los enantiómeros «R» (dextrógiro) y «S» (levógiro) en una proporción 1:115. Cada uno de estos enantiómeros dispone de propiedades farmacocinéticas y farmacodinámicas distintivas y, tomando como base sus propiedades diferenciales, recientemente se ha desarrollado el S-pantoprazol (o levopantoprazol), el cual se considera un IBP quiralmente puro16–18.
Estudios en animales han demostrado que el levopantoprazol se absorbe más rápido, puede ser más potente (1.5 a 1.9 veces) y eficaz (3 a 4 veces) que su formulación racémica17,18. Incluso, en un ensayo clínico controlado de 369 pacientes se ha demostrado que 20mg de levopantoprazol es más eficaz que 40mg de pantoprazol racémico en la remisión de síntomas como pirosis y regurgitación a los 28 días19. Sin embargo, no existen estudios en humanos que hayan evaluado el comportamiento del pH intragástrico tras la administración de 20mg de levopantoprazol comparado contra 40 m de su formulación racémica.
En este estudio, nuestro objetivo fue evaluar si la administración de 20mg de levopantoprazol es equivalente o mejor que 40mg de pantoprazol racémico en la supresión de ácido intragástrico de forma inicial y 7 días después de su administración en pacientes con ERGE erosiva. De forma secundaria se evalúo el efecto de los dos fármacos sobre los síntomas de ERGE.
Material y métodosPoblación de estudioEstudio aleatorizado controlado y en pacientes con reciente diagnóstico de ERGE erosiva que acudieron de forma consecutiva a nuestra institución. Se incluyeron a los pacientes que después de una endoscopia se encontraron erosiones esofágicas (Grados A-B de la clasificación de Los Ángeles)20 y que tuvieran pirosis como síntoma principal en la evaluación clínica, y que además no estuvieran tomando tratamiento con IBP.
Protocolo del estudio e intervencionesDe forma basal a todos los sujetos se les evaluaron las características demográficas y se les aplicó la versión validada en español del cuestionario GERD-Q®21. Este cuestionario consta de 6 preguntas relacionadas con los síntomas o situaciones asociadas a ERGE y tiene un puntaje máximo de 18. Se considera positivo si el paciente tiene un puntaje > a 8. Además, se evalúo la intensidad de la pirosis (considerada como el síntoma más típico de ERGE) utilizando una escala de Likert que iba de 0 a 3 (0=nada, 1=leve, 2=moderado y 3= grave). Posteriormente (día 0), previo ayuno de 8 horas a todos los sujetos se les realizó una manometría esofágica de alta resolución (Given, Yoqneam, Israel) para la localización precisa de la unión esofagogástrica (UEG). Después a los pacientes se les introdujo por vía nasal un catéter con dos sensores (uno intragástrico 10cm por debajo de la UEG y otro a 5cm por arriba de la UEG) para realizar una pHmetría esofágica con impedancia de 24 horas (Sandhill, Denver, Colorado, EE. UU.). A la mañana siguiente (día 1) y previo al retiro del sistema de monitoreo del pH, los sujetos fueron aleatorizados a recibir 20mg de levopantoprazol o 40mg de pantoprazol sódico racémico. La aleatorización se realizó mediante un programa por computadora que asignó la intervención en una proporción 1 a 1, y fue realizado por un investigador independiente. La asignación se mantuvo en sobres cerrados de tal forma que el investigador no sabía hasta ese momento qué fármaco se le iba a prescribir al paciente. Una vez asignada la intervención, el paciente tomó el medicamento y se mantuvo en ayuno por un lapso de 2 horas. Posteriormente los pacientes tomaron un desayuno estandarizado (150ml de jugo de naranja, 2 rebanadas de pan tostado de 2 huevos revueltos con jamón) y se continuó el monitoreo del pH durante una hora más. Al finalizar esto se retiró el sistema de monitoreo del pH y se instruyó al paciente para que durante 6 días más tomara por la mañana, 30 minutos antes del desayuno, el medicamento asignado. Durante este período los pacientes registraron al final del día la presencia de pirosis utilizando la escala de Likert (0 a 3). En el último día del tratamiento (día 7) los pacientes regresaron para la realización de una segunda pHmetría esofágica siguiendo el protocolo previamente descrito.
Parámetros evaluadosSe evaluó de forma basal y a lo largo del estudio la intensidad y la presencia de pirosis como se describió previamente. Se consideró mejoría de acuerdo con la escala de Likert cuando los pacientes refirieron al menos la disminución de un punto con respecto a su evaluación basal. De acuerdo con los datos obtenidos de la pHmetría de 24 horas se evaluaron y compararon de forma basal y final en los dos grupos de estudio los siguientes parámetros: el % de tiempo de pH intragástrico > a 4, el % de tiempo de pH intraesofágico < a 4 (normal < 4.2%), el puntaje de DeMeester (normal < 14.7). En el día 1, específicamente posterior a la administración de la primera dosis del fármaco asignado, se evalúo durante períodos de 5 minutos el pH intragástrico durante las primeras 2 horas (horas de ayuno) y en períodos de 15 minutos en la hora posterior a la ingesta del desayuno.
Análisis estadísticoSe utilizó estadística descriptiva y para la comparación entre grupos se utilizó la prueba de chi cuadrada, la prueba U de Mann-Whitney y la prueba de rango con signo de Wilcoxon, cuando fuera apropiado. Todas las diferencias se consideraron significativas cuando p<0.05. El análisis se realizó con el software SPSS, versión 21.0 (SPSS Inc, Chicago IL, EE. UU.). Se calculó un tamaño de muestra (poder 80%, error tipo alfa 0.05) de 15 pacientes por grupo asumiendo una diferencia de 50% en el pH intragástrico en algún punto de las primeras 2 horas de administración del medicamento.
Ética de la publicaciónA estos sujetos se les invitó a participar en este estudio de forma voluntaria, previo consentimiento informado. Los autores hemos seguido los protocolos de nuestro centro de trabajo sobre la publicación de datos de pacientes y se ha preservado la confidencialidad y el anonimato de los mismos.
El estudio fue aprobado por el comité de ética e investigación del Instituto de Investigaciones Médico-Biológicas de la Universidad Veracruzana (013-2016) y se llevó a cabo entre el 1 de enero de 2016 y el 31 de mayo de 2016.
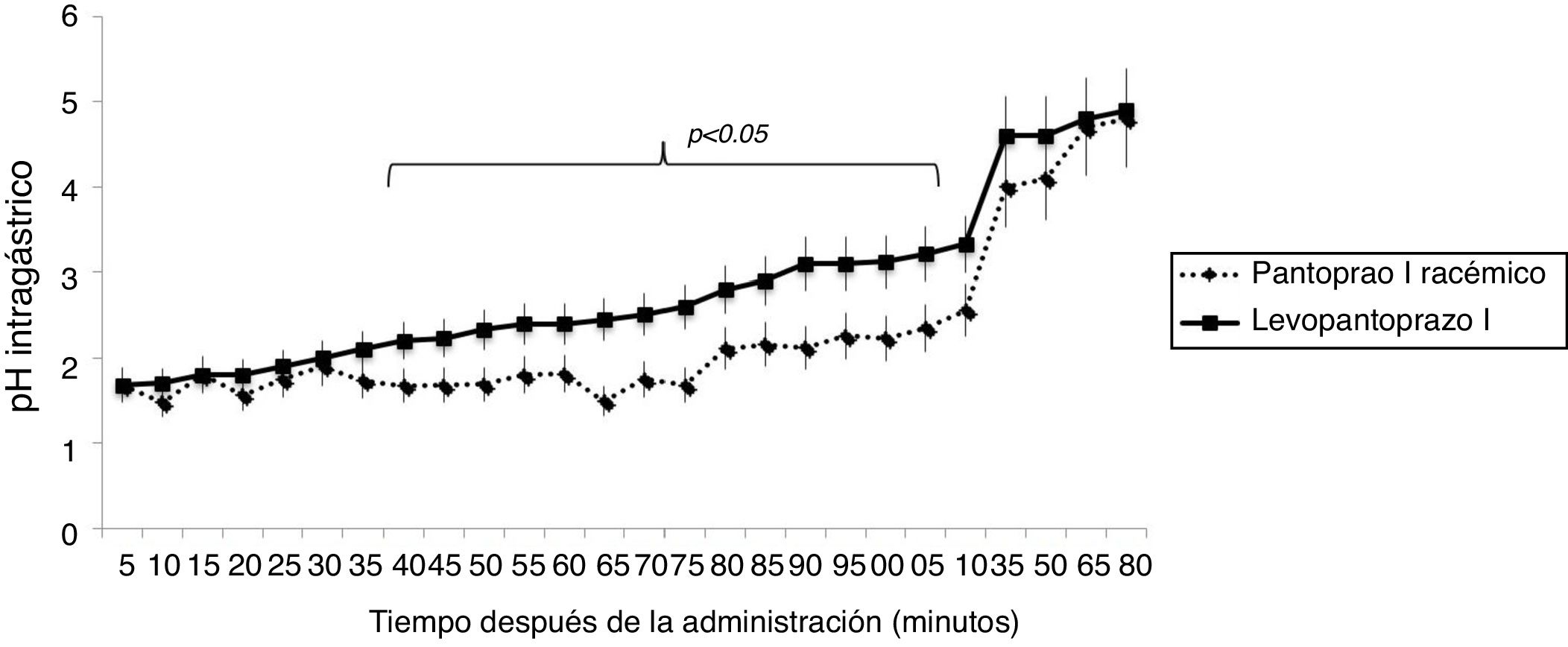
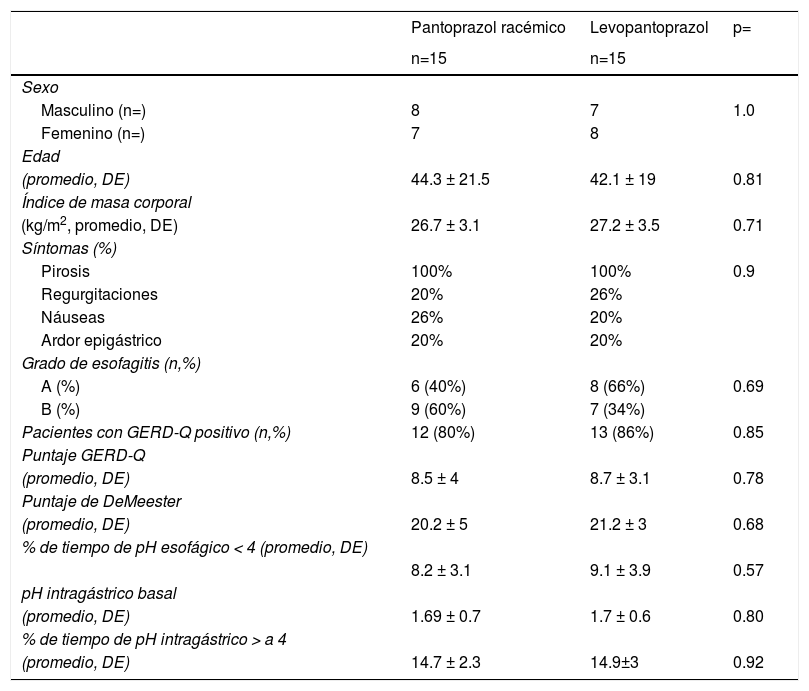
ResultadosLas características demográficas, los puntajes del cuestionario GERD-Q y los parámetros de pHmetría entre los dos grupos se muestran en la tabla 1. Como se observa no hubo ninguna diferencia estadísticamente significativa entre grupos. La figura 1 muestra el pH intragástrico promedio en intervalos de 5 minutos durante 3 horas, a partir de la administración de la primera dosis de 20mg de levopantoprazol o 40mg de pantoprazol racémico. Como se observa el comportamiento de la curva es similar en los primeros 35 minutos (p>0.05). Sin embargo, a partir de los 40 minutos y hasta los 115 minutos, el pH intragástrico promedio fue significativamente mayor en los pacientes que recibieron levopantoprazol (p<0.05). A partir de los 120 minutos, cuando se administró el desayuno y hasta una hora después el pH intragástrico promedio en los pacientes que recibieron levopantoprazol y pantoprazol racémico fue similar (p>0.05).
Características sociodemográficas y hallazgos por pHmetría de 24 horas en la evaluación basal de los grupos de estudio
| Pantoprazol racémico | Levopantoprazol | p= | |
|---|---|---|---|
| n=15 | n=15 | ||
| Sexo | |||
| Masculino (n=) | 8 | 7 | 1.0 |
| Femenino (n=) | 7 | 8 | |
| Edad | |||
| (promedio, DE) | 44.3 ± 21.5 | 42.1 ± 19 | 0.81 |
| Índice de masa corporal | |||
| (kg/m2, promedio, DE) | 26.7 ± 3.1 | 27.2 ± 3.5 | 0.71 |
| Síntomas (%) | |||
| Pirosis | 100% | 100% | 0.9 |
| Regurgitaciones | 20% | 26% | |
| Náuseas | 26% | 20% | |
| Ardor epigástrico | 20% | 20% | |
| Grado de esofagitis (n,%) | |||
| A (%) | 6 (40%) | 8 (66%) | 0.69 |
| B (%) | 9 (60%) | 7 (34%) | |
| Pacientes con GERD-Q positivo (n,%) | 12 (80%) | 13 (86%) | 0.85 |
| Puntaje GERD-Q | |||
| (promedio, DE) | 8.5 ± 4 | 8.7 ± 3.1 | 0.78 |
| Puntaje de DeMeester | |||
| (promedio, DE) | 20.2 ± 5 | 21.2 ± 3 | 0.68 |
| % de tiempo de pH esofágico < 4 (promedio, DE) | |||
| 8.2 ± 3.1 | 9.1 ± 3.9 | 0.57 | |
| pH intragástrico basal | |||
| (promedio, DE) | 1.69 ± 0.7 | 1.7 ± 0.6 | 0.80 |
| % de tiempo de pH intragástrico > a 4 | |||
| (promedio, DE) | 14.7 ± 2.3 | 14.9±3 | 0.92 |
DE: desviación estándar.
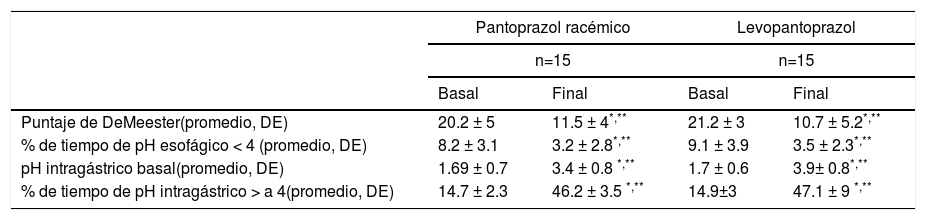
Tanto levopantoprazol como pantoprazol racémico redujeron de forma significativa la exposición esofágica y la producción intragástrica de ácido (parámetros evaluados en la pHmetría) después de 7 días de tratamiento (tabla 2). También se observó que el porcentaje del tiempo en el cual el pH intragástrico fue > a 4 fue significativamente mayor después de una semana (p<0.001) en comparación con la basal en los 2 grupos, 47.1% y 46.2%, para levopantroprazol y pantoprazol racémico respectivamente. Al comparar el efecto de ambos medicamentos entre sí no hubo diferencia entre estos (tabla 2). De igual forma el puntaje del cuestionario GERD-Q disminuyó después de 7 días de tratamiento tanto en los pacientes que recibieron levopantoprazol (8.7± 3.1 vs. 3.9±2.9, p=0.001) como en los que recibieron pantoprazol racémico (8.5± 4 vs. 4.2± 1.8, p=0.001). Al comparar los puntajes del GERD-Q después de 7 días entre levopantoprazol y pantoprazol racémico no hubo diferencia (p=0.65), por lo que se considera que su eficacia es equivalente.
Parámetros por pHmetría de 24 horas antes y después de la intervención en cada grupo
| Pantoprazol racémico | Levopantoprazol | |||
|---|---|---|---|---|
| n=15 | n=15 | |||
| Basal | Final | Basal | Final | |
| Puntaje de DeMeester(promedio, DE) | 20.2 ± 5 | 11.5 ± 4*,** | 21.2 ± 3 | 10.7 ± 5.2*,** |
| % de tiempo de pH esofágico < 4 (promedio, DE) | 8.2 ± 3.1 | 3.2 ± 2.8*,** | 9.1 ± 3.9 | 3.5 ± 2.3*,** |
| pH intragástrico basal(promedio, DE) | 1.69 ± 0.7 | 3.4 ± 0.8 *,** | 1.7 ± 0.6 | 3.9± 0.8*,** |
| % de tiempo de pH intragástrico > a 4(promedio, DE) | 14.7 ± 2.3 | 46.2 ± 3.5 *,** | 14.9±3 | 47.1 ± 9 *,** |
DE: desviación estándar.
* p<0.001 basal vs. final (prueba de Wilcoxon).
** p>0.05 final pantoprazol racémico vs. final levopantoprazol (prueba U de Mann Whitney).
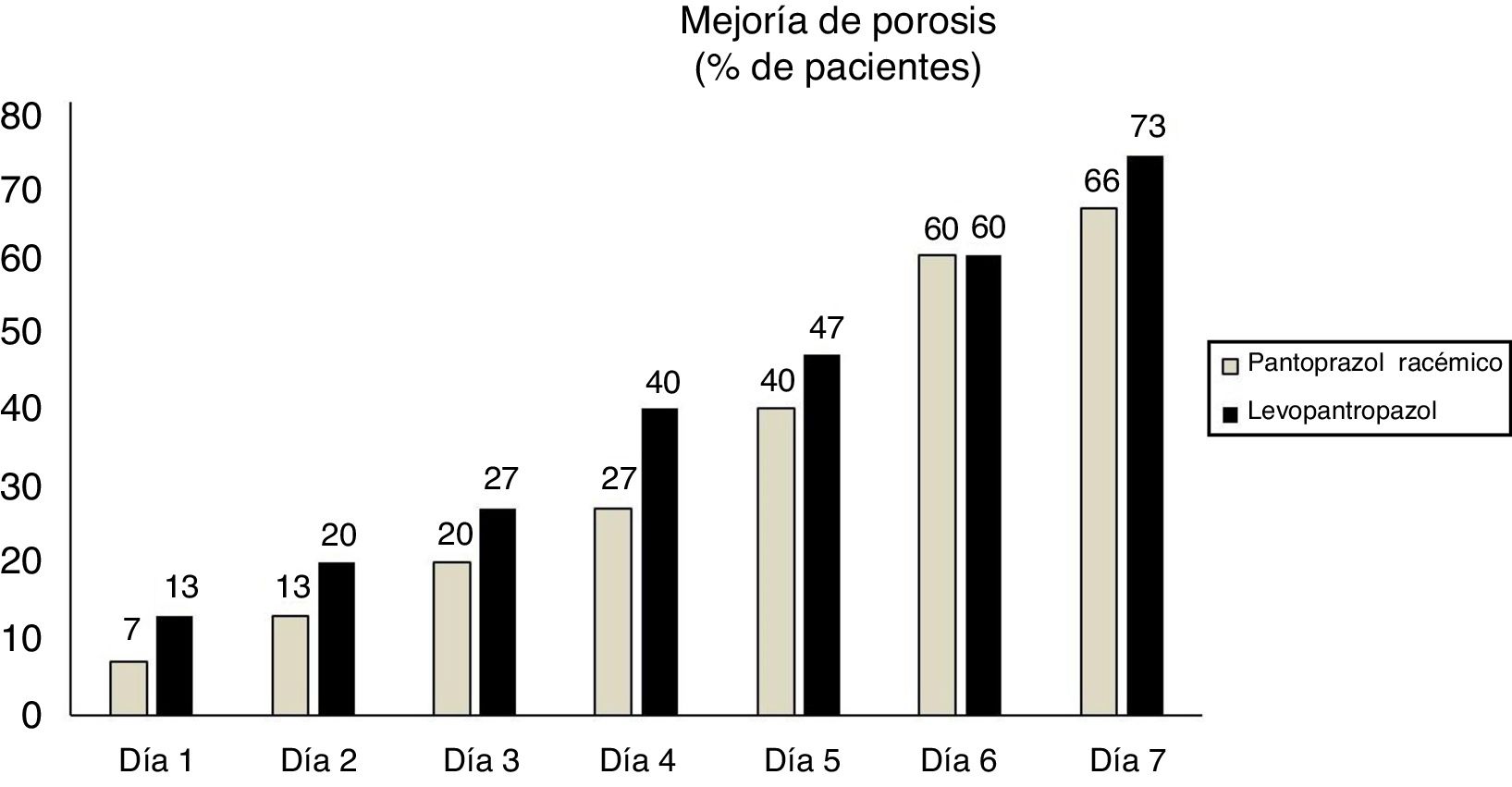
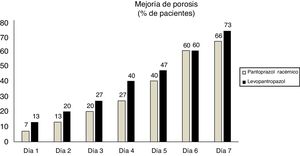
Respecto al síntoma principal (pirosis), aunque no hubo una diferencia estadísticamente significativa, una mayor proporción de pacientes que recibieron levopantoprazol reportaron mejoría de la pirosis en los primeros 4 días (fig. 2). En los otros síntomas como náuseas (p=0.87), ardor epigástrico (p=0.56) y regurgitaciones (p=0.9) tampoco hubo diferencia estadísticamente significativa los 7 días.
En todos los casos, los pacientes completaron el tratamiento y 2 de los pacientes que recibieron levopantoprazol refirieron efectos relacionados con el medicamento (uno cefalea y uno diarrea que se resolvió el primer día), mientras que 2 de los pacientes que recibieron pantoprazol racémico tuvieron algún efecto secundario (uno náuseas y uno cefalea).
Discusión y conclusionesEste estudio evaluó los efectos sobre el pH intragástrico de forma aguda y 7 días después de la administración del isómero S del pantoprazol (levopantoprazol) o su formulación racémica, y se demostró un comportamiento diferente en las primeras horas, pero equivalente al final del período de evaluación. El incrementó del pH intragástrico con el uso de levopantoprazol fue significativamente mayor que su formulación racémica a partir de los 40 minutos de la primera dosis y esta diferencia se mantuvo por 75 minutos más. Esto demuestra que el levopantoprazol es una molécula más rápida y potente. Es importante mencionar que el efecto observado de que el pH intragástrico a partir de los 120 minutos de la administración de los fármacos evaluados se incrementó en ambos grupos y llegó a estar por arriba de 4, es resultado de la administración del desayuno.
Si bien, existe evidencia en modelos animales de levopantoprazol es más rápido y potente que su formulación racémica, nuestro estudio es el primer ensayo en demostrar esto en humanos. Por ejemplo, Cao et al.17,18 en un modelo animal demostraron que la mezcla racémica de pantoprazol es absorbida en 0.5h mientras que el enantiómero levopantoprazol en solo 5min. Además, también demostraron que el análisis del área bajo la curva generada por levopantoprazol es 1.5 veces mayor que la del racemato17,18.
Se ha descrito que el uso de un isómero de un IBP brinda ventajas farmacocinéticas y farmacodinámicas que aumentan la potencia de su efecto22. Esomeprazol (el enantiómero S del omeprazol), dexlansoprazol y R (+) rabeprazol son buenos ejemplos, que han demostrado beneficio clínico y la misma seguridad en pacientes que no tenían respuesta clínica a sus formulaciones convencionales (racémicos)7–9,22. Sin embargo, es importante mencionar que en el caso del esomeprazol su eficacia clínica se hizo evidente usando dosis que corresponden al doble de la dosis de su formulación racémica; es decir 40mg de esomeprazol equivale a 20mg de omeprazol5. Hay que destacar que en el caso de levopantoprazol, la eficacia clínica y equivalencia se hace evidente con la mitad de la dosis de su formulación racémica, es decir 20mg de levopantoprazol equivalen a 40mg de pantoprazol racémico. La reducción de la dosis terapéutica de un IBP debido a la purificación quiral disminuye la carga metabólica en el cuerpo, lo que potencialmente lo hace más seguro14,15.
El pantoprazol se metaboliza por completo a través del hígado utilizando la vía del citocromo P (CYP) 450, específicamente a través de CYP 2C19 y CYP 3A4, y el 80% de sus metabolitos inactivos son excretados por vía renal11. Estudios utilizando la expresión de isoenzimas humanas de CYP450 han revelado que el metabolismo de un enantiómero se ve significativamente afectado por la presencia de su otro enantiómero23–25. En el caso del pantoprazol, la diferencia entre las concentraciones plasmáticas de los dos enantiómeros es mínima en los metabolizadores rápidos (MR), pero es sustancial en los metabolizadores lentos (ML)25,26. Los enantiómeros R muestran mayor variabilidad en los sustratos metabolizados por CYPC 2C19 que los isómeros S, especialmente en los ML que en los MR27,28. Esta diferencia resulta en mayores concentraciones de enantiómero R en ML, lo cual puede aumentar la probabilidad de efectos adversos o interacciones medicamentosas. Además, el enantiómero S puede metabolizarse por vías metabólicas alternas, como la CYP 3A4 y otras sulfoniltransferasas. Así pues, parece ser que la farmacocinética del levopantoprazol es menos dependiente de los polimorfismos de CYP 2C19, lo que resulta en niveles plasmáticos que pueden ser más estables y seguros en comparación con su formulación racémica. Si bien, en México la prevalencia de ML y MR se desconoce, el uso de levopantoprazol pudiera considerarse como una de las opciones más seguras y eficaces cuando se prescribe un IBP. Sin embargo, es necesario realizar estudios específicos en la población mexicana que evalúen el efecto y la seguridad de levopantoprazol y su relación con las isoenzimas de CYP 450.
Se sabe que el incremento que producen los IBP sobre el pH intragástrico, especialmente si este es > a 4, se correlacionan con la cicatrización de la esofagitis, pero su correlación con la mejoría sintomática es menos evidente. Aunque desde 1992 y gracias a un metaanálisis realizado por Bell et al.29 se destaca la importancia del incrementó del pH intragástrico y la cicatrización de la esofagitis, se desconoce con exactitud cuál sería el tiempo total de pH intragástrico requerido para que se logre una cicatrización óptima. En nuestro estudio, al final de una semana de tratamiento el porcentaje tiempo de pH intragástrico > a 4 fue de 47.1% y 46.2%, para levopantoprazol y pantoprazol racémico respectivamente. Estos porcentajes son comparables a los descritos por Miner et al.9 después del quinto de administración de dosis estándares de esomeprazol (58.43%), rabeprazol (50.53%), omeprazol (49.16%), lansoprazol (47.98%) y pantoprazol sódico (41.94%). Por otra parte, en un estudio prospectivo realizado por Cho et al.30 en 149 pacientes que fueron aleatorizados a recibir levopantoprazol o pantoprazol racémico, se demostró que el porcentaje de cicatrización para esofagitis fue de 85% y 84% a las 4 semanas, y 94% y 97% a las 8 semanas, respectivamente. Así pues, lo esperado es que con 4 semanas de tratamiento el porcentaje de cicatrización sea mayor del 80%.
En nuestro estudio no hubo una diferencia estadísticamente significativa en la proporción de pacientes que alcanzaron mejoría clínica (pirosis) entre las dos formulaciones, y pudiéramos concluir que su eficacia es equivalente. Sin embargo, es importante hacer notar que durante los primeros 4 días de tratamiento, hubo una mayor proporción de pacientes que mejoraron de la pirosis en el grupo que recibió levopantoprazol. Esto pudiera explicarse a partir de los hallazgos farmacológicos reportado en este estudio, específicamente de que el levopantoprazol tiene un efecto más rápido que su formulación racémica. Respecto a los otros síntomas, como náuseas, ardor epigástrico y regurgitaciones no hubo diferencias entre ambos tratamientos, probablemente por la naturaleza corta del estudio.
La mejoría clínica de levopantoprazol comparado con su formulación racémica ha sido demostrado previamente. En un estudio fase IV realizado en 280 pacientes en la India se demostró que 14 días después de la administración de 20mg de levopantoprazol hubo una disminución significativa en la frecuencia y la severidad de la pirosis, la regurgitación, las náuseas, el dolor epigástrico y el dolor abdominal sintomatología (p<0.0001)31. Pai et al.19 demostraron que 14 días después el 64% de los pacientes que tomaron 20mg de pantoprazol tuvieron mejoría sintomática comparado con el 57% de los pacientes que tomaron pantoprazol racémico, mientras que la mejoría reportada a los 28 días fue de 86% y 74%, respectivamente. Es importante mencionar, que se necesitan estudios en población mexicana a más largo plazo para poder evaluar si existen diferencias en la eficacia entre 20mg de levopantoprazol y 40mg de su formulación racémica más allá de 7 días.
Respecto a la seguridad y sus efectos secundarios, estos se presentaron de forma similar con las dos formulaciones de pantoprazol, y en ningún caso hubo necesidad de suspender el fármaco. En el estudio de Jain et al.31 levopantoprazol fue bien tolerado y ningún paciente debió suspender el tratamiento debido a eventos adversos —tales como cefalea, dolor abdominal, flatulencia, diarrea, náuseas/vómito, eritema/prurito— cuya incidencia máxima fue de 6.43% en el día 14 y de 1.79% en el día 28.
Dentro de las limitaciones que hay que reconocer en nuestro estudio, es como se mencionó previamente, que se necesitan estudios a más largo plazo para evaluar la eficacia clínica de pantoprazol en población mexicana. Por otra parte, aunque no fue el objetivo primario del estudio, decidimos hacer la evaluación clínica en base al síntoma típico más asociado a ERGE que fue la pirosis; sin embargo, es importante destacar que es necesaria la evaluación del efecto de levopantoprazol sobre otros síntomas como regurgitaciones, síntomas dispépticos y otras manifestaciones extraesofágicas. Por otra parte, aunque se utilizó una sonda que permitía medir la impedancia esofágica intraluminal, es conocido que la ganancia diagnóstica de esta técnica es para aquellos pacientes que padecen de ERGE refractaria donde uno necesita documentar si los síntomas están o no asociados a episodios de reflujo no ácido. Al tratarse de un grupo virgen a tratamiento y con síntomas típicos en su mayoría, esta evaluación sale del objetivo primario de nuestro estudio, pero sería interesante este tipo de evaluaciones en ensayos futuros.
En conclusión, nuestro estudio demostró que el enantiómero S del pantoprazol (levopantoprazol) tiene un efecto más rápido y potente sobre la supresión de ácido en comparación con su formulación racémica. El efecto sobre los síntomas, aunque es más rápido en los primeros días con levopantoprazol, es equivalente al racemato después de una semana de tratamiento.
FinanciaciónEste trabajo fue financiado por un fondo para el apoyo de iniciativa de investigadores por parte de Laboratorios SANFER de México.
Conflicto de interesesEl Dr. José María Remes-Troche es miembro del consejo asesor de Takeda Pharmaceuticals y Asofarma. Recibió fondos para el desarrollo e investigación por parte de Sanfer, Asofarma CONACYT y la Universidad Veracruzana. Es ponente para Takeda, Asofarma, Sanfer, Carnot, Alfasigma y Dr. Schär. La Dra. Mercedes Amieva Balmori es ponente para Takeda, Sanfer y Chinoin. El Dr. Fausto Daniel García García, Dra. Gabriela Rojas-Loureiro, Dra. Xaira Rivera-Gutiérrez y el QFB declaran no tener ningún conflicto de intereses.