Aproximadamente el 20% de los pacientes con pancreatitis aguda tendrán un episodio grave o severo, siendo la necrosis pancreática la complicación con mayor mortalidad, de hasta el 17%, y del 19.8% en pacientes con necrosis infectada y falla orgánica1.
El manejo step-up está estandarizado para necrosis pancreática encapsulada, donde el abordaje de mínima invasión es el ideal, dada su eficacia y su validación2.
El abordaje quirúrgico difiere, ya sea con drenaje endoscópico transgástrico, drenaje percutáneo o desbridamiento retroperitoneal videoasistido (video assisted retroperitoneal debridement [VARD]), dependiendo del lugar de las colecciones peripancreáticas. La decisión de iniciar el manejo de mínima invasión permite retrasar intervenciones más agresivas, que la colección necrótica madure e inclusive, en algunos casos, se revierta, disminuyendo las complicaciones3.
El VARD es un procedimiento de mínima invasión, con una visualización directa a la colección pero con un campo de manipulación quirúrgica estrecho; como principal complicación figuran las lesiones vasculares y el desarrollo de fístulas pancreáticas4.
El verde de indocianina es una tinción fluorescente visible con la luz cercana al infrarrojo y se detecta con cámaras especiales que transmiten la señal a un monitor donde se visualizan las estructuras que captan la tinción. Ejemplos de su uso son cirugía oncológica con marcadores fluorescentes, identificación de drenaje linfático, visualización de vía biliar o disección del tejido5. En la necrosis pancreática se plantea el uso coadyuvante con verde de indocianina durante este procedimiento para guiar el desbridamiento6.
Presentamos el caso de un paciente masculino de 32años quien ingresó con cuadro doloroso abdominal. Laboratorios de ingreso: triglicéridos de 5,020mg/dl, colesterol de 417mg/dl, amilasa sérica de 930U/l y lipasa sérica de 3,357U/l. La tomografía al ingreso evidenció una pancreatitis aguda edematosa. Posteriormente el paciente presentó deterioro clínico, síndrome compartimental y falla orgánica múltiple. Se tuvieron que realizar tres laparotomías: la primera debido al síndrome compartimental; la segunda ante la presencia de deterioro, con hallazgo transoperatorio de necrosis de cola pancreática, y se realizó necrosectomía abierta; en la tercera se realizó omenectomía parcial secundaria a infarto. Se diagnosticó una fístula pancreática distal postoperatoria gradoC, secundaria a necrosectomía, la cual se trató con análogo de somatostatina. La tomografía de control presentó colecciones líquidas por corredera parietocólica izquierda hasta la excavación pélvica, motivo por el cual se inició antibiótico por tres semanas. Después se realizó el drenaje percutáneo siguiendo el manejo step-up de necrosis pancreática, colocando dos catéteres pigtail en dichas colecciones.
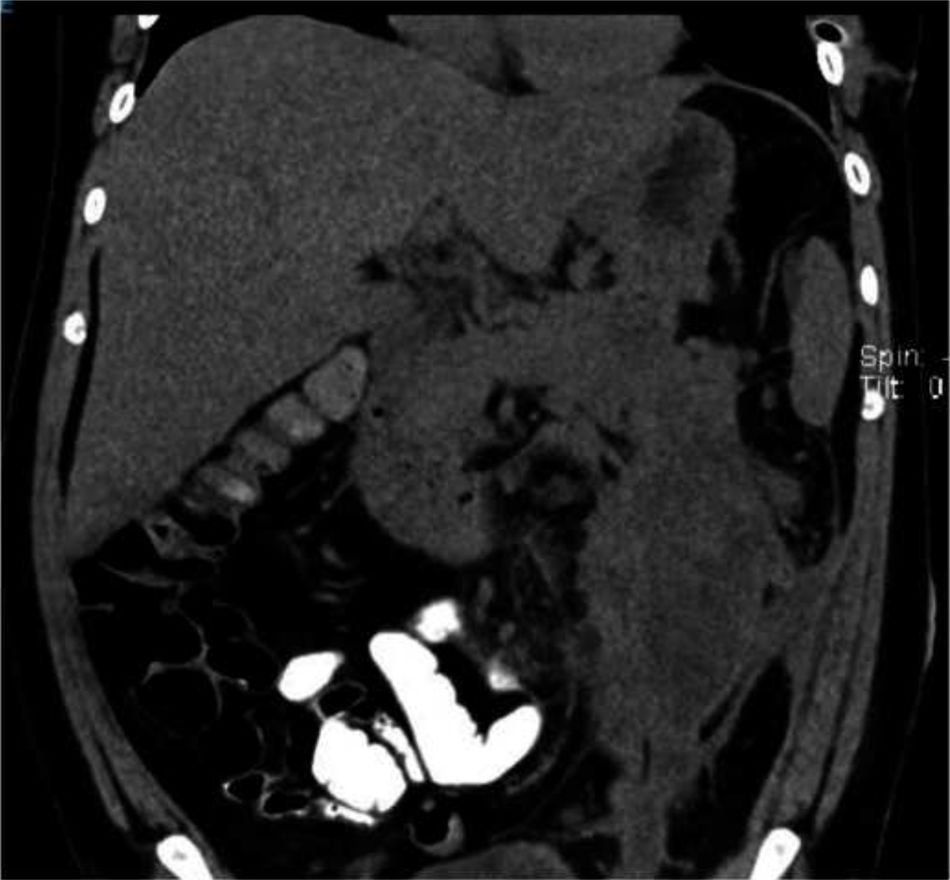
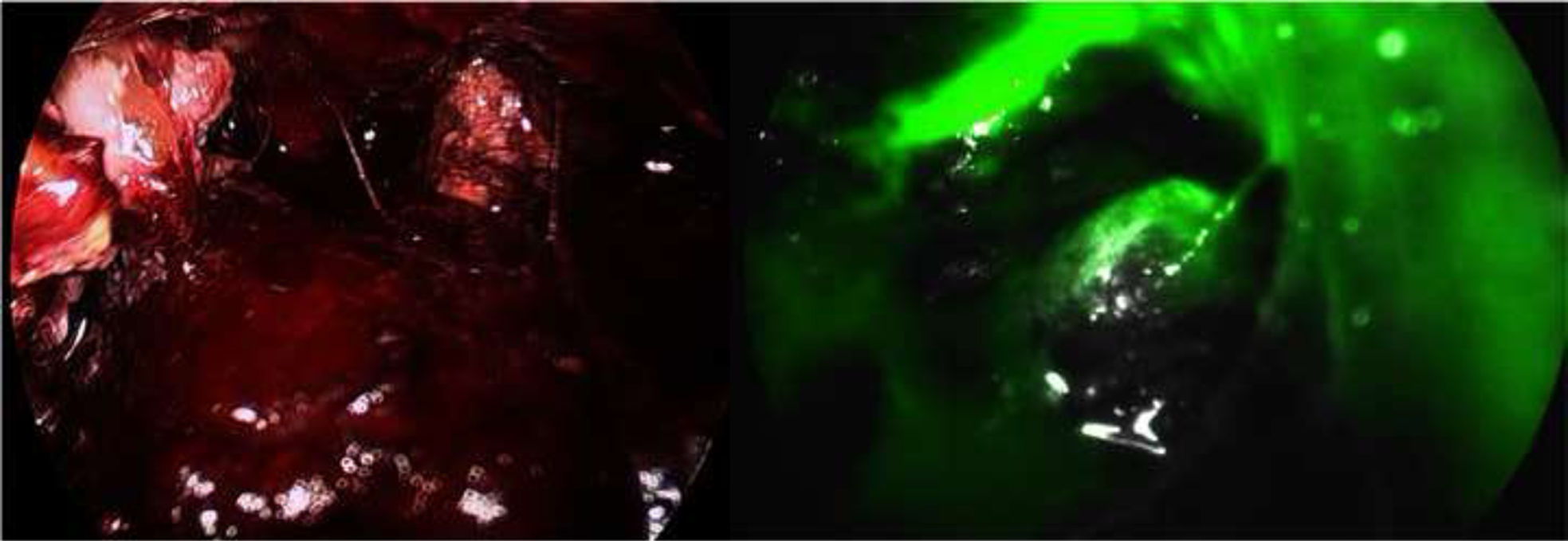
Quince días después, persiste evolución tórpida. La tomografía de control describió una colección encapsulada a nivel de la cola del páncreas y de la corredera parietocólica izquierda (fig. 1). Se decide realizar VARD. Cuarenta y cinco minutos previo a la cirugía se administraron 2.5ml de verde de indocianina diluidos en 5cc de solución salina. Se utilizó el catéter pigtail colocado en la línea axilar media izquierda 5cm superior de la espina ilíaca anterosuperior para introducir trocar de 12mm. Se realiza insuflación con CO2 hasta 12mmHg y, bajo visualización directa, se coloca un trocar de 5mm. Se aspira líquido de necrosis, obteniéndose 600cc de líquido purulento. Con ayuda de verde de indocianina se realizó desbridamiento del tejido desvitalizado, evitando el daño a estructuras vasculares y al conducto pancreático principal. Se realizó el lavado de cavidad con suero fisiológico y se retiró el catéter pigtail, colocándose un drenaje cerrado tipo Blake de 25FR (fig. 2).
La tomografía al tercer día posterior al procedimiento presentó disminución de colección pancreática medida en 60cc. El paciente tuvo una adecuada evolución clínica, por lo que se retiraron los catéteres ante la disminución del drenaje y la resolución de la fístula pancreática posterior a casi 4 meses de internamiento.
La necrosis pancreática encapsulada se define como colecciones maduras peripancreáticas con límites bien definidos 4 semanas posteriores al inicio de la presentación. La fístula pancreática postoperatoria es una complicación en el manejo de la necrosis pancreática severa, y presenta deterioro clínico y alto riesgo de muerte. Se han propuesto varios medicamentos para su manejo, siendo los análogos de somatostatina los que han logrado la disminución del gasto de la fístula y del tiempo de cierre7.
Se optó por el VARD con ayuda de verde de indocianina ante la persistencia de deterioro clínico y la localización de las colecciones, consiguiendo disminuir la posibilidad de lesión vascular y a tejido inflamatorio no necrosado, con mejoría rápida posterior a este procedimiento. Es relevante ante la poca experiencia que hay con el uso concomitante de ambos y la poca bibliografía al respecto en estos casos8.
La combinación de cirugía de mínima invasión con técnicas de visualización como el verde de indocianina permite en este tipo de casos poder utilizarlos inicialmente para prevenir futuras reintervenciones, disminuir el tiempo de hospitalización y reducir las complicaciones, en comparación con una necrosectomía abierta9. El VARD y el verde de indocianina plantean un futuro seguro y fácil de aplicar en necrosectomía pancreática10.
Consideraciones éticasLos autores declaran que, para esta investigación, previo al procedimiento quirúrgico se solicitó por escrito el consentimiento al paciente y a su familiar. Al ser un reporte de caso no se solicitó la autorización del comité de ética. Los autores declaran que este artículo no contiene información que permita identificar al paciente.
FinanciaciónLos autores declaran no haber recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran que no existe ningún conflicto de intereses.