La forma de obtener el consentimiento informado es variable, por lo que el objetivo de este trabajo fue evaluar el nivel de conocimientos sobre la colonoscopia comparando 2 modalidades de consentimiento.
Materiales y métodosEstudio observacional, transversal y comparativo realizado en pacientes sometidos a colonoscopia en un hospital público (grupo A) y en un hospital privado (grupo B). El grupo A recibió información verbal por un médico e impresa y el grupo B solo impresa. Una o 2 semanas después se realizó una encuesta telefónica.
ResultadosSe incluyó a 176 sujetos (grupo A n=55 y grupo B n=121). El 69.88% (n=123) de los pacientes tenían nivel educativo universitario, el 23.29% (n = 41) nivel educativo secundario, el 5.68% (n=10) nivel educativo primario completo y los restantes (n=2) no habían completado estudios. El 100% conocía las características y el 99.43% los beneficios del procedimiento. El 97.7% recibió información sobre complicaciones, el 93.7% nombró alguna y el 25% (n=44) recordó complicaciones mayores. Todos respondieron, recibieron y leyeron el consentimiento informado antes del estudio. No hubo diferencias entre los grupos en el conocimiento de las características, los beneficios, la recepción y la lectura del consentimiento. El grupo B respondió mejor sobre las complicaciones (p=0.0027) y el grupo A recordaba más las complicaciones mayores (p<0.0001). El grupo A tuvo mayor número de respuestas positivas (p<0.0001).
ConclusionesLa combinación de información verbal y escrita logra mejor nivel de conocimientos por el paciente.
The manner in which informed consent is obtained varies. The aim of this study is to evaluate the level of knowledge about colonoscopy and comparing 2 methods of obtaining informed consent.
Materials and methodsA comparative, cross-sectional, observational study was conducted on patients that underwent colonoscopy in a public hospital (Group A) and in a private hospital (Group B). Group A received information verbally from a physician, as well as in the form of printed material, and Group B only received printed material. A telephone survey was carried out one or 2 weeks later.
ResultsThe study included a total of 176 subjects (group A [n=55] and group B [n=121]). As regards education level, 69.88% (n=123) of the patients had completed university education, 23.29% (n= 41) secondary level, 5.68% (n=10) primary level, and the remaining subjects (n=2) had not completed any level of education. All (100%) of the subjects knew the characteristics of the procedure, and 99.43% were aware of its benefits. A total of 97.7% received information about complications, 93.7% named some of them, and 25% (n=44) remembered major complications. All the subjects received, read, and signed the informed consent statement before the study. There were no differences between the groups with respect to knowledge of the characteristics and benefits of the procedure, or the receipt and reading of the consent form. Group B responded better in relation to complications (P=.0027) and group A had a better recollection of the major complications (P<.0001). Group A had a higher number of affirmative answers (P<.0001).
ConclusionsThe combination of verbal and written information provides the patient with a more comprehensive level of knowledge about the procedure.
El consentimiento informado (CI) es parte clave del acto médico que se relaciona con el principio de autonomía1,2: todo paciente tiene derecho a recibir la información necesaria para decidir en forma conjunta las acciones que se tomarán respecto a su salud.
En las últimas décadas, el CI incorporó elementos que abarcan la protección legal («medicina defensiva»)3 y es percibido en ocasiones por los pacientes como una herramienta para desligar responsabilidades por parte de los profesionales y de las instituciones4-6.
Dentro de los parámetros de calidad recomendados por distintas sociedades científicas vinculadas con la endoscopia digestiva el CI es uno de ellos, siendo parte de un proceso de información al paciente antes, durante y después del procedimiento. Es tanto el peso que tiene hoy el CI que debemos considerarlo como un indicador de calidad7,8.
La seguridad del paciente es una preocupación global en salud; la Organización Mundial de la Salud ha liderado diversas iniciativas destinadas a mejorar la seguridad de quienes reciben cuidado médico; dentro de estas iniciativas la «cirugía segura» incluye como indicador el consentimiento9,10.
La forma de dar información en endoscopia varía: pacientes que reciben información directamente del médico en una consulta previa, otros que la reciben del personal auxiliar (enfermeros, instrumentadores o administrativos) y pacientes que reciben la información en formularios impresos (o vía email) que a su vez sirven como CI.
Las diferentes formas de dar información, y documentarla, sumadas a las diferencias de nivel educativo, capacidad de entendimiento y factores culturales, hacen que la comprensión de la información varíe y pueda generar conflictos en la relación médico-paciente11. Todo paciente debe ser informado de los procedimientos a los que será sometido, sus beneficios, riesgos, resultados y alternativas.
Objetivo: evaluar el nivel de conocimientos sobre VCC comparando 2 modalidades de CI.
Materiales y métodosSe realizó un trabajo observacional, transversal y comparativo. El Hospital Militar Central (HMC) tiene un sistema de acceso cerrado a la endoscopia donde el paciente, previo a la realización del procedimiento, debe concurrir a una consulta con un médico especialista. Gastroenterología Diagnóstica y Terapéutica (GEDYT) tiene un acceso abierto a la endoscopia, donde el paciente solicita el turno para el procedimiento y la información es brindada por el personal auxiliar por medio de un formulario impreso. Por lo tanto, nuestro estudio solo observó las modalidades de trabajo habituales de cada servicio sin realizar ningún tipo de intervención.
Ingresaron al estudio los pacientes sometidos a colonoscopias diagnósticas (VCC), programadas y ambulatorias en el Servicio de Gastroenterología del HMC (grupo A) y en GEDYT (grupo B) en Buenos Aires, Argentina, en el mes de mayo del 2014.
Criterios de inclusión: 18 o más años de edad, ser sometido a una colonoscopia, pacientes ambulatorios, estudios programados, estudios con intencionalidad diagnóstica incluyendo polipectomía simple.
Criterios de exclusión: pacientes sometidos previamente a estudios endoscópicos digestivos, pacientes con imposibilidad de comprender debido a alteraciones neurológicas y/o cognitivas, procedimientos endoscópicos terapéuticos avanzados, pacientes que se niegan a participar del estudio.
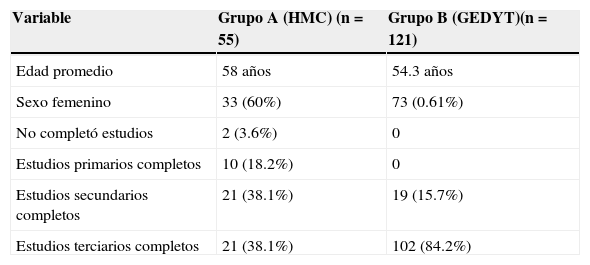
En cada grupo se incorporaron pacientes en forma consecutiva. Se registraron los datos necesarios para poder realizar una encuesta telefónica (nombre y apellido, edad, sexo y nivel educativo máximo alcanzado) (tabla 1).
Encuesta para el paciente
| Edad: | ||
| Sexo: | ||
| 1. Nivel educativo. | ||
| 2. ¿Fue informado antes de realizarse la endoscopia sobre las características del estudio al que fue sometido? | Sí | No |
| 3.- ¿Se le informó por qué se le solicitaba el estudio y qué beneficios se esperaban obtener al realizarse una endoscopía? | Sí | No |
| 4.- ¿Se le informaron las potenciales complicaciones que podrían surgir de un procedimiento endoscópico?En caso de haber contestado sí, nombre las complicaciones que recuerde puedan surgir como consecuencia de una colonoscopia | Sí | No |
| 5. ¿Se le solicitó leer y firmar un consentimiento informado o autorización antes de realizar la endoscopía? | Sí | No |
| 6. ¿Leyó Ud. en su totalidad el consentimiento informado que se le dio antes del estudio? | Sí | No |
| 7. ¿Se le informó de qué alternativas tenía (qué otros estudios podría hacerse) Ud. en caso de no querer hacerse una colonoscopia?En caso de haber contestado sí, nombre alguno de los estudios que le fueron informados como alternativas a la colonoscopía: | Sí | No |
Los pacientes del grupo A (HMC) recibieron la información relacionada con la colonoscopia en forma verbal en una consulta previa con un médico del Servicio de Gastroenterología y en ese momento se le entregó un folleto impreso con información y el formulario de CI que debían llevar firmado el día del procedimiento. Los pacientes del grupo B (GEDYT) recibieron el folleto informativo y el formulario de CI en el momento de solicitar turno para la colonoscopia, entregados por personal administrativo en forma personal o vía email; también debían presentarlo en el momento del procedimiento.
Los formularios utilizados fueron los mismos en ambos grupos. Se evaluaron con la adaptación del test de legibilidad de Flesch Kincaid al español realizada por Fernández Huerta12. Los puntajes obtenidos para el folleto explicativo y para el CI fueron de 62.9 y 67.8, siendo adecuados para un lector adulto.
La encuesta se realizó en forma telefónica entre los 7 y 15 días posteriores a la VCC; la misma fue realizada por personal auxiliar que no participó de la consulta previa ni del procedimiento. El cuestionario constaba de 7 preguntas estructuradas, cerradas y 2 preguntas accesorias (4 y 7) abiertas.
Variables: edad, sexo, nivel educativo (no completó estudios, primario completo, secundario completo y universitario completo) y nivel de conocimientos sobre VCC (proporción de respuestas afirmativas en todas las preguntas y en la segunda parte de las preguntas 4 y 7 se comparó la cantidad de pacientes que recuerdan alguna complicación y algún estudio alternativo).
Aspectos éticos: por el diseño del estudio (observacional), la firma del CI y la aceptación verbal a contestar la encuesta telefónica manteniendo la confidencialidad fueron suficientes para ingresar al estudio.
Análisis estadístico: se analizaron los datos generales (edad, sexo, nivel educativo) expresados en media, rango y DE. Los resultados de cada pregunta fueron evaluados de manera global con estadísticos descriptivos y comparativamente (test no paramétrico, chi al cuadrado). Se aceptó una significación igual o menor de 0.05.
ResultadosEn total 176 pacientes se enrolaron en el estudio (grupo a 55, grupo b 121), la edad promedio fue de 55.4 años (rango 23-84 años; DE 10.9), todos los pacientes aceptaron contestar la encuesta. El 69.88% (n=123) de los pacientes tenían nivel educativo universitario, el 23.29% (n = 41) nivel educativo secundario, el 5.68% (n=10) nivel educativo primario completo y los restantes (n=2) no habían completado estudios (tabla 2).
Variables demográficas y educativas
| Variable | Grupo A (HMC) (n=55) | Grupo B (GEDYT)(n=121) |
|---|---|---|
| Edad promedio | 58 años | 54.3 años |
| Sexo femenino | 33 (60%) | 73 (0.61%) |
| No completó estudios | 2 (3.6%) | 0 |
| Estudios primarios completos | 10 (18.2%) | 0 |
| Estudios secundarios completos | 21 (38.1%) | 19 (15.7%) |
| Estudios terciarios completos | 21 (38.1%) | 102 (84.2%) |
Todos los encuestados reconocieron que se les informaron las características de la VCC y el 99.43% los beneficios (n=175). El 97.7% recibió información respecto a las potenciales complicaciones. El 93.7% nombró alguna de las complicaciones que se informaban en el CI pero solo el 25% (n=44) recordaban complicaciones mayores (perforación y/o sangrado). Todos respondieron haber recibido el CI antes del estudio y haberlo leído.
Sólo el 23.8% recordaban haber recibido información sobre alternativas diagnósticas aunque solo el 7.95% (n=14) pudo nombrar alguna.
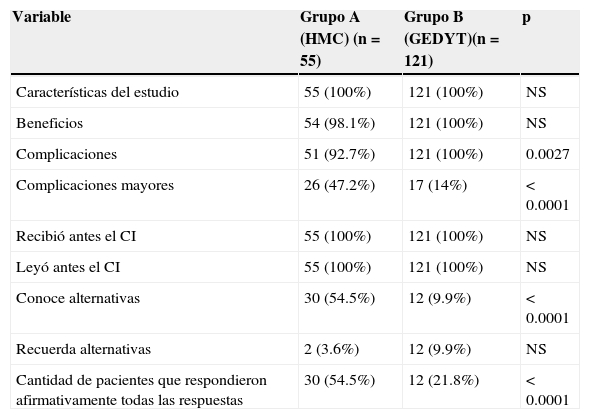
El análisis comparativo no mostró diferencias estadísticamente significativas en relación con el conocimiento sobre las características del estudio, los beneficios, la recepción y lectura previa del CI (tabla 3).
Comparación de niveles de conocimientos (cantidad de respuestas positivas)
| Variable | Grupo A (HMC) (n=55) | Grupo B (GEDYT)(n=121) | p |
|---|---|---|---|
| Características del estudio | 55 (100%) | 121 (100%) | NS |
| Beneficios | 54 (98.1%) | 121 (100%) | NS |
| Complicaciones | 51 (92.7%) | 121 (100%) | 0.0027 |
| Complicaciones mayores | 26 (47.2%) | 17 (14%) | < 0.0001 |
| Recibió antes el CI | 55 (100%) | 121 (100%) | NS |
| Leyó antes el CI | 55 (100%) | 121 (100%) | NS |
| Conoce alternativas | 30 (54.5%) | 12 (9.9%) | < 0.0001 |
| Recuerda alternativas | 2 (3.6%) | 12 (9.9%) | NS |
| Cantidad de pacientes que respondieron afirmativamente todas las respuestas | 30 (54.5%) | 12 (21.8%) | < 0.0001 |
NS: no significativa.
Los pacientes del grupo B respondieron en su totalidad haber sido informados sobre las complicaciones; en el grupo A el porcentaje fue menor (p<0.05). Asimismo los pacientes que tuvieron una consulta especializada (grupo A) recordaban en mayor número las complicaciones consideradas mayores (perforación y/o sangrado) que aquellos que no tuvieron entrevista previa (grupo B) (p<0.05).
El nivel información sobre alternativas fue bajo en el grupo B, observándose diferencias estadísticamente significativas (p<0.0001). En relación con la capacidad de recordar estudios diagnósticos alternativos no se observaron diferencias entre los grupos.
El número de pacientes que contestó afirmativamente las 7 preguntas cerradas en el grupo A fue de 30 y en el grupo B, 12. El promedio de respuestas afirmativas fue de 5.5 para el grupo A y de 5.01 para el grupo B. La diferencia entre ambos es estadísticamente significativa.
DiscusiónLa utilización del CI y la cantidad y la calidad de información brindada a los pacientes presentan variaciones regionales. Un trabajo en Croacia mostró niveles llamativamente bajos de uso del CI y de información sobre alternativas y mortalidad de la endoscopia13. En China se observó que poco más de 2 tercios de los pacientes sometidos a endoscopias digestivas fueron informados previamente al estudio14. El estudio europeo realizado en 2002 reveló una gran variación entre los países: en menos de una cuarta parte la información previa la daba un endoscopista, en el 15% no se discutían alternativas y solo en el 23% se informaba la mortalidad15. Otro trabajo reflejó que el 30% de los endoscopistas en Gran Bretaña delegaban en personal asistente la información al paciente y que existía una tendencia a no dar la información relacionada con las complicaciones y alternativas de manera igualitaria16.
Este estudio muestra niveles adecuados de información en los pacientes en la mayoría de los aspectos que deben ser contemplados en el proceso del CI: características del estudio, beneficios y complicaciones. A su vez, los niveles de conocimientos de complicaciones mayores y alternativas diagnósticas son bajos.
La combinación de información verbal y escrita antes de procedimientos quirúrgicos y endoscópicos logra menores niveles de ansiedad17 y mejora el nivel de entendimiento en general y sobre las complicaciones. Estos se incrementan con la utilización de recursos audiovisuales o multimedia18-21.
En nuestra población, la comparación de las 2 modalidades de obtener el CI mostró un mayor nivel de conocimientos globales en el grupo que tuvo una entrevista previa con un gastroenterólogo. La participación del especialista en nuestro estudio se asoció a una mayor capacidad de recordar complicaciones mayores y estudios alternativos. Es importante tener en cuenta como indicador la capacidad de recordar los riesgos del procedimiento, ya que dentro de las expectativas de los pacientes sometidos a VCC se encuentra conocer las complicaciones mayores22.
Si bien consideramos que será necesario en el futuro continuar investigando la calidad del proceso del CI y, a pesar de las limitaciones metodológicas del trabajo (tamaño de muestra y diferencias en el número de los grupos), nos parecen relevantes los resultados dada la escasez de publicaciones relacionadas con esta temática en nuestro país y región.
Si bien el nivel educativo de los pacientes mejora los conocimientos sobre los procedimientos a los que son sometidos23, creemos que una de limitación de nuestra investigación es que la mayoría de los pacientes tienen estudios superiores y no permitió la correcta comparación de niveles educativos más bajos.
La satisfacción del paciente que accede a la endoscopia a través de un sistema de acceso abierto (como el del grupo que recibió la información impresa sin consulta previa) es elevada24; otras variables, como no leer el CI y tener un nivel educativo más alto, se relacionan con una mayor insatisfacción respecto a la información recibida25.
El CI sirve para identificar y respetar los mejores intereses del paciente, dándole a cada uno la oportunidad de decidir autónomamente. En su forma más verdadera, el CI es un proceso; el documento es solo una señal concreta de que dicho proceso ha ocurrido. Esto significa reconocer el valor ético inherente de la autodeterminación, intenta reconocer el sistema de valor de cada paciente y sus metas individuales de vida y cómo estos factores influyen en su toma de decisión.
El CI es particularmente importante en el ámbito quirúrgico y por las características de los procedimientos endoscópicos sería conveniente que su obtención sea similar al de la cirugía, donde muchas veces es necesario brindar un consentimiento para la firma según el tipo de cirugía o procedimiento a realizar26.
El momento y el lugar en donde el proceso del CI podría iniciarse incluyen una variedad de escenarios concebibles, desde el consultorio hasta al lado de la cama del enfermo internado. Dependiendo del tipo de práctica para la que se obtiene el consentimiento y del nivel de discusión que el paciente requiera, el proceso puede requerir cita previa con el médico o bien incluir información escrita, imágenes o videos explicativos del procedimiento o práctica. Estos recursos y la utilización de un lenguaje menos técnico pueden ser un camino para lograr un mayor entendimiento y, por lo tanto, una mejor toma de decisiones conjunta que resulte en un beneficio para el paciente21.
Los documentos actuales para el CI deberían, en primer medida, brindar una clara descripción del procedimiento planificado, sus riesgos y beneficios. Segundo, el documento debe articular adecuadamente los resultados anticipados, tanto positivos como negativos, en un futuro cercano y distante, además, si hubiere, las alternativas al procedimiento o práctica a realizar27-29.
Podemos concluir que ambas modalidades de brindar información son adecuadas, logrando un elevado nivel de conocimientos sobre los diferentes aspectos que deben ser parte del CI. La participación de un médico especialista logra mejores niveles generales de conocimientos y de aspectos puntuales como las complicaciones mayores y los tipos de estudios alternativos. El uso de uno u otro sistema de información al paciente está determinado, entre otras variables, por el tipo de institución (cantidad de médicos y cantidad de pacientes fundamentalmente) y por el sistema de acceso al mismo, factores que deben ser tenidos en cuenta en el momento de decidir la modalidad de información.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciamientoNo se recibió patrocinio de ningún tipo para llevar a cabo este estudio.
Prof. Roque Saénz Fuenzalida, MD; Justus Krabshius, MD (ask a librarian WGO).