El cáncer colorrectal de intervalo (CCRi) puede ocurrir debido a lesiones no detectadas o a una lesión recién desarrollada. El presente estudio tiene como objetivo la evaluación de la tasa de CCRi, de sus características en nuestra población y encontrar posibles explicaciones.
Material y métodosEstudio retrospectivo que incluye cáncer colorrectal (CCR) diagnosticado entre enero de 2011 y enero de 2015 en nuestro departamento. Se han recogido datos endoscópicos y características tumorales (localización, histología y estadificación). Se identificaron los pacientes a quienes se les realizó una colonoscopia en nuestro departamento en los 10años anteriores al diagnóstico del CCR y que presentaron el cáncer (CCRi) antes de la fecha del próximo examen recomendado. Se llevó a cabo caracterización del CCRi comparándolo con otros CCR y analizando las posibles explicaciones para el CCRi.
ResultadosSe incluyeron 266 pacientes con CCR, 61.7% varones; edad media de 70.7años. Se identificaron 10 pacientes con CCRi: 6 varones, edad media de 71.1años. El tiempo medio para el diagnóstico del CCRi después de la colonoscopia inicial fue de 3.5±1.84años, el tumor estaba en el colon derecho en el 50% de los pacientes con CCRi y en el 24.5% de los pacientes sin CCRi (p=0.091). Un mayor número de pacientes con CCRi tenían antecedentes familiares de CCR (50%) en comparación con los pacientes con CCR de referencia (3.1%) (p=0.000).
ConclusionesEn nuestra serie, el CCRi representa el 3.76% de todos los CCR. No hubo diferencias estadísticamente significativas entre los pacientes con o sin CCRi, excepto los antecedentes familiares de CCR.
Interval colorectal cancer (iCRC) can occur due to missed lesions or to a newly developed lesion. The present study aimed to assess the iCRC rate and its characteristics in our population and find possible explanations.
Materials and methodsA retrospective study was conducted on patients with colorectal cancer (CRC) diagnosed between January 2011 and January 2015 at our department. Demographics, endoscopic data, and tumor characteristics (location, histology, staging) were collected. We identified patients diagnosed with CCR who underwent colonoscopy at our department in the previous 10years and presented the disease (iCRC) before the date of their next recommended exam. The cases of iCRC were characterized and compared with other CRC cases. Possible explanations for the appearance of iCRC were analyzed.
ResultsA total of 266 patients presented with CRC, 61.7% were men, and mean patient age was 70.7years. We identified 10 patients with iCRC: 6 were men, and mean patient age was 71.1years. Mean time for iCRC diagnosis after index colonoscopy was 3.5±1.84years. Tumor was located in the right colon in 50% of the patients with iCRC and in 24.5% of the patients without iCRC (P=.091). More patients with iCRC had a family history of CRC (50%) than the patients with reference CRC (3.1%) (P=.000).
ConclusionsIn our case series, 3.76% of all CRC were iCRC. There were no statistically significant differences between patients with or without iCRC, with the exception of family history of CRC.
El cáncer colorrectal (CCR) es el tercer cáncer más común a nivel mundial y el segundo más común en Europa1. El escrutinio por colonoscopia ha probado ser efectivo para reducir la incidencia de CCR al detectar y retirar lesiones premalignas2. Considerando la recurrencia de los pólipos adenomatosos, los pacientes deben repetir la colonoscopia para detectar y extirpar adenomas futuros3. Sin embargo, incluso con un programa de seguimiento apropiado mediante colonoscopia, existen casos en los que se diagnostica CCR poco tiempo después de la misma. El interés en el CCR de intervalo (CCRi) como un marcador de calidad de la colonoscopia ha crecido cada vez más4, y varios estudios han intentado determinar la prevalencia del CCRi y sus causas. En un metaanálisis de Singh et al.5 sobre estudios basados en población se describió una prevalencia agregada del CCRi del 3.7%.
El CCRi puede resultar de lesiones que no fueron detectadas o de resecciones incompletas; también puede tratarse de cánceres nuevos con una conducta biológica agresiva y rápido crecimiento6,7. Entre las formas que se han señalado para disminuir el CCRi se encuentran la mejora de la preparación intestinal, un incremento en la intubación cecal, la mejora de las tasas de detección de adenoma y la definición del seguimiento adecuado para cada paciente8. En nuestro estudio analizamos a pacientes con CCR diagnosticados durante un periodo de 4años, determinamos la tasa de CCRi e intentamos encontrar explicaciones para el desarrollo del CCRi.
Materiales y métodosSe realizó un estudio retrospectivo con pacientes consecutivos diagnosticados con adenocarcinomas colorrectales entre enero de 2011 y enero de 2015 en un hospital portugués. Se obtuvieron datos demográficos y endoscópicos. Se revisaron los expedientes clínicos y los antecedentes de CCR en familiares de primer grado. Durante el periodo del estudio presente no se utilizó la Escala de Preparación Intestinal de Boston para clasificar la calidad de la preparación, por lo que se categorizó como adecuada o inadecuada. Se revisaron la localización del tumor, la histología y la etapa del cáncer. Identificamos a los pacientes que tuvieron una colonoscopia en nuestra institución en un periodo de 10años anterior al diagnóstico de CCR. Usamos la definición del CCRi en la forma propuesta por el Grupo de Expertos en Cáncer de Intervalo del Comité de Revisión de Cáncer Colorrectal, WEO (Expert Working Group on Interval Cancers of the Colorectal Cancer Screening Committee, WEO)4: CCR diagnosticado después de una colonoscopia en la que no se detectó cáncer alguno y antes de la fecha recomendada para el siguiente examen. A los cánceres que no fueron de intervalo se les llamó cánceres de referencia.
Determinamos retrospectivamente el tiempo ideal de intervalo de revisión de acuerdo a los lineamientos de vigilancia de colonoscopia ESGE9 y de la historia familiar de CCR, edad y número de pólipos y su histología en la colonoscopia índice e identificamos los cánceres colorrectales de intervalo. Utilizamos el término «colonoscopia índice» para la colonoscopia realizada antes del desarrollo del cáncer de intervalo. La proporción de CCRi fue calculada como: CCRi/número total de CCR.
Los cánceres de intervalo fueron divididos en los del colon derecho (ciego, colon ascendente, ángulo hepático) y del colon izquierdo (colon transverso, ángulo esplénico, colon descendente, colon sigmoide y recto). Se excluyó a los pacientes con poliposis adenomatosa familiar, enfermedad inflamatoria intestinal o síndrome de Lynch.
Las causas del CCRi fueron agrupadas en tres etiologías, siguiendo el algoritmo de Pabby et al.6:
- 1)
Resección incompleta. El cáncer de intervalo ocurrió en el sitio de los adenomas resecados en la colonoscopia índice.
- 2)
Cáncer no detectado. Cuando el cáncer fue detectado en una ubicación diferente al adenoma anterior y fue diagnosticado ≤36meses posterior a polipectomía de la colonoscopia más reciente (independientemente de tamaño o etapa), o cuando el cáncer fue diagnosticado >36meses después de la colonoscopia índice y presentaba características de cáncer avanzado (tamaño ≥2cm y etapa avanzadaIII oIV).
- 3)
Cáncer nuevo. El cáncer se presenta en una ubicación diferente al sitio anterior de adenoma, fue detectado >36meses posterior a colonoscopia, y no presentaba características o solo una característica de cáncer avanzado (tamaño grande o etapa avanzada).
El análisis estadístico fue realizado con el programa SPSS 21. Las diferencias en las variables binarias fueron probadas utilizando la prueba χ2 o la prueba exacta de Fisher, según fuera apropiado. Las diferencias en las variables numéricas fueron examinadas por medio de la prueba de t para muestras independientes. Los análisis de variables categóricas fueron comparados utilizando pruebas de χ2.
El presente estudio fue realizado siguiendo los lineamientos de la Declaración de Helsinki y fue aprobado por el comité de ética local. El consentimiento informado individual no fue requerido.
ResultadosIdentificamos a 266 pacientes con CCR, de los que 164 (61.7%) eran hombres. La edad promedio fue de 70.7±11.0años. Las indicaciones principales para realizar la endoscopía diagnóstica fueron hematoquecia (29.7%), una prueba de sangre oculta en heces positiva (20.7%) y anemia (20.3%). Identificamos a 10 pacientes con CCRi, representando el 3.76% de todos los casos de CCR.
Los datos demográficos de los pacientes con CCRi (grupo CCRi) y sin CCRi (grupo referencia) se presentan en la tabla 1. Respecto a la distribución de sexo, el 60% de los pacientes con CCRi y el 61.7% del grupo referencia eran hombres, lo cual no representó diferencia estadística (p=0.913). La edad promedio en el grupo CCRi fue de 71.1±11.7años y en el grupo referencia de 70.51±11.0años. La diferencia no tuvo significación estadística (p=0.248).
Datos de población
| CCRi | CCR referencia | |
|---|---|---|
| Número | 10 | 256 |
| Edad, años ±DS | 71.1±11.7 | 70.5±11.0 |
| Hombres, n (%) | 6 (60) | 158 (61.7) |
| Historia familiar de CCR, n (%) | 5 (50) | 8 (3.1) |
| CCR en colon derecho, n (%) | 5 (50) | 63 (24.5) |
| Etapa, n (%) | ||
| I | 2 (20) | 67 (27.3) |
| II | 2 (20) | 65 (26.5) |
| III | 4 (40) | 71 (29.0) |
| IV | 2 (20) | 42 (17.2) |
No hubo datos disponibles respecto a la etapa en 11 pacientes (4.3%) del grupo referencia.
Se observó una mayor prevalencia de historia familiar de CCR en el grupo CCRi (50%) que en el grupo referencia (3.1%) (p<0.001). El 50% de los cánceres del grupo CCRi estaban en el colon derecho, mientras que en el grupo referencia solo el 24.5% estaban en el lado derecho. Sin embargo, esta diferencia no alcanzó significancia estadística (p=0.091).
Al momento del diagnóstico no existió diferencia respecto a la etapa del cáncer entre los pacientes con CCRi y los CCR de referencia (60 vs 46.2%; p=0.852).
Respecto a los pacientes con CCRi, el tiempo promedio para el diagnóstico de CCR después de la colonoscopia índice fue de 3.5±1.84años. La colonoscopia índice fue llevada a cabo debido a hematoquecia en el 40% de los pacientes, historia familiar en el 20%, anemia en el 20%, escrutinio por pólipos en el 10% y prueba de sangre oculta en heces en el 10%. Las indicaciones para realizar colonoscopia diagnóstica de seguimiento fueron anemia (40%), hematoquecia (30%) y vigilancia (30%).
Todas las colonoscopias índice de CCRi reportaron intubación del ciego, y la calidad de la preparación intestinal fue reportada como buena (30%), razonable (30%), inadecuada en el colon derecho (30%) e inadecuada globalmente (10%). Los hallazgos incluyeron una colonoscopia reportada como normal y un paciente con angiectasias de colon. Además, se resecaron pólipos en 8 pacientes: 7 pacientes con adenomas (número medio de pólipos por paciente: 1.43; rango: 1-3) y un paciente tenía pólipos hiperplásicos. Las características de los pólipos se muestran en la tabla 2.
Características de pólipo en colonoscopia índice
| Paciente | Número de pólipos y tamaño | Histología |
|---|---|---|
| 1 | 1 pólipo sésil, 5 mm | Adenoma tubular con displasia de bajo grado |
| 2 | 1 pólipo sésil, 8 mm | Adenoma velloso con displasia de bajo grado |
| 3 | 2 pólipos pediculados, 8 mm | Adenoma tubular con displasia de bajo grado |
| 4 | 1 pólipo sésil, 3 mm | Adenoma tubular con displasia de bajo grado |
| 2 pólipos pediculados, 10 mm | Adenoma tubular con displasia de bajo grado | |
| 5 | 1 pólipo pediculado, 8mm | Adenoma tubular con displasia de bajo grado |
| 6 | 1 pólipo sésil, 3 mm | Pólipo hiperplásico |
| 7 | 1 pólipo sésil, 2 mm | Adenoma tubular con displasia de bajo grado |
| 8 | Sin pólipos | − |
| 9 | 1 pólipo sésil, 3 mm | Adenoma tubular con displasia de bajo grado |
| 10 | Sin pólipos | − |
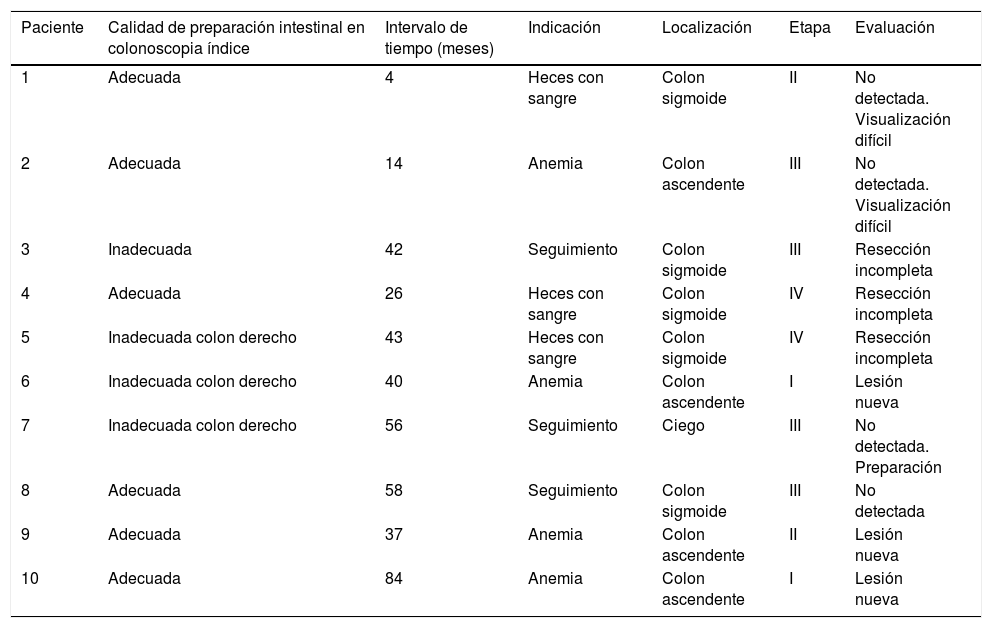
Se partió de los análisis individuales de características de pacientes, hallazgos en colonoscopias índice y preparación intestinal para inferir posibles explicaciones del CCRi, lo cual se muestra en la tabla 3.
Características del CCRi detectadas en colonoscopia de seguimiento
| Paciente | Calidad de preparación intestinal en colonoscopia índice | Intervalo de tiempo (meses) | Indicación | Localización | Etapa | Evaluación |
|---|---|---|---|---|---|---|
| 1 | Adecuada | 4 | Heces con sangre | Colon sigmoide | II | No detectada. Visualización difícil |
| 2 | Adecuada | 14 | Anemia | Colon ascendente | III | No detectada. Visualización difícil |
| 3 | Inadecuada | 42 | Seguimiento | Colon sigmoide | III | Resección incompleta |
| 4 | Adecuada | 26 | Heces con sangre | Colon sigmoide | IV | Resección incompleta |
| 5 | Inadecuada colon derecho | 43 | Heces con sangre | Colon sigmoide | IV | Resección incompleta |
| 6 | Inadecuada colon derecho | 40 | Anemia | Colon ascendente | I | Lesión nueva |
| 7 | Inadecuada colon derecho | 56 | Seguimiento | Ciego | III | No detectada. Preparación |
| 8 | Adecuada | 58 | Seguimiento | Colon sigmoide | III | No detectada |
| 9 | Adecuada | 37 | Anemia | Colon ascendente | II | Lesión nueva |
| 10 | Adecuada | 84 | Anemia | Colon ascendente | I | Lesión nueva |
Se encontró que la polipectomía pudo haberse realizado de forma incompleta en 3 pacientes, ya que se identificó el CCR en el mismo segmento donde previamente se resecaron pólipos.
De acuerdo con nuestra definición, se encontraron 4 pacientes con lesiones no detectadas con explicaciones posibles para 3 de ellas: en un paciente la lesión no detectada pudo haber sido resultado de una preparación intestinal inadecuada en el colon derecho en la colonoscopia índice; en 2 pacientes los tumores eran pequeños y se encontraron detrás de pliegues intestinales; consideramos que la localización puede haber dificultado la visualización de las lesiones en la previa colonoscopia índice.
Tres de los CCRi fueron considerados lesiones nuevas, ya que los cánceres colorrectales fueron detectados >36meses después de la colonoscopia índice, no estaban localizados en un sitio de polipectomía y no tenían todas las características de una etapa avanzada de enfermedad.
Discusión y conclusionesLos reportes previos de CCRi varían en su definición e incluyen cánceres colorrectales diagnosticados <3años, <5años o <10años después de colonoscopia índice10-12. Bressler et al.13 y Singh et al.14 estudiaron a pacientes que se sometieron a una colonoscopia entre 6-36meses previos al diagnóstico de CCR y reportaron tasas de CCRi del 3.4 y del 5.4%, respectivamente. Farrar et al.15 y Samadder et al.16 evaluaron a pacientes con colonoscopia entre 6-60meses previos al diagnóstico de CCR y describieron tasas de CCRi del 5.4 y del 6%, respectivamente.
Otra discrepancia entre los estudios involucra el cálculo de la tasa de CCRi: algunos autores calculan la proporción del CCRi como el número de CCRi/el número total de personas con CCR13,17, mientras que otros calculan la tasa como el número de personas con CCRi/número total de colonoscopias. En consecuencia, dadas las diferencias en definición y metodología, las tasas de CCRi reportadas varían ampliamente.
Seleccionamos a todos los pacientes con colonoscopia anterior al diagnóstico de CCR e identificamos al CCRi de acuerdo con el tiempo de seguimiento ideal para cada individuo. También seguimos la indicación presentada por Sanduleanu et al.4 y consideramos la proporción en relación al número total de casos de CCR. De acuerdo con nuestra definición, los CCRi totalizaron el 3.75% de todos los cánceres colorrectales diagnosticados.
Las lesiones no detectadas y los cánceres recién desarrollados con una conducta biológica agresiva no son fácilmente distinguibles al momento de evaluar el cáncer de intervalo. Se piensa que las lesiones no detectadas son responsables del 50% de los CCRi7. Muchos estudios consideran a los cánceres diagnosticados >36meses posterior a colonoscopia como cánceres de desarrollo reciente, especialmente si no presentan características de enfermedad avanzada, como gran tamaño y etapa avanzada17. La inestabilidad microsatelital18 y las anormalidades de metilación (fenotipo metilador de islas CpG) podrían contribuir a la rápida progresión del CCRi19.
Varios estudios han encontrado que factores asociados al procedimiento, tales como una inadecuada preparación intestinal, una colonoscopia incompleta, o lesiones no detectadas o resección incompleta, contribuyen al CCRi17.
En nuestro estudio, la preparación intestinal inadecuada jugó un papel en el desarrollo de CCRi en al menos un paciente y pudo haber contribuido a una resección incompleta en otro paciente.
Se asumió que la polipectomía incompleta fue responsable del 30% de nuestros CCRi, lo cual concuerda con datos de otros estudios. Farrar et al.15 y Robertson et al.7 encontraron que 12 de 45 y 7 de 19 casos de CCRi, respectivamente, se habían desarrollado donde previamente se había resecado un pólipo. Huang et al.20 concluyeron que el 50% de los CCRi en pacientes con colonoscopia de seguimiento en un periodo de 5años posterior a polipectomía eran debidos a polipectomías incompletas.
En nuestro estudio existió predominio de CCRi en el colon derecho en comparación con CCR en el grupo control, aunque sin significación estadística. En otros estudios se ha mostrado que es más común que los CCRi tengan una localización proximal, en comparación con otros CCR13,15,17.
En varios estudios se han evaluado otras características de los pacientes como factores de riesgo para CCRi. La edad avanzada y la enfermedad diverticular fueron descritas como factores de riesgo para CCRi en algunos estudios13, mientras que otros no reportaron diferencias15. No encontramos diferencia significativa respecto a la edad entre los dos grupos.
Tampoco encontramos diferencias relativas al sexo, en coincidencia con los resultados de estudios previos21. Sin embargo, algunos estudios mostraron una tendencia mayor hacia el CCRi en mujeres, probablemente debido a una tasa más alta de colonoscopia incompleta12,22. Al igual que en otros estudios, nosotros encontramos que el CCRi estaba asociado con historia familiar de CCR.
A diferencia de otros estudios en los que existía una tendencia a CCRi en etapa temprana, en nuestro análisis no existieron diferencias con respecto al CCR referencia.
Todas nuestras colonoscopias fueron realizadas por gastroenterólogos en instalaciones hospitalarias. Se ha reportado en algunos estudios la asociación de un mayor riesgo de CCRi con las colonoscopias realizadas por médicos no gastroenterólogos y ejecutadas en una oficina13,14.
Nuestro estudio tiene varias limitaciones. Primero, el diseño de estudio retrospectivo asume que existe un registro de datos confiable a lo largo del periodo del estudio para obtener resultados y conclusiones. Segundo, debido al mismo diseño de estudio no se pudo calcular la tasa de detección de adenoma. Varios estudios han encontrado una asociación inversa entre la tasa de detección de adenoma y cánceres de intervalo23,24. Tercero, el tiempo de retiro del colonoscopio, el cual se asocia inversamente con CCRi, no se pudo medir dado el diseño retrospectivo del estudio25. Finalmente, no utilizamos durante el periodo del estudio la Escala de Preparación Intestinal de Boston, lo cual limitó la evaluación de la calidad de la preparación y dificultó el análisis de si las colonoscopias de seguimiento habrían debido realizarse con mayor antelación.
En conclusión, encontramos una tasa de CCRi del 3.76%. La calidad de la preparación intestinal y la resección incompleta del pólipo tuvieron un papel importante en la etiología del CCRi, resaltando la importancia de optimizar los procedimientos de colonoscopia.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónNo se recibió patrocinio de ningún tipo para llevar a cabo este artículo/estudio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.