La pancreatitis aguda (PA) es una enfermedad frecuente. En Estados Unidos afecta aproximadamente a 80,000 personas/año con una incidencia estimada de 10 a 46 casos por 100,000 personas/ año. En la mayoría de las ocasiones (75-85%) se presenta con cuadros leves que tienen una mortalidad baja (< 1%). Las formas graves, generalmente necróticas (15-25%), presentan una mortalidad que varía entre 10 y 24%.1-3 En 80% de los casos la causa asociada a la PA es litiasis biliar o el consumo exagerado de alcohol. Otras menos frecuentes son las alteraciones metabólicas (hipertrigliceridemia e hipercalcemia), las infecciones o el uso de medicamentos.4,5 En un porcentaje no despreciable de casos (10-40%) no es posible identificar una enfermedad asociada y se clasifica como pancreatitis idiopática.6,7 Diversos estudios han demostrado que después de utilizar métodos especiales de diagnóstico es posible, aun en este grupo, establecer la etiología en más de 80% de las ocasiones.8 En estos casos las alteraciones asociadas han sido: litiasis biliar de pequeños elementos (microlitiasis, cristales de colesterol o concreciones de pigmentos), disfunción del esfínter de Oddi o alteraciones del conducto pancreático principal.6 Cuando la PA se presenta en forma repetida se clasifica como recidivante (PAR) y en general se asocia con las mismas causas y su frecuencia varía entre 25 y 60%.9-12 Desde el punto de vista práctico es muy importante establecer el origen de la pancreatitis ya que, si ésta no se trata adecuadamente existe la posibilidad de cuadros recidivantes. Pelli y cols., informaron cuadros repetidos de pancreatitis en 46% de 2,678 sujetos alcohólicos.13 Estos datos son relevantes considerando que antes de la colecistectomía programada, la causa más común de PAR era la litiasis biliar.14-17 La información que tenemos sobre la PAR en nuestro medio es limitada. El objetivo de este trabajo fue analizar las características clínicas, los exámenes de laboratorio y gabinete, el tratamiento y la evolución de un grupo de pacientes con diagnóstico de PAR.
Material y métodosSe revisó el expediente clínico de todos los enfermos con diagnóstico de PA durante el periodo comprendido entre el 1 de enero de 2000 al 31 de diciembre de 2005. El diagnóstico de PA se estableció cuando se presentaron al menos dos de los siguientes criterios: 1) dolor abdominal sugerente, 2) elevación de enzimas pancreáticas tres veces por arriba de los valores de referencia y/o 3) con- firmación por métodos de imagen (ultrasonido o tomografía axial computarizada). Se consideró PAR cuando existieron dos o más episodios de pancreatitis documentados en el Instituto. Se excluyeron todos los casos con PAR de etiología previamente establecida, los que tuvieron cambios claros de pancreatitis crónica o los intervenidos quirúrgicamente antes de su admisión al Instituto. En todos los casos se analizaron datos demográ- ficos y clínicos, exámenes de laboratorio, estudios de gabinete, el tratamiento y la evolución clínica hasta su última visita. La gravedad se evalúo en el primer episodio de PA documentado en el Instituto utilizando los criterios de Ranson y APACHE-II. Los hallazgos de la tomografía computarizada de abdomen fueron interpretados de acuerdo con la clasificación de Balthazar y cols.18
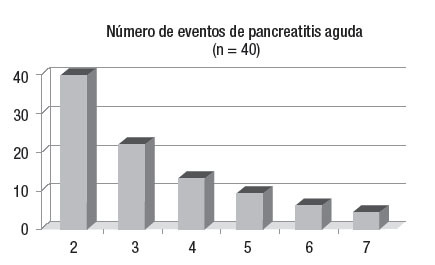
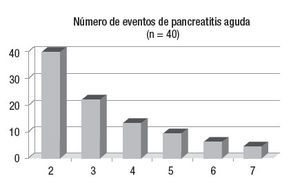
ResultadosDurante el periodo analizado se estableció el diagnóstico de PA en 406 enfermos. Cuarenta tuvieron dos o más episodios y fueron clasificados como PAR (9.8%). En este grupo, la edad promedio fue de 32 años (rango 13-63 años). Veintinueve fueron hombres (72.5%). Cada sujeto presentó en promedio 3.5 episodios de pancreatitis y la frecuencia fue disminuyendo a lo largo del tiempo (rango 2-14) (figura 1). Cuatro tenían el antecedente de colecistectomía por litiasis biliar sintomática y dos una cirugía por complicaciones atribuibles a la pancreatitis. De acuerdo con los criterios de Ranson y/o APACHE II, 36 enfermos presentaron pancreatitis aguda leve y cuatro tuvieron una PA grave. Dos de éstos fueron clasificados como leves de acuerdo con los criterios de Ranson, pero graves por los de APACHE- II. Uno cursó sin complicaciones (PA leve) y el otro presentó insuficiencia orgánica (PA grave).
Figura 1. El número de episodios de pancreatitis aguda fue disminuyendo a lo largo del tiempo. Dos enfermos tuvieron más de cuatro cuadros. Uno correspondió a un sujeto con hipertrigliceridemia y el otro tenía un páncreas divisum y no aceptó tratamiento quirúrgico. Los casos con cuatro o más brotes fueron alcohólicos o sujetos con hiperlipidemia.
Hallazgos de imagenSe informan los resultados de los estudios de imagen realizados durante el primer episodio de PA diagnosticado en el Instituto. Otros, efectuados durante la evolución, fueron los que justificaron medidas terapéuticas o establecieron un diagnóstico definitivo. Se practicó ultrasonido abdominal en 27 ocasiones: en 17 se informó como normal, seis tuvieron litiasis biliar (cálculos o lodo biliar) y cuatro presentaron crecimiento difuso del páncreas. En 23 pacientes se realizó TAC: seis fueron informadas como normales (Balthazar A), en cuatro se encontró aumento difuso o focal del páncreas (Balthazar B), uno presentaba cambios inflamatorios peripancreáticos (Balthazar C) y ocho acúmulos de líquido único (Balthazar D) o múltiples (Balthazar E). En tres casos se observó aumento del tamaño de la cabeza del páncreas y en otro se apreció aumento en cuerpo y cola. En cinco enfermos se realizó colangiopancreatografía retrógrada. Dos de ellos recibieron una esfinterotomía por el hallazgo de cristales de colesterol en un frotis de bilis. Un caso correspondió a páncreas divisum, en otro fue imposible canular el Ámpula de Vater y en un tercero el estudio fue reportado como normal.
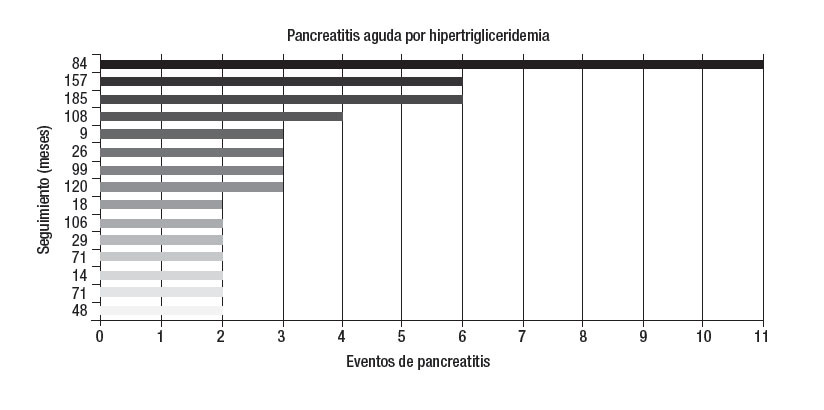
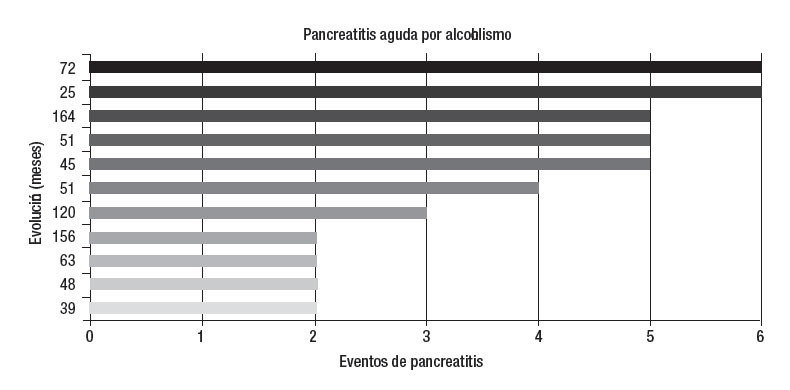
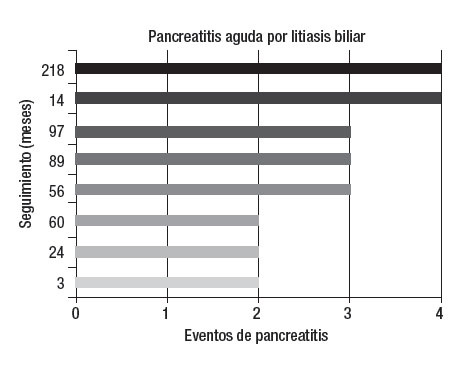
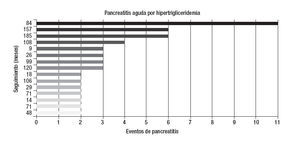
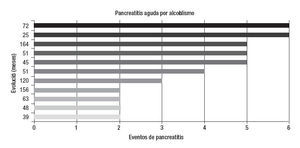
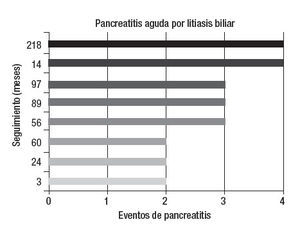
Enfermedades asociadasEn 15 casos se demostró elevación de triglicéridos, dos de éstos también ingerían alcohol, uno ha presentado cuatro episodios de pancreatitis y el otro tres. En otros dos enfermos se estableció el diagnóstico de pancreatitis crónica: en uno, después del segundo episodio (pancreatografía por resonancia magnética nuclear) y en el otro después del sexto (ultrasonido endoscópico). En un caso se encontró litiasis biliar durante el tercer cuadro de pancreatitis y fue llevado a una colecistectomía. No ha vuelto a tener pancreatitis. La evolución del resto de los enfermos se muestra en la figura 2. En 11 casos se documentó una ingesta exagerada de alcohol. Durante la evolución se encontró litiasis biliar en tres (2 microlitiasis) y fueron llevados a colecistectomía. Dos no han vuelto a tener pancreatitis mientras que uno ha presentado cuatro eventos después de la intervención quirúrgica (figura 3). En ocho sujetos la PAR se atribuyó a litiasis biliar y todos fueron intervenidos quirúrgicamente. Cuatro tuvieron nuevos eventos de PA después de la colecistectomía. En dos de éstos se encontró hipertrigliceridemia y en los otros dos datos morfológicos sugerentes de pancreatitis crónica (uno en TAC y otro en ultrasonido endoscópico) (figura 4). En dos enfermos se documentó páncreas divisum (uno mediante colangiopancreatografía retrógrada endoscópica y otro por colangiopancreatografía por resonancia magnética nuclear), ambos tuvieron cambios sugerentes de pancreatitis crónica en el ultrasonido endoscópico. Uno sólo ha tenido dos episodios de pancreatitis, pero el otro ha presentado 10 eventos. En un caso se demostró hipercalcemia secundaria a hiperparatiroidismo primario y fue llevado a una paratiroidectomía. En dos casos no se encontró un factor asociado y se clasifi- caron inicialmente como idiopáticos. Durante el seguimiento, en uno se demostró litiasis biliar y el otro permanece como idiopático después de varios estudios de diagnóstico. Sólo ha tenido dos episodios de pancreatitis. En un caso la PA se atribuyó al uso de azatioprina.
Figura 2. Cada barra representa a un enfermo y el número corresponde a los meses de seguimiento hasta la última consulta. En dos casos (18 y 185) se estableció el diagnóstico de pancreatitis crónica (resonancia magnética y ultrasonido endoscópico, respectivamente). En un enfermo se diagnosticó litiasis biliar en un ultrasonido de seguimiento y fue operado durante su tercer episodio de pancreatitits (9). Otros dos enfermos (108 y 120) admitieron consumo exagerado de alcohol. Los cuadros recidivantes se han asociado a suspensión temporal del tratamiento específico para la trigliceridemia.
Figura 3. Cada barra representa a un enfermo y el número corresponde a los meses de seguimiento hasta la última consulta. En tres casos se diagnosticó litiasis biliar (25, 156, 164). Todos fueron llevados a colecistectomía. Dos no volvieron a presentar episodios de pancreatitis, pero uno (25) ha tenido cuatro eventos después de la intervención quirúrgica. Un enfermo presentó hipertrigliceridemia en su quinto cuadro de pancreatitis (45) y en otro se diagnosticó pancreatitis crónica en un ultrasonido endoscópico en su último evento (72).
Figura 4. Cada barra representa a un enfermo y el número corresponde a los meses de seguimiento hasta la última consulta. Cinco enfermos fueron operados durante el primer evento de pancreatitis. En dos se diagnosticó pancreatitis crónica después de tres (56) y cuatro (14) episodios de PA y otro tuvo (89) dos eventos por hipertrigliceridemia. Dos casos fueron operados en su segundo episodio de pancreatitis. Uno se mantiene asintomático y el otro desarrolló tres cuadros posteriores por hipertrigliceridemia (218). En total cuatro de los ocho enfermos en quienes la PAR se atribuyó a litiasis biliar y fueron operados han tenido nuevos episodios de pancreatitis.
TratamientoDurante el primer episodio de PA, atendido en nuestra institución, todos los pacientes recibieron soluciones parenterales, analgésicos y ayuno. En ocho se administraron antibióticos: por colangitis (n = 1), por pancreatitis grave (Ranson, APACHE-II y/o TC) (n = 5) y por complicaciones tardías (absceso pancreático) (n = 2). En seis casos se realizó colecistectomía (cuatro por litiasis vesicular, uno por microcristales de colesterol y uno con páncreas divisum en quien se encontró lodo biliar). Dos enfermos desarrollaron absceso pancreático y recibieron drenaje quirúrgico externo.
MortalidadLa mortalidad global fue de 5% (n = 2). Éstos correspondieron a una mujer con lupus eritematoso y PA atribuida a litiasis biliar, que después de la colecistectomía presentó un nuevo episodio de pancreatitis complicada con sepsis e insuficiencia orgánica múltiple. El segundo fue un sujeto con pancreatitis asociada a hipertrigliceridemia quien tenía además un aneurisma de la aorta abdominal. Falleció por hemorragia debida a una fístula aortoentérica.
DiscusiónExiste poca información en nuestro medio sobre las características de los enfermos que sufren una pancreatitis aguda recidivante (PAR). El Instituto Nacional de Ciencias Médicas y Nutrición “Salvador Zubirán” es un centro de referencia que atiende enfermos con padecimientos pancreáticos y en donde son enviados sujetos con complicaciones atribuidas a la pancreatitis o casos en quienes no se ha establecido un diagnóstico con certeza. Este hecho se debe tomar en cuenta al interpretar los resultados de este análisis que probablemente sea uno de los primeros que aborda el tema de la PAR en México. De los 406 casos que fueron admitidos por PA durante un periodo de seis años, 40 tuvieron dos o más episodios y fueron catalogados como PAR. Esta frecuencia (9.5%), relativamente baja cuando se compara con la informada por otros autores (10-60%), probablemente se debe a los criterios de selección. Nosotros incluimos sólo a los enfermos que presentaron nuevos cuadros de pancreatitis una vez que fueron admitidos al Instituto y excluimos a todos los que enviados como PAR no volvieron a sufrirla. Catorce de los 40 enfermos (35%) tuvieron cuadros de PA antes de ser vistos en nuestro hospital. No tenemos información acerca de la gravedad de estos episodios, pero el hecho de que en cuatro de ellos (llevados a colecistectomía por la sospecha de litiasis biliar) el diagnóstico final fuera PAR asociada a hipertrigliceridemia (tres casos) y a alcoholismo crónico (un caso) resalta la importancia de evaluar de manera integral a todos los sujetos que tienen dos o más episodios de pancreatitis aguda. La PAR se presentó con mayor frecuencia en hombres que en promedio tenían 32 años de edad. Esto coincide con la literatura y refleja la existencia de las enfermedades asociadas. La litiasis biliar (causa más común de PAR antes de la colecistectomía programada) suele afectar a mujeres entre la quinta y sexta década de vida. En cambio, el alcoholismo (segunda causa en nuestra serie y primera en las publicaciones europeas) se presenta en varones entre la tercera y cuarta década de la vida.12,19
En este trabajo la causa más frecuente de PAR fue la hipertrigliceridemia (37.5%). Éste es un hecho que conviene resaltar. Gullo y cols., en un estudio europeo multinacional y multicéntrico que incluyó a 1,068 sujetos, encontraron hiperlipidemia en sólo 22 casos (7.6%).16 La elevada frecuencia de hipertrigliceridemia en nuestra serie se debe a un sesgo de referencia. El Instituto es un centro de concentración de enfermos con problemas metabólicos y la dislipidemia es muy común. Por otro lado, contrasta la baja frecuencia con la que la ingesta de alcohol ocasionó PAR (27.5%). Pelli y cols., informaron cuadros repetidos de pancreatitis en 1,218 de 2,678 sujetos alcohólicos (46%). En todos, la recurrencia se relacionó a la ingesta frecuente de alcohol, una observación que también hace Gullo y cols.13,16 No tenemos certeza de lo que ocurre en nuestro medio, pero el hecho de que sólo 11 de todos los enfermos con pancreatitis alcohólica volvieron a presentar un tercer episodio sólo puede indicar que las personas abandonan el consumo de alcohol, o bien, que al presentar nuevos cuadros son atendidos en otros sitios y los perdemos en el seguimiento. Desafortunadamente, el diseño de este trabajo no nos permite analizar una cohorte de alcohólicos pero sí a un grupo de personas con PAR en donde sólo 11 admitieron un alcoholismo excesivo. Un aspecto importante a considerar es la posibilidad de que varios factores simultáneos sean causa de pancreatitis. Este hecho lo observamos en algunos de nuestros casos. El impacto que cada uno de ellos pudiera tener sólo puede evaluarse si al tratar el probable factor desencadenante la PA vuelve a presentarse. Éste es un hecho particularmente importante en el grupo de litiasis biliar que como consecuencia del diagnóstico son enviados a colecistectomía. Cuatro de los ocho pacientes en quienes la PAR se atribuyó a litiasis biliar tuvieron eventos posteriores que se relacionaron a hipertrigliceridemia (dos casos) y a pancreatitis crónica (dos casos). Por el contrario, en algunos enfermos con PAR relacionada a hiperlipidemia o alcoholismo y que en su evolución se encontró litiasis fueron llevados a colecistectomía y no han vuelto a tener pancreatitis. Es posible considerar que la PAR era debida a litiasis biliar y no a la hiperlipidemia o la ingesta de alcohol.
Al igual que en otras series los eventos de pancreatitis fueron disminuyendo a lo largo del tiempo. Esto refleja por un lado, el éxito del diagnóstico y por otro, la efectividad del tratamiento. Los pacientes con hipertrigliceridemia y poco apego al manejo farmacológico fueron los que con mayor frecuencia presentaron nuevos episodios. Un punto final a considerar es el impacto que el ultrasonido endoscópico (UE) ha tenido en el diagnóstico de los enfermos con PAR. Con este método de imagen es posible observar litiasis biliar de pequeños elementos y cambios parenquimatosos sugerentes de pancreatitis crónica. En cuatro de nuestros casos el diagnóstico inicial cambió por los hallazgos en el UE y ahora se considera un método indispensable en la evaluación de los enfermos con pancreatitis aguda recidivante idiopática.20,21 En conclusión, se diagnosticó PAR en 9.5% de los casos. La hiperlipidemia fue la causa más frecuente, seguida del consumo exagerado de alcohol y de litiasis biliar, sin embargo, en un número no despreciable de enfermos (10 en esta serie, 25%) se pudo identificar más de una causa. En estos casos el juicio clínico basado en una evaluación cuidadosa debe orientar el tratamiento médico y/o quirúrgico.
Correspondencia: Dr. Luis Uscanga. Dirección de Enseñanza Instituto Nacional de Ciencias Médicas y Nutrición “Salvador Zubirán”. Vasco de
Quiroga Núm.15. C.P. 14000. Tlalpan, México, D.F. Tel: 55-73-12-00, exts. 2304, 2311. Correo electrónico: uscanga@prodigy.net.mx