Actualmente el manejo invasivo de los seudoquistes pancreáticos (SP) está indicado en aquellos que ocasionan síntomas en el paciente o que desarrollan complicaciones. Las opciones de tratamiento se clasifican en quirúrgicas (convencionales y laparoscópicas) y no quirúrgicas (endoscópicas y radiológicas).
ObjetivoDescribir la morbilidad, la mortalidad y la eficacia en términos de éxito técnico y clínico del abordaje quirúrgico laparoscópico en el tratamiento de los pacientes con SP de los últimos 3 años en el hospital sede.
Materiales y métodosSe incluyeron pacientes con SP tratados de manera quirúrgica laparoscópica en el periodo comprendido de enero de 2012 a diciembre de 2014. Se determinó la morbimortalidad asociada al procedimiento y los resultados posquirúrgicos en términos de efectividad y recurrencia.
ResultadosTreinta y ocho pacientes fueron diagnosticados con SP en los últimos 3 años de los cuales 20 tuvieron indicación de tratamiento invasivo; a 17 se les sometió a tratamiento quirúrgico laparoscópico (diámetro promedio del SP 15.3cm, éxito primario de drenaje del 94.1%, el 5.9% presentó complicaciones, 40 meses de seguimiento).
ConclusionesLos resultados obtenidos con la técnica laparoscópica utilizada en el hospital sede demuestran que dicho abordaje es factible, eficaz y seguro; por lo que, en manos expertas debe considerarse como una opción para el tratamiento de pacientes con SP.
Invasive management of pancreatic pseudocysts (PP) is currently indicated in those patients with symptoms or complications. Treatment options are classified as surgical (open and laparoscopic) and non-surgical (endoscopic and radiologic).
AimTo describe the morbidity, mortality, and efficacy in terms of technical and clinical success of the laparoscopic surgical approach in the treatment of patients with PP in the last 3 years at our hospital center.
MethodsWe included patients with PP treated with laparoscopic surgery within the time frame of January 2012 and December 2014. The morbidity and mortality associated with the procedure were determined, together with the postoperative results in terms of effectiveness and recurrence.
ResultsA total of 38 patients were diagnosed with PP within the last 3 years, but only 20 of them had invasive treatment. Laparoscopic surgery was performed on 17 of those patients (mean pseudocyst diameter of 15.3, primary drainage success rate of 94.1%, complication rate of 5.9%, and a 40-month follow-up).
ConclusionsThe results obtained with the laparoscopic technique used at our hospital center showed that this approach is feasible, efficacious, and safe. Thus, performed by skilled surgeons, it should be considered a treatment option for patients with PP.
Las colecciones pancreáticas y peripancreáticas se dividen en 4 categorías (colecciones agudas, colecciones agudas posnecróticas, seudoquistes pancreáticos [SP] y necrosis pancreática encapsulada). Actualmente los SP representan la causa más común de lesiones quísticas del páncreas1,2.
Las indicaciones actuales de manejo para los SP se basan en la presencia de síntomas (dolor abdominal, saciedad temprana, pérdida de peso, fiebre persistente) o de complicaciones (infección, obstrucción gástrica o biliar, rotura, trombosis vascular o formación de seudoaneurismas)3,4.
Las opciones de tratamiento de los SP se clasifican en quirúrgicas (convencionales y laparoscópicas) y no quirúrgicas (endoscópicas y radiológicas)5,6.
El drenaje interno de los SP mediante cirugía abierta convencional fue descrito por primera vez en 1923, cuando Jedlica publicó la técnica de cistogastrostomía7. En 1996 Gumaste et al. publicaron una revisión sistemática de la literatura, donde incluyeron a 1,032 pacientes de 14 estudios distintos sometidos a cirugía abierta convencional para el drenaje interno de SP y reportaron una morbilidad del 40% y una mortalidad del 5.8%8.
Debido a esta elevada tasa de morbimortalidad, durante la década de los noventa se despertó el interés por desarrollar opciones de tratamiento quirúrgicas de invasión mínima lo cual culminó en la descripción de diversas técnicas de drenaje interno con abordaje laparoscópico como la cistogastroanastomosis posterior o exogástrica descrita por Morino et al. en 1995 y por Park y Schwartz en 1999, la cistogastroanastomosis con abordaje anterior o transgástrico, la cistogastroanastomosis con abordaje endogástrico y la cistoyeyunoanastomosis en Y de Roux y en asa9,10.
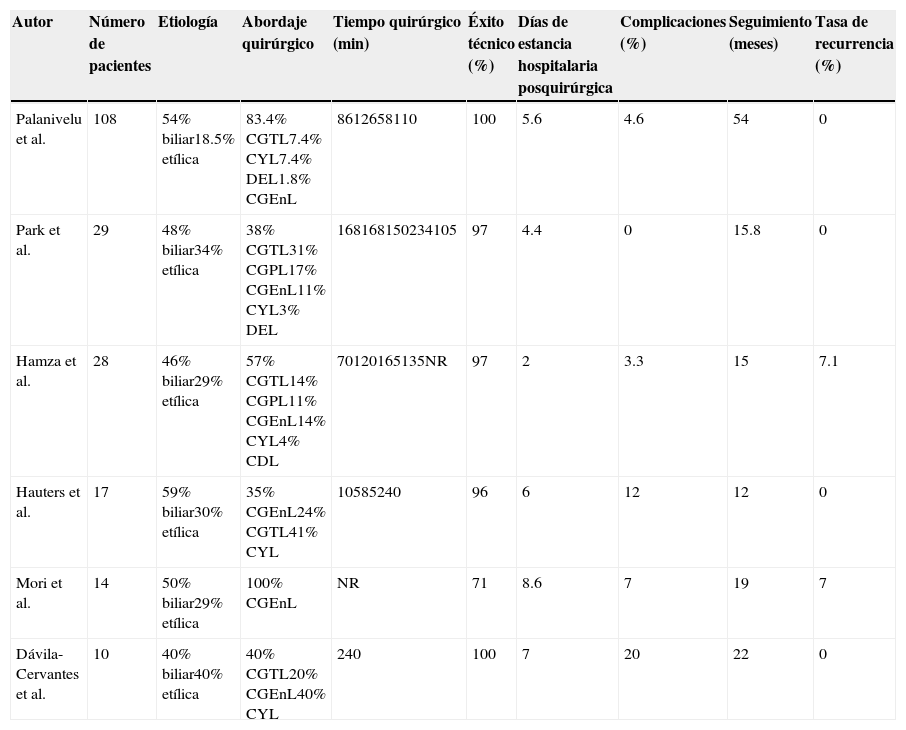
A partir de entonces surgieron numerosas series de casos que describían las tasas de éxito, morbimortalidad de diversas técnicas de drenaje laparoscópico (tabla 1); en 2007 Aljarabah y Ammori realizaron una revisión sistemática de la literatura donde reportaron una tasa de complicaciones, mortalidad y recurrencia del 4.6, 0 y 0% respectivamente en pacientes con SP tratados mediante cirugía laparoscópica11.
Series de casos de tratamiento laparoscópico de seudoquiste pancreático
| Autor | Número de pacientes | Etiología | Abordaje quirúrgico | Tiempo quirúrgico (min) | Éxito técnico (%) | Días de estancia hospitalaria posquirúrgica | Complicaciones (%) | Seguimiento (meses) | Tasa de recurrencia (%) |
|---|---|---|---|---|---|---|---|---|---|
| Palanivelu et al. | 108 | 54% biliar18.5% etílica | 83.4% CGTL7.4% CYL7.4% DEL1.8% CGEnL | 8612658110 | 100 | 5.6 | 4.6 | 54 | 0 |
| Park et al. | 29 | 48% biliar34% etílica | 38% CGTL31% CGPL17% CGEnL11% CYL3% DEL | 168168150234105 | 97 | 4.4 | 0 | 15.8 | 0 |
| Hamza et al. | 28 | 46% biliar29% etílica | 57% CGTL14% CGPL11% CGEnL14% CYL4% CDL | 70120165135NR | 97 | 2 | 3.3 | 15 | 7.1 |
| Hauters et al. | 17 | 59% biliar30% etílica | 35% CGEnL24% CGTL41% CYL | 10585240 | 96 | 6 | 12 | 12 | 0 |
| Mori et al. | 14 | 50% biliar29% etílica | 100% CGEnL | NR | 71 | 8.6 | 7 | 19 | 7 |
| Dávila-Cervantes et al. | 10 | 40% biliar40% etílica | 40% CGTL20% CGEnL40% CYL | 240 | 100 | 7 | 20 | 22 | 0 |
CDL: cistoduodenoanastomosis laparoscópica; CGEnL: cistogastroanastomosis endogástrica laparoscópica; CGPL: cistogastroanastomosis posterior laparoscópica; CGTL: cistogastroanastomosis transgástrica laparoscópica; CYL: cistoyeyunoanastomosis laparoscópica; DEL: drenaje externo laparoscópico; NR: no reportado.
Khaled et al. publicaron en 2014 un estudio retrospectivo que comparó directamente al abordaje quirúrgico laparoscópico con el abordaje abierto convencional para el tratamiento de los SP, concluyendo que el primero ofrece ventajas en términos de menor tiempo quirúrgico, menor morbilidad y menos días de estancia hospitalaria por lo que debería ser considerado el abordaje de primera elección en centros que cuenten con personal capacitado12.
Recientemente se han descrito técnicas de tratamiento mínimo invasivo para colecciones pancreáticas y peripancreáticas distintas al SP; en 2010 van Santvoort et al. demostraron mediante un estudio aleatorizado, prospectivo y multicéntrico que en los pacientes con pancreatitis necrótica infectada tratados mediante abordaje mínimamente invasivo (abordaje escalonado o «step-up» approach) consistente en punción guiada por tomografía axial computarizada y/o necrosectomía laparoscópica se presentó menor tasa de falla orgánica múltiple, menor incidencia de hernia incisional y menor incidencia de diabetes de reciente aparición que en los pacientes tratados mediante necrosectomía abierta13.
ObjetivoDescribir la morbilidad, mortalidad y eficacia en términos de éxito técnico y clínico asociados al abordaje quirúrgico laparoscópico de los pacientes con SP en los últimos 3 años en la clínica de Cirugía Hepatobiliar y Pancreática del hospital sede.
MétodosEstudio observacional, descriptivo, retrospectivo y transversal. Se realizó una revisión de los expedientes clínicos de los pacientes mayores de 18 años, con diagnóstico de SP, tratados con una cistogastroanastomosis posterior mediante abordaje laparoscópico en el hospital sede durante el periodo comprendido de enero de 2012 a diciembre de 2014.
A los pacientes con antecedente de pancreatitis aguda que se presentaron a consulta externa después de 4 semanas del evento inflamatorio pancreático con presencia de dolor epigástrico, saciedad temprana o fiebre persistente se les realizó una tomografía axial computarizada con contraste intravenoso; se definió como SP aquella colección peripancreática que cumplió con todos los siguientes criterios tomográficos: redonda u oval, pared bien definida, contenido con densidad líquida por unidades Hounsfield, sin evidencia de residuos sólidos o necróticos en su interior. Se definió como SP infectado aquella colección que presentara evidencia tomográfica de gas en su interior.
Los pacientes que cumplieron los criterios mencionados anteriormente se sometieron, como primera opción de tratamiento, a un drenaje interno mediante una cistogastroanastomosis laparoscópica practicada por un cirujano principal y un ayudante; la técnica empleada en el hospital sede está descrita extensamente en la Revista Mexicana de Gastroenterología de 201214. A continuación se describen los pasos críticos: bajo anestesia general, se insufla neumoperitoneo con aguja de Veress y se inserta un puerto óptico supraumbilical de 10mm y 3 puertos de trabajo de 5mm en localización subxifoidea y línea medioclavicular en región subcostal derecha e izquierda respectivamente, para acceder al páncreas se diseca con cauterio monopolar y bipolar el ligamento gastrocólico, se localiza y diseca la cara posterior del estómago y la cara anterior del seudoquiste, se incide en esta última con gancho monopolar, se aspira el contenido del mismo; posteriormente se incide la cara posterior del estómago a un nivel correspondiente a la incisión de la pared del SP, se realiza una anastomosis de 3cm con puntos separados con polipropileno del 0 utilizando el nudo extracorpóreo tipo Gea, se finaliza el procedimiento colocando 2 drenajes tipo Jackson-Pratt en el lecho quirúrgico y cerrando aponeurosis con Vicryl del 1 y piel con polipropileno 3-0 puntos simples. En caso de que el paciente presentara litiasis vesicular como etiología del episodio de pancreatitis aguda que culminó en la formación del SP, se realizó colecistectomía laparoscópica convencional siguiendo los principios de Strasberg como paso inicial del procedimiento quirúrgico.
En el posquirúrgico se inició vía oral en cuanto los pacientes recuperaron función gastrointestinal (presencia de ruidos peristálticos y canalización de gases), y se egresaron al tolerar dieta y cuando los drenajes presentaron gasto menor a 100cc de características serosas en 24h (los drenajes fueron retirados el día del egreso).
Se registraron el diámetro del seudoquiste drenado (medido por tomografía), el porcentaje de conversión a cirugía abierta, el éxito primario del drenaje definido como la resolución clínica y tomográfica del seudoquiste con una sola intervención quirúrgica, el tiempo y el sangrado transquirúrgicos, los días de estancia posquirúrgicos, y las complicaciones que requirieron una intervención quirúrgica o endoscópica bajo anestesia general (III b según la clasificación de Clavien-Dindo) durante los siguientes 30días del evento quirúrgico.
El seguimiento por consulta externa consistió en consultas mensuales durante los primeros 6 meses posquirúrgicos y posteriormente citas trimestrales; durante cada consulta se realizó un interrogatorio dirigido hacia posibles síntomas de recurrencia como saciedad temprana, dolor abdominal y pérdida de peso; también se hicieron tomografías de control a los 2 y a los 6 meses. En caso de que el paciente presentara síntomas persistentes o evidencia de seudoquiste residual por tomografía durante sus citas de seguimiento se consideró recurrencia del mismo.
Análisis estadísticoLos datos fueron registrados en una hoja de captura de datos diseñada específicamente para esta línea de investigación y posteriormente en una base de datos con dicha información (Microsoft Excel; Microsoft Corporation, Seattle, WA, EE. UU.). Se utilizó estadística descriptiva con porcentajes simples, media, valores mínimos y máximos para establecer los resultados obtenidos con el abordaje quirúrgico laparoscópico en el tratamiento de los pacientes con SP.
ResultadosEn los últimos 3 años se atendieron en el hospital sede un total de 38 pacientes con diagnóstico de SP de los cuales 23 fueron de sexo masculino y 15 de sexo femenino, el promedio de edad fue de 38.8 años (13-76 años).
Dieciocho pacientes (47.3%) no presentaron criterios de manejo invasivo, y se mantuvieron bajo observación; en el 100% de los casos la colección peripancreática se absorbió, sin presencia de complicaciones locales residuales. Veinte pacientes (52.7%) presentaron criterios de manejo invasivo (síntomas o complicaciones).
De los 20 pacientes que requirieron manejo invasivo, 13 (64%) tuvieron antecedente de pancreatitis aguda biliar, en 6 de ellos (32%) el cuadro de pancreatitis aguda fue de etiología etílica y un paciente (4%) presentó hipertrigliceridemia como etiología subyacente. De estos 20 pacientes, 13 fueron de sexo masculino y los 7 restantes del sexo femenino.
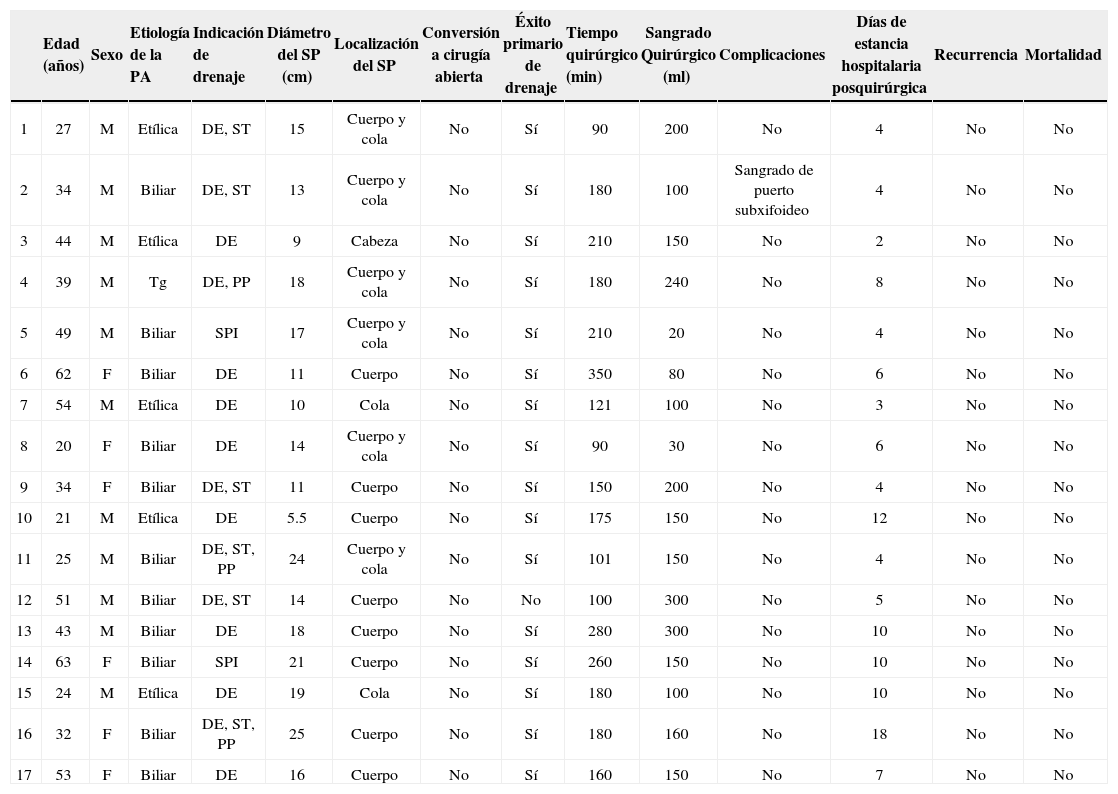
Del grupo de pacientes que requirió manejo invasivo, a 17 (77.2%) se les realizó una cistogastroanastomosis posterior mediante abordaje laparoscópico como primera opción de tratamiento (tabla 2); la indicación de manejo invasivo fue la presencia de síntomas en el 88.2% de los pacientes y de seudoquiste infectado en el 11.8% restante. Once de estos pacientes fueron del sexo masculino y 6 del sexo femenino, con una edad promedio de 39.7 años (20-63 años). La etiología del cuadro de pancreatitis aguda fue biliar en el 64.7% de los casos, en el 29.4% etílica y en el 5.8% por hipertrigliceridemia.
Pacientes con seudoquiste pancreático tratados mediante abordaje quirúrgico laparoscópico en el hospital sede
| Edad (años) | Sexo | Etiología de la PA | Indicación de drenaje | Diámetro del SP (cm) | Localización del SP | Conversión a cirugía abierta | Éxito primario de drenaje | Tiempo quirúrgico (min) | Sangrado Quirúrgico (ml) | Complicaciones | Días de estancia hospitalaria posquirúrgica | Recurrencia | Mortalidad | |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | 27 | M | Etílica | DE, ST | 15 | Cuerpo y cola | No | Sí | 90 | 200 | No | 4 | No | No |
| 2 | 34 | M | Biliar | DE, ST | 13 | Cuerpo y cola | No | Sí | 180 | 100 | Sangrado de puerto subxifoideo | 4 | No | No |
| 3 | 44 | M | Etílica | DE | 9 | Cabeza | No | Sí | 210 | 150 | No | 2 | No | No |
| 4 | 39 | M | Tg | DE, PP | 18 | Cuerpo y cola | No | Sí | 180 | 240 | No | 8 | No | No |
| 5 | 49 | M | Biliar | SPI | 17 | Cuerpo y cola | No | Sí | 210 | 20 | No | 4 | No | No |
| 6 | 62 | F | Biliar | DE | 11 | Cuerpo | No | Sí | 350 | 80 | No | 6 | No | No |
| 7 | 54 | M | Etílica | DE | 10 | Cola | No | Sí | 121 | 100 | No | 3 | No | No |
| 8 | 20 | F | Biliar | DE | 14 | Cuerpo y cola | No | Sí | 90 | 30 | No | 6 | No | No |
| 9 | 34 | F | Biliar | DE, ST | 11 | Cuerpo | No | Sí | 150 | 200 | No | 4 | No | No |
| 10 | 21 | M | Etílica | DE | 5.5 | Cuerpo | No | Sí | 175 | 150 | No | 12 | No | No |
| 11 | 25 | M | Biliar | DE, ST, PP | 24 | Cuerpo y cola | No | Sí | 101 | 150 | No | 4 | No | No |
| 12 | 51 | M | Biliar | DE, ST | 14 | Cuerpo | No | No | 100 | 300 | No | 5 | No | No |
| 13 | 43 | M | Biliar | DE | 18 | Cuerpo | No | Sí | 280 | 300 | No | 10 | No | No |
| 14 | 63 | F | Biliar | SPI | 21 | Cuerpo | No | Sí | 260 | 150 | No | 10 | No | No |
| 15 | 24 | M | Etílica | DE | 19 | Cola | No | Sí | 180 | 100 | No | 10 | No | No |
| 16 | 32 | F | Biliar | DE, ST, PP | 25 | Cuerpo | No | Sí | 180 | 160 | No | 18 | No | No |
| 17 | 53 | F | Biliar | DE | 16 | Cuerpo | No | Sí | 160 | 150 | No | 7 | No | No |
DE: dolor epigástrico; F: femenino; M: masculino; PA: pancreatitis aguda; PP: pérdida de peso; SP: seudoquiste pancreático; SPI: seudoquiste pancreático infectado; ST: saciedad temprana; Tg: triglicéridos.
La longitud transversa promedio de los seudoquistes drenados mediante abordaje laparoscópico fue de 15.3cm (5.5-25cm). El procedimiento se llevó a cabo de forma totalmente laparoscópica y sin necesidad de conversión a cirugía abierta en ninguno de los 17 casos. En 16 pacientes (94.1%) se consiguió la resolución del seudoquiste con una sola intervención quirúrgica (éxito primario de drenaje); en el caso restante (5.9%), a pesar de contar con una tomografía axial computarizada prequirúrgica que evidenciaba colección con contenido líquido y sin presencia de necrosis, durante el procedimiento quirúrgico se encontraron abundantes detritus necróticos los cuales fueron desbridados y posteriormente se continuó con la cistogastroanastomosis con la técnica previamente descrita; en el posquirúrgico el paciente presentó obstrucción de la anastomosis con residuos necróticos, lo cual se resolvió con una dilatación endoscópica de la misma. El tiempo quirúrgico promedio fue de 177min (90-350 min), siendo este mayor en los primeros casos. El sangrado transquirúrgico promedio fue de 151ml (20-300ml).
Únicamente en un paciente (5.9%) se documentó una complicación asociada al procedimiento, ya que debido a la presencia de gasto hemático a través del drenaje, fue sometido a una laparoscopia diagnóstica, en la que se evidenció sangrado del trocar subxifoideo que fue controlado de manera laparoscópica.
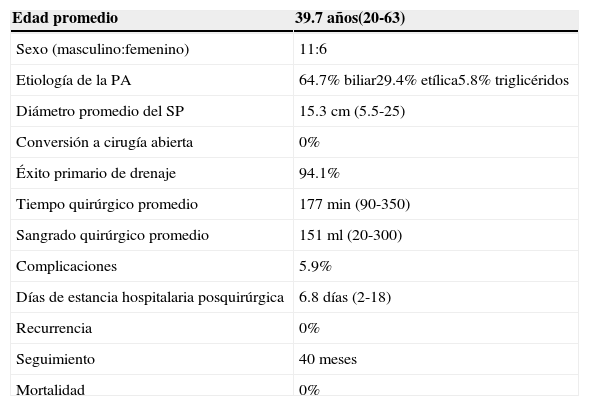
Los días de estancia hospitalaria de los pacientes después de la intervención quirúrgica fueron en promedio 6.8 (2-18 días). El seguimiento actual es de 40 meses y no se ha documentado ninguna recurrencia (tabla 3).
Resultados del abordaje quirúrgico laparoscópico
| Edad promedio | 39.7 años(20-63) |
|---|---|
| Sexo (masculino:femenino) | 11:6 |
| Etiología de la PA | 64.7% biliar29.4% etílica5.8% triglicéridos |
| Diámetro promedio del SP | 15.3cm (5.5-25) |
| Conversión a cirugía abierta | 0% |
| Éxito primario de drenaje | 94.1% |
| Tiempo quirúrgico promedio | 177min (90-350) |
| Sangrado quirúrgico promedio | 151ml (20-300) |
| Complicaciones | 5.9% |
| Días de estancia hospitalaria posquirúrgica | 6.8días (2-18) |
| Recurrencia | 0% |
| Seguimiento | 40meses |
| Mortalidad | 0% |
PA: pancreatitis aguda; SP: seudoquiste pancreático.
Esta es la serie más grande publicada hasta la fecha, en una población mexicana, para el tratamiento quirúrgico laparoscópico de los SP. En 2004 Dávila-Cervantes et al. reportaron un 20% de complicaciones y un 0% de recurrencia en 22 meses de seguimiento en 10 pacientes mexicanos con SP tratados mediante drenaje interno laparoscópico15.
Nuestros datos demuestran que la técnica mínimamente invasiva para el tratamiento de pacientes con SP empleada en el hospital sede es una opción factible, eficaz y segura en el medio en el que nos desenvolvemos y los resultados obtenidos son comparables con los publicados por el artículo más grande y reciente sobre drenaje laparoscópico de SP; en dicha serie, que consta de 108 pacientes, Palanivelu et al. reportan 5.6 días de estancia intrahospitalaria posquirúrgica y una tasa de conversión, morbilidad, mortalidad y recurrencia del 0, 8.3, 0 y 1% respectivamente16.
Es importante destacar que, a diferencia del resto de las series publicadas en la literatura mundial en las que se utilizan diversos tipos de drenajes internos laparoscópicos (cistogastroanastomosis transgástricas, cistroyeyunoanastomosis, etc.), en el hospital sede se emplea una sola técnica laparoscópica (cistogastroanastomosis posterior) lo cual facilita el proceso de enseñanza-aprendizaje y la reproductibilidad de la misma.
En la actualidad el manejo mínimo invasivo (laparoscópico y endoscópico) de los SP ha ganado terreno al abordaje convencional12. En 2013 Varadarajulu et al. publicaron el único estudio prospectivo y aleatorizado que compara un abordaje mínimamente invasivo (drenaje endoscópico) con el abordaje quirúrgico convencional mostrando que, en casos seleccionados, el manejo endoscópico consigue las mismas tasas de éxito que el tratamiento quirúrgico convencional, pero con menos días de estancia hospitalaria y menor costo17.
Aún queda por establecer si alguna modalidad de tratamiento de invasión mínima es superior a otra. En 2009 Melman et al. realizaron un estudio retrospectivo comparando el drenaje laparoscópico con el endoscópico, concluyendo que la tasa de éxito primario para el drenaje de SP era estadísticamente superior con el abordaje quirúrgico5.
ConclusionesLos resultados obtenidos con la técnica de cistogastroanastomosis posterior laparoscópica utilizada en el hospital sede demuestran que en nuestro medio dicho abordaje es factible, seguro y eficaz; por lo que en manos expertas debe considerarse como una opción para el tratamiento de pacientes con SP. Nuestra técnica tiene, además, la ventaja de estar estandarizada y por lo tanto facilitar el proceso de enseñanza-aprendizaje de la misma, convirtiendo nuestro hospital en una sede para la formación de recursos humanos en salud para el tratamiento mínimo invasivo de esta patología en la población mexicana.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciamientoNo se recibió patrocinio de ningún tipo para llevar a cabo este estudio/artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.