La prevalencia de esófago de Barrett (EB) se ha calculado entre el 1.3 y el 1.6%. En México existen pocos datos al respecto.
ObjetivoDeterminar la frecuencia y características del EB en pacientes sometidos a endoscopia en un centro de referencia nacional, en un periodo de 10 años.
Material y métodosSe analizaron bases de datos de los departamentos de Patología y Endoscopia Gastrointestinal del Instituto Nacional de Ciencias Médicas y Nutrición «Salvador Zubirán» (INCMNSZ), en el periodo comprendido de enero del 2002 a diciembre del 2012. Se incluyó a pacientes con diagnóstico histológico de EB. Se analizaron edad, sexo, presencia de displasia/adenocarcinoma de esófago, longitud del EB y seguimiento.
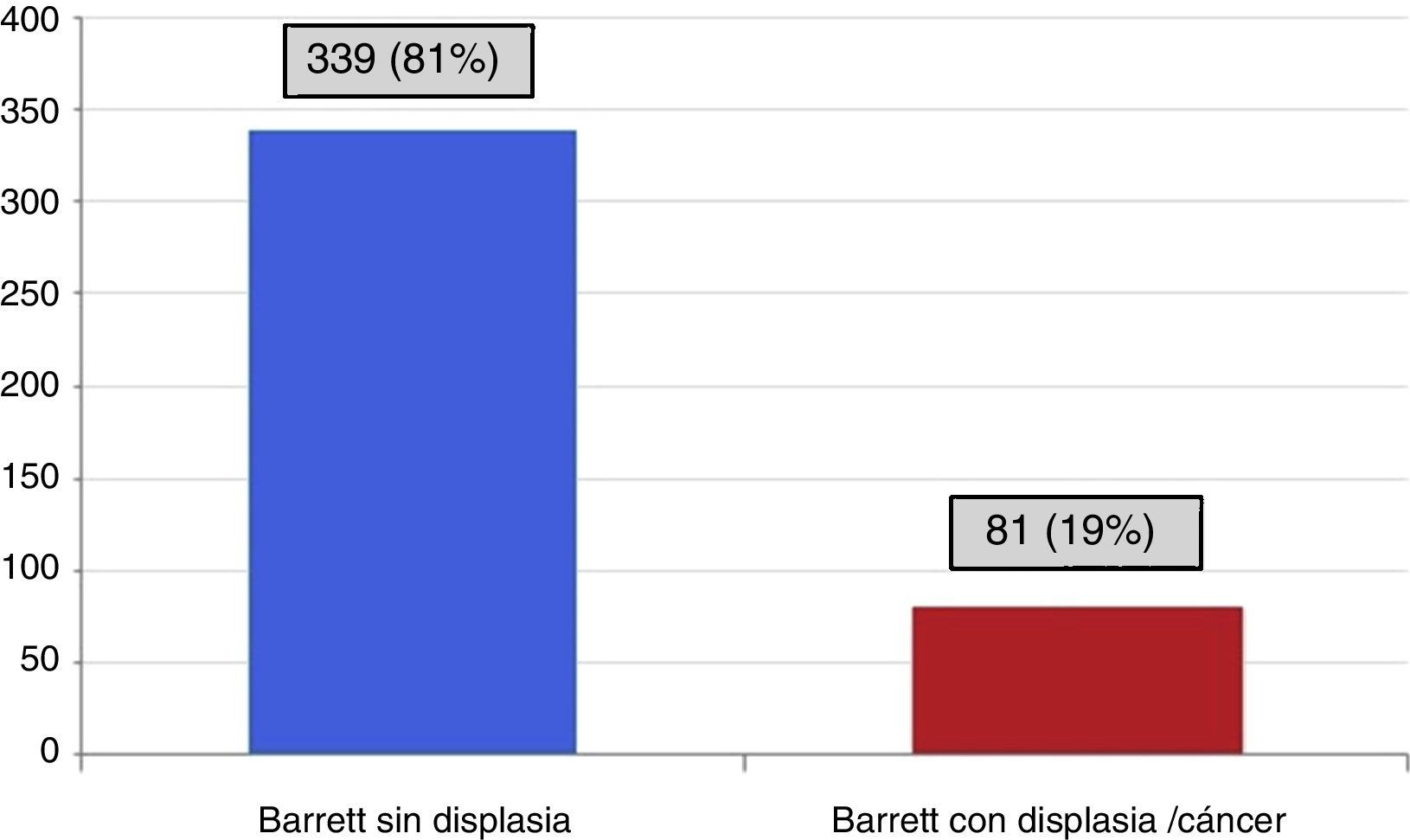
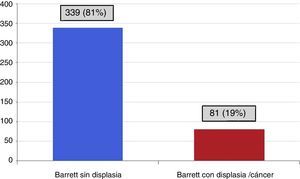
ResultadosSe realizaron 43,639 endoscopias de tubo digestivo superior, se incluyó a 420 pacientes con EB, lo que corresponde a una frecuencia de 9.6 pacientes por cada 1,000 estudios realizados. El 66.9% (n = 281) fueron hombres; la edad media±DE fue de 57.2±15.3 años; 223 pacientes (53%) presentaron EB de segmento largo y 197(47%) de segmento corto; 339 pacientes (80.7%) no presentaron displasia, 81(19.3%) tuvieron algún grado de displasia o cáncer; de estos, 48/420 (11.42%) displasia de bajo grado, 20/420 (4.76%) displasia de alto grado y 13/420 (3.1%) tuvieron el diagnóstico de cáncer esofágico originado en EB. El seguimiento promedio fue de 5.6 años.
ConclusionesLa frecuencia de EB fue de 9.6 casos por cada 1,000 endoscopias de tubo digestivo superior. En la mayoría de los pacientes con EB no se documentó displasia y permanecieron sin cambios histopatológicos durante el seguimiento. El 19.3% de los pacientes presentaron displasia o cáncer.
The prevalence of Barrett's esophagus has been calculated at between 1.3 and 1.6%. There is little information with respect to this in Mexico.
AimTo determine the frequency and characteristics of Barrett's esophagus in patients that underwent endoscopy at a national referral center, within a 10-year time frame.
Material and methodsThe databases of the pathology and gastrointestinal endoscopy departments of the Instituto Nacional de Ciencias Médicas y Nutrición “Salvador Zubirán” were analyzed, covering the period of January 2002 to December 2012. Patients with a histologic diagnosis of Barrett's esophagus were included. The variables of age, sex, the presence of dysplasia/esophageal adenocarcinoma, Barrett's esophagus length, and follow-up were analyzed.
ResultsOf 43,639 upper gastrointestinal endoscopies performed, 420 revealed Barrett's esophagus, corresponding to a frequency of 9.6 patients for every 1,000 endoscopies. Of those patients, 66.9% (n=281) were men, mean patient age±SD was 57.2±15.3 years, 223 patients (53%) presented with long-segment Barrett's esophagus, and 197 (47%) with short-segment Barrett's esophagus. Dysplasia was not present in 339 patients (80.7%). Eighty-one (19.3%) patients had some grade of dysplasia or cancer: 48/420 (11.42%) presented with low-grade dysplasia, 20/420 (4.76%) with high-grade dysplasia, and 13/420 (3.1%) were diagnosed with esophageal cancer arising from Barrett's esophagus. Mean follow-up time was 5.6 years.
ConclusionsThe frequency of Barrett's esophagus was 9.6 cases for every 1,000 upper gastrointestinal endoscopies performed. Dysplasia was not documented in the majority of the patients with Barrett's esophagus and they had no histopathologic changes during follow-up. A total of 19.3% of the patients presented with dysplasia or cancer.
El esófago de Barrett (EB) se define como el reemplazo del epitelio escamoso propio de la porción distal del esófago por epitelio de tipo columnar, sospechado por visión endoscópica y corroborado por histopatología1. La importancia de esta entidad radica en que es una lesión premaligna y se considera como el factor de riesgo más importante para el desarrollo de adenocarcinoma esofágico. Los pacientes con EB tienen un riesgo de 30 a 125 veces mayor de presentar adenocarcinoma esofágico, en comparación con aquellos que tienen un epitelio normal2. En estudios poblacionales, su prevalencia se ha calculado entre el 1.3 y el 1.6%3-5, la incidencia anual de adenocarcinoma de esófago en esta población es del 0.26 al 0.38%2,6,7. En 2005 se realizó un estudio en México8, donde se analizaron en un periodo de 3 años 4,947 estudios endoscópicos y se detectaron un total de 13 casos de EB (frecuencia de 0.26%). En ese mismo año se publicó otro trabajo efectuado en pacientes con síntomas típicos de enfermedad por reflujo gastroesofágico (ERGE), corroborados mediante el cuestionario de Carlsson-Dent; se incluyó a 109 pacientes, los cuales se enviaron a endoscopia en forma consecutiva y se encontró EB en 10 pacientes (prevalencia del 9.6%)9. Desde entonces, no hay estudios publicados acerca de esta enfermedad en el país. En relación con el seguimiento de los pacientes con diagnóstico de EB, en México se lleva a cabo de acuerdo con las guías internacionales, que se basan en datos obtenidos de población estadounidense y europea1,10,11. Existen guías mexicanas para el diagnóstico y el tratamiento del EB12, donde se hace la recomendación de no adoptar los programas de vigilancia diseñados en otros países, debido a las controversias existentes en poblaciones de alto riesgo. Únicamente se sugiere realizar seguimiento en pacientes con neoplasia intraepitelial, según la clasificación de Viena13 de la Organización Mundial de la Salud (OMS); sin embargo, la sugerencia anterior se realiza como recomendación de experto y no con datos epidemiológicos «duros» que sustenten la recomendación; lo anterior refleja la necesidad de información consistente y reciente sobre EB en población mexicana.
El objetivo del estudio fue determinar la frecuencia y características del EB en pacientes evaluados en un centro de tercer nivel, diagnosticados por histopatología, durante un periodo de 10 años. Como objetivos secundarios se registraron las características demográficas de los pacientes (sexo y edad), los hallazgos endoscópicos del EB, la presencia y el tipo de displasia (bajo grado, alto grado), así como de adenocarcinoma del esófago.
Material y métodosSe realizó un estudio retrospectivo y descriptivo de una cohorte de pacientes sometidos a endoscopia de tubo digestivo superior por cualquier indicación. Se revisó la base de datos del departamento de Patología del Instituto Nacional de Ciencias Médicas y Nutrición «Salvador Zubirán» (INCMNSZ), en el periodo comprendido de enero del 2002 a diciembre del 2012. Se incluyó a pacientes con diagnóstico histológico de EB y se excluyó a pacientes sin diagnóstico histológico de EB.
Los procedimientos endoscópicos fueron realizados por médicos adscritos y residentes del departamento de Endoscopia Gastrointestinal, previo consentimiento informado, bajo sedación consciente, con monitorización cardiovascular, oximetría de pulso y oxígeno por puntas nasales; se utilizó fentanilo, propofol y/o midazolam, a discreción del médico anestesiólogo. Se utilizaron videoendoscopios de visión frontal Olympus (Tokyo, Japón), series GIF 160, 180, 160z; en todos la revisión fue con luz blanca±cromoendoscopia vital con azul de metileno o ácido acético, así como cromoendoscopia digital con imagen de banda estrecha (Narrow Band Image, NBI, Olympus, Tokyo, Japón) o magnificación, a discreción del endoscopista. La clasificación del EB inicialmente fue como segmento corto o largo1. La toma de biopsias fue realizada sobre la base del protocolo de Seattle1; en caso de presencia de una lesión en el segmento de EB, se tomaron biopsias dirigidas de esta. Las biopsias fueron depositadas en frascos de formol al 2% y posteriormente fueron procesadas y revisadas en laminillas con tinción de hematoxilina-eosina por médicos adscritos del departamento de Patología. Los informes de patología establecieron si en el epitelio anormal se observó metaplasia intestinal especializada, displasia de bajo grado, displasia de alto grado o adenocarcinoma de esófago asociado a epitelio de Barrett. Las biopsias con diagnóstico de EB con cualquier grado de displasia fueron revisadas al menos por dos patólogos. Para considerar una biopsia con algún grado de displasia (bajo o alto grado), los 2 patólogos debían estar de acuerdo; en caso de no ser así, un tercer patólogo evaluó las muestras. Se analizaron las siguientes variables: edad, sexo, longitud del EB, presencia y tipo de displasia al momento del diagnóstico de EB y años de seguimiento. Además, se registró si el enfermo con EB recibió algún tipo de tratamiento médico, endoscópico o quirúrgico.
Definiciones- –
EB: presencia de metaplasia intestinal especializada en biopsias de esófago.
- –
Longitud del EB: longitud en centímetros; se consideró como EB de segmento corto si fue menor de 3cm y largo si fue mayor o igual a 3cm en el momento del diagnóstico. La medición se realizó de la siguiente manera: se colocó la punta del endoscopio en la zona más distal del segmento de Barrett (inicio de los pliegues gástricos) y se observaron los centímetros marcados en el endoscopio a nivel de la arcada dental superior (ADS). Posteriormente, se retiró el endoscopio hasta que la punta del mismo se situó en el límite proximal del segmento de Barrett, se visualizó nuevamente los centímetros marcados en el endoscopio en la ADS. La diferencia entre las mediciones fue el número de centímetros que se consideró como la longitud del EB.
- –
Grado de displasia: los pacientes fueron clasificados sobre la base del estudio endoscópico y el reporte histológico inicial como sin displasia (únicamente metaplasia intestinal especializada) o con displasia (según criterios de la OMS), a su vez dividida en displasia de bajo grado y displasia de alto grado; también se registró la presencia de adenocarcinoma de esófago, especificado en estos pacientes si en la muestra se identificó algún tipo de displasia. En caso de displasia indeterminada en el informe inicial, una vez que en el seguimiento los patólogos concluyeron la ausencia o presencia de displasia y su grado, el diagnóstico emitido se consideró para los datos del presente estudio.
- –
Años de seguimiento: tiempo en años que el paciente llevó seguimiento desde el diagnóstico de EB, hasta la última consulta registrada en el expediente.
- –
Tratamiento médico: tratamiento antisecretor con inhibidor de bomba de protones, bloqueador de receptores H2 o antiácidos.
- –
Tratamiento endoscópico: tratamiento a través de resección endoscópica de la mucosa, ablación con radiofrecuencia o ambas.
- –
Tratamiento quirúrgico: esofagectomía.
Se utilizó estadística descriptiva con medidas de tendencia central (media y mediana) y dispersión para una población de distribución paramétrica (desviación estándar) o no paramétrica (intervalo mínimo-máximo) según correspondiera, de acuerdo con la variable evaluada. Se utilizaron frecuencias absolutas y relativas. Las diferencias entre grupos de las variables continuas fueron evaluadas con prueba t de Student o U de Mann-Whitney, según correspondiera. Para variables dicotómicas se utilizaron la prueba de la χ2 o la prueba exacta de Fisher en caso de que el número esperado de eventos en una celdilla fuera menor a 5. Se consideró como significativo una p<0.05. Las pruebas estadísticas se realizaron con el programa estadístico SPSS v.20 (IBM Corp, Armonk, NY, EE. UU.).
ResultadosSe realizaron un total de 43,639 endoscopias de tubo digestivo superior. El total de pacientes con EB fue de 420, que corresponde a una frecuencia de 9.6 pacientes con EB por cada 1,000 procedimientos realizados. De estos pacientes, 281 (66.9%) fueron hombres; la edad media±DE fue de 57.2±15.3 años. Un total de 223 pacientes (53%) presentaron EB de segmento largo y 197 (47%) EB de segmento corto.
De los pacientes estudiados, 339 (81%) no presentaron displasia y 81 (19%) tuvieron algún grado de displasia o cáncer originado en EB (fig. 1). De los pacientes con displasia, 48/81 (58.2%) tuvieron displasia de bajo grado, 20/81 (24.8%) displasia de alto grado (de estos, 12 pacientes solo presentaron displasia de alto grado y en 8 se diagnosticó displasia de alto grado con adenocarcinoma de esófago) y 13/81 (16.1%) adenocarcinoma originado en EB.
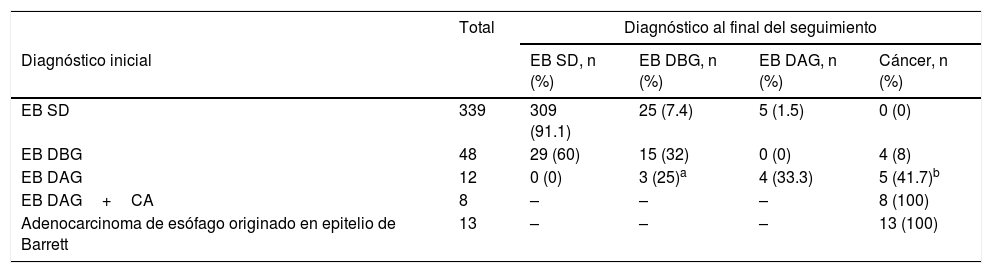
La media de seguimiento fue de 5.6 años. De los 339 pacientes sin displasia al ingreso del estudio, 25 (7.4%) progresaron a displasia de bajo grado y 5 a displasia de alto grado (1.5%). De los 48 pacientes con displasia de bajo grado, 15(31%) permanecieron sin cambios, 29 (60%) se reportó posteriormente como EB sin displasia y 4 (8%) progresaron a adenocarcinoma. De 20 pacientes con displasia de alto grado, 8 coexistieron con adenocarcinoma de esófago al ingreso del estudio; en los 12 restantes, uno progresó a cáncer, 4 permanecieron sin cambios (de los cuales 3 recibieron tratamiento endoscópico) y en los 7 restantes en 3 se reportó displasia de bajo grado, posterior a mucosectomía y en 4 se efectuó esofagectomía, con reporte histopatológico de adenocarcinoma de esófago (tabla 1).
Seguimiento de pacientes con esófago de Barrett
| Total | Diagnóstico al final del seguimiento | ||||
|---|---|---|---|---|---|
| Diagnóstico inicial | EB SD, n (%) | EB DBG, n (%) | EB DAG, n (%) | Cáncer, n (%) | |
| EB SD | 339 | 309 (91.1) | 25 (7.4) | 5 (1.5) | 0 (0) |
| EB DBG | 48 | 29 (60) | 15 (32) | 0 (0) | 4 (8) |
| EB DAG | 12 | 0 (0) | 3 (25)a | 4 (33.3) | 5 (41.7)b |
| EB DAG+CA | 8 | – | – | – | 8 (100) |
| Adenocarcinoma de esófago originado en epitelio de Barrett | 13 | – | – | – | 13 (100) |
EB DAG: esófago de Barrett con displasia de alto grado; EB DAG+CA: esófago de Barrett con displasia de alto grado y adenocarcinoma; EB DBG: esófago de Barrett con displasia de bajo grado; EB SD: esófago de Barrett sin displasia.
De acuerdo con nuestros resultados, la frecuencia de EB fue de 9.6 casos por cada 1,000 estudios realizados (0.96% del total de endoscopias de tubo digestivo superior realizadas).
La frecuencia encontrada en el presente trabajo es más baja a lo reportado en otras series internacionales3-5, considerando que se llevó a cabo en un solo centro. Entre los estudios más recientes destaca el realizado en Suecia3 con 1,000 pacientes, donde el diagnóstico histológico de EB se realizó en 16 pacientes (1.6%), otro estudio realizado en Italia4 con 1,033 pacientes con diagnóstico histológico de EB en 13 pacientes (1.3%) y, por último, un estudio realizado en China5 con 1,029 pacientes donde se diagnosticaron 18 pacientes con EB (1.8%); sin embargo, el diagnóstico en este estudio fue solamente endoscópico en algunos pacientes. En relación con datos en México, la frecuencia de EB en el presente estudio (0.96%) es más alta que la reportada en un estudio publicado en el año 2005, en el cual se realizaron 4,947 procedimientos endoscópicos de tubo digestivo superior consecutivos durante 3 años y encontraron un total de 13 casos de EB diagnosticados con histología, lo que correspondió a una frecuencia de 2.6 casos por cada 1,000 endoscopias de tubo digestivo superior realizadas (frecuencia global de 0.26% del total de estudios realizados)8; cabe señalar que las diferencias se explican por el número de procedimientos endoscópicos considerados en cada estudio, así como a los años estudiados. A su vez, nuestros datos son diferentes de otro estudio mexicano en 109 pacientes con ERGE diagnosticada con el cuestionario de Carlsson-Dent, que se enviaron a endoscopia en forma consecutiva y se diagnosticaron 10 casos de EB (prevalencia de 9.6%) (tabla 2)9; este trabajo fue en pacientes con ERGE y nuestro estudio en población abierta, lo que explica las diferencias en frecuencia. La edad reportada en el presente trabajo es similar a la de otras series, así como el predominio del sexo masculino3-5. La mayoría de los pacientes presentaron EB de segmento largo (53%), lo cual es diferente de otras series, donde predomina el EB de segmento corto9-11; esto puede ser debido a que el INCMNSZ es un centro de referencia. El número de pacientes con displasia fue la minoría y estos se subdividieron, de mayor a menor frecuencia, en displasia de bajo grado, alto grado y adenocarcinoma de esófago originado en epitelio de Barrett, datos que son similares a la mayoría de las series internacionales3-5. La evolución durante el tiempo fue estable en la mayoría de la muestra y solo una minoría cambió; al analizar a los pacientes con EB y displasia de bajo grado se observó que de 48 pacientes iniciales, 15 (31%) permanecieron sin cambios, en 29 (60%) posteriormente se reportó EB sin displasia y en 4 (8%) se informó adenocarcinoma; lo anterior se puede explicar por las variaciones en el muestreo para la obtención de tejido durante el procedimiento endoscópico o a las diferencias en el análisis e interpretación de las biopsias, situaciones que han sido documentadas en trabajos previos14,15. En nuestra serie se observó que el comportamiento del EB con displasia de alto grado tiende a progresar hacia adenocarcinoma con mayor frecuencia en comparación con los pacientes con EB sin displasia y displasia de bajo grado, por lo cual se sustenta la opinión que el grupo de pacientes con displasia de alto grado debe ser sometido a tratamiento endoscópico y/o quirúrgico de acuerdo con la experiencia de cada centro. O bien ser referidos a centros especializados en la evaluación integral de pacientes con EB.
Datos y características demográficas en población mexicana en estudios previos
| Trujillo-Benavides et al., N=109 Pacientes, n (%) | Gómez Peña Alfaro et al., N=4,947 EGD, n (%) | |
|---|---|---|
| Prevalencia/Frecuencia | 10 (9.2) | 13 (0.29), 2.6/1,000 EGD |
| Displasia | ¿? | ¿? |
| Edad, años* | 51.4±14.5 | 57.3±17 |
| Sexo, masculino | 5 (50) | 9 (69) |
| Asociaciones | ||
| ERGE | No | No |
| Sexo | No | No |
| Edad | No | No |
| Hernia hiatal | Sí (presencia) | Sí (longitud) |
| Tabaquismo | ¿? | No |
Las limitaciones del trabajo es que se trata de un estudio retrospectivo, en un centro de tercer nivel, lo que puede llevar a un sesgo de referencia. Sin embargo, nuestros resultados representan el estudio con mayor número de pacientes con EB en México, con diagnóstico histológico, especificando la presencia y el grado de displasia, y el seguimiento en el tiempo.
En conclusión, de acuerdo con el presente estudio, la frecuencia de EB en una muestra de pacientes mexicanos fue de 9.6 casos por cada 1,000 endoscopias de tubo digestivo superior. En la mayoría de los pacientes con EB no se documentó displasia y permanecieron sin cambios histopatológicos durante el seguimiento. El 19.3% de los pacientes presentaron displasia o cáncer.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónNo se recibió patrocinio de ningún tipo para llevar a cabo este estudio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.