La enteroscopia de doble balón (EDB) tiene más de una década mejorando la visualización de la totalidad del intestino. Es un método complementario en el estudio de enfermedades intestinales, permite tomar biopsias y efectuar tratamientos. El objetivo fue describir las principales indicaciones, el tipo de abordaje, la eficacia diagnóstica/terapéutica y sus complicaciones.
Material y métodosSe incluyó a todos los pacientes referidos a nuestra unidad con sospecha de patología de intestino delgado. El tipo de abordaje (oral/anal) fue determinado por la sospecha diagnóstica. Las variables medidas fueron: tipo de abordaje, alcance de intestino delgado, diagnóstico/tratamiento endoscópico, toma de biopsias/reporte histopatológico, complicaciones y hallazgos quirúrgicos.
ResultadosSe incluyeron 28 EDB realizadas a 23 pacientes, 10 mujeres y 13 hombres (media de edad 52.95 años). La vía de abordaje más usada fue la oral (n=21). La principal indicación fue sangrado de intestino delgado evidente (n=16). La tasa diagnóstica general fue del 65.21%. La tasa de intervención terapéutica fue del 39.1%, la cual fue eficaz en todos los casos. El tratamiento más utilizado fue terapia de argón plasma (n=7). La tasa de complicaciones fue del 8.6%. Un paciente presentó hipotensión por hemorragia activa y uno sufrió laceración profunda de la mucosa por aplicación de argón plasma.
ConclusionesLa EDB es un método eficaz y seguro para el estudio y manejo de enfermedades originadas en el intestino delgado, con una elevada tasa diagnóstica y terapéutica.
Double-balloon enteroscopy has been improving the visualization of the entire intestine for more than a decade. It is a complementary method in the study of intestinal diseases that enables biopsies to be taken and treatments to be administered. Our aim was to describe its main indications, insertion routes, diagnostic/therapeutic yield, and complications.
Materials and methodsAll patients referred to our unit with suspected small bowel pathology were included. The insertion route (oral/anal) was determined through diagnostic suspicion. The variables measured were: insertion route, small bowel examination extent, endoscopic diagnosis/treatment, biopsy/histopathology report, complications, and surgical findings.
ResultsThe study included 28 double-balloon enteroscopies performed on 23 patients, of which 10 were women and 13 were men (mean age of 52.95 years). The oral approach was the most widely used (n=21), the main indication was overt small bowel bleeding (n=16), and the general diagnostic yield was 65.21%. The therapeutic intervention rate was 39.1% and the procedure was effective in all the cases. The most widely used treatment was argon plasma therapy (n=7). The complication rate was 8.6%; one patient presented with low blood pressure due to active bleeding and another had deep mucosal laceration caused by the argon plasma.
ConclusionsDouble-balloon enteroscopy is a safe and efficacious method for the study and management of small bowel diseases, with an elevated diagnostic and therapeutic yield.
A través de las últimas décadas han surgido adelantos tecnológicos que han permitido perfeccionar los métodos endoscópicos de exploración del intestino delgado, tales como la videocápsula endoscópica y los dispositivos asistidos de enteroscopia (device-assisted enteroscopy, DAE por sus siglas en inglés). Entre estos últimos se incluyen el endoscopio guiado por balón (NaviAid device; SMART Medical Systems Ltd, Ra’anana, Israel), la enteroscopia espiral, la enteroscopia con monobalón y la enteroscopia de doble balón (EDB)1. La solicitud de patente y autorización de comité de ética para uso en humanos de EDB fue realizada en Japón en 19982 y la primera publicación realizada de este nuevo método fue hecha por Yamamoto et al.2,3, en el año 2001. El enteroscopio de doble balón está conformado por un endoscopio y un sobretubo con cubierta hidrofílica para facilitar el desplazamiento entre ambos y la luz intestinal, ambos con balones de látex en su extremo distal, acoplados a un sistema que infla y desinfla ambos balones de manera coordinada, para facilitar el avance y la exploración del intestino delgado. El abordaje de la EDB se puede realizar de manera anterógrada (oral), retrógrada (anal) o ambas2-4 y pueden realizarse durante el mismo día5. La EDB tiene ya más de una década de experiencia y permite la visualización de la totalidad del intestino1-4,6,7. En la actualidad, se considera que la videocápsula endoscópica es el método inicial de elección en el estudio de las enfermedades del intestino delgado (sangrado de intestino delgado, tumores, síndromes polipoides, enfermedad de Crohn y enfermedad celiaca) por ser una prueba poco invasiva y la EDB (por ser invasiva, requerir de sedación y la aparición de complicaciones graves en algunos casos) como un método complementario que además permite la toma de biopsias, así como efectuar el tratamiento de diversas lesiones de esta porción del tracto digestivo1,5,7. Otras indicaciones de la EDB son la realización de colangiopancreatografía retrógrada endoscópica en pacientes con alteraciones quirúrgicas del tracto digestivo o colonoscopia en pacientes técnicamente difíciles4-7.
Finalmente, la EDB puede desempeñar un papel primario en el estudio de las patologías del intestino delgado en pacientes con contraindicaciones para la videocápsula endoscópica o cuando no se disponga de esta última1.
En nuestro medio, existen pocos centros que cuentan con este método endoscópico para el estudio de enfermedades del intestino delgado; disponemos de él desde principios del 2015, por lo cual decidimos describir nuestra experiencia.
El objetivo fue describir las principales indicaciones, el tipo de abordaje, la eficacia diagnóstica/terapéutica y las complicaciones de la EDB.
Material y métodosSe incluyó a todos los pacientes referidos a nuestra Unidad de Endoscopia de Occidente del Hospital Versalles de Guadalajara con sospecha de alguna enfermedad de intestino delgado.
De cada paciente se consignaron sexo, edad, diagnóstico de referencia y, en casos que tuvieran, los resultados de estudios previos de videocápsula endoscópica, endoscopia alta y baja, así como estudios radiológicos. El tipo de abordaje (oral o anal) fue determinado por la sospecha de la localización de la lesión de acuerdo con las manifestaciones clínicas (oral en caso de melena y anal en caso de hematoquecia) y hallazgos de resultados de estudios previos de cada caso. Los datos obtenidos una vez realizados los procedimientos de EDB fueron: tipo de abordaje (oral, anal o ambos), alcance de intestino delgado explorado, diagnóstico y tratamiento endoscópico realizados, toma de biopsias y reporte histopatológico, complicaciones y hallazgos quirúrgicos, según fuera el caso. Todos fueron adultos y autorizaron el consentimiento informado para el estudio. No se incluyó a mujeres embarazadas.
Ninguno de los pacientes presentaba contraindicación para realizar el estudio, ni estudios de EDB previos. La preparación consistió en ayuno de 8 h previo al estudio para aquellos casos que se realizaron por vía anterógrada (oral) y ayuno de 8 h y preparación intestinal estándar (polietilenglicol 4 l) la tarde previa al estudio para aquellos con abordaje retrógrado (anal). La preparación intestinal se consideró adecuada sobre la base de la escala de Boston, la cual divide el colon en 3 segmentos (derecho, transverso e izquierdo) y se le otorga un puntaje del 0 al 3 por segmento, dando un puntaje mínimo de 0 (colon no preparado) hasta un máximo de 9 (colon perfectamente limpio, sin residuos)8.
Se utilizó un enteroscopio de doble balón de la marca Fujinon (Fujinon EN-450T5, Fujinon Inc., Saitama, Japón) compuesto de un videoprocesador de alta resolución, un tubo de inserción de 200cm de longitud con un diámetro externo de 9.4mm y una canal de trabajo de 2.8mm y un sobretubo, el cual tiene un diámetro externo de 13.2mm y una longitud de 140cm. Los 2 balones de látex (uno en extremo del endoscopio y el otro en el extremo del sobretubo) fueron controlados con una bomba electrónica (Balloon Controller PB-20, Fujinon Inc, Japón) con interruptor periférico.
Los procedimientos de enteroscopia fueron realizados en la unidad de endoscopia sin control fluoroscópico, bajo sedación consciente del paciente con monitorización por anestesiología. La profundidad de la inserción final y la localización de las lesiones fueron calculadas sumando las distancias individuales de cada avance del enteroscopio (entre 0 a 40 cm) a partir del píloro en caso de abordaje oral y de la válvula ileocecal en caso de abordaje anal. Se tatuó la mucosa intestinal con tinta de carbono orgánico de uso médico del sitio más distal alcanzado durante la exploración, así como aquellas lesiones que precisaran su fácil localización para futuras intervenciones. Se finalizó cada procedimiento una vez localizada la lesión que justificara el diagnóstico de referencia, se alcanzara el sitio más distal posible de la luz intestinal o se presentara alguna complicación. Cada lesión que lo ameritara recibió tratamiento endoscópico o se tomaron biopsias.
Todos los procedimientos fueron realizados por un solo endoscopista que cumple con las directrices recomendadas por asociaciones nacionales e internacionales para otorgar privilegios y credenciales en la realización de enteroscopia y otros procedimientos endoscópicos9,10.
Los datos fueron analizados usando la base de datos SSPS versión 20.0 para Windows.
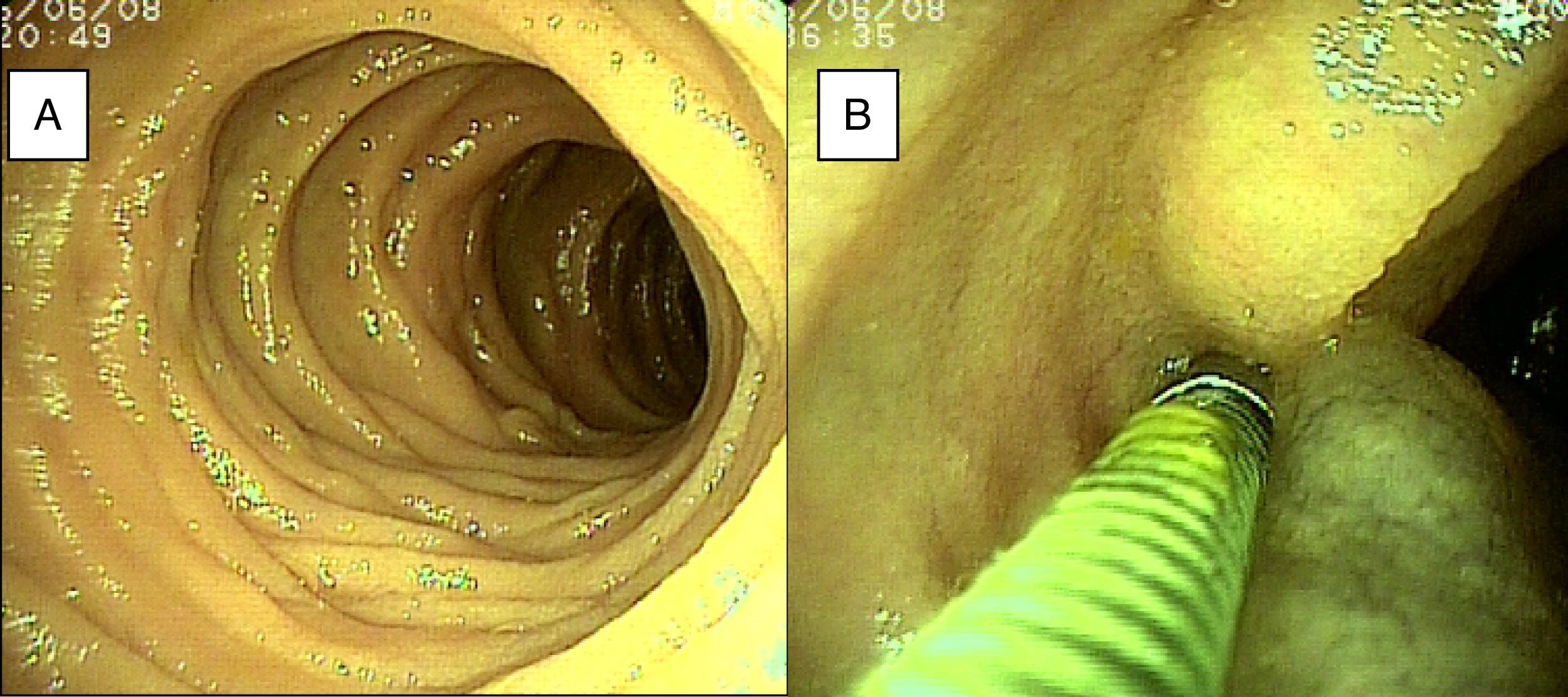
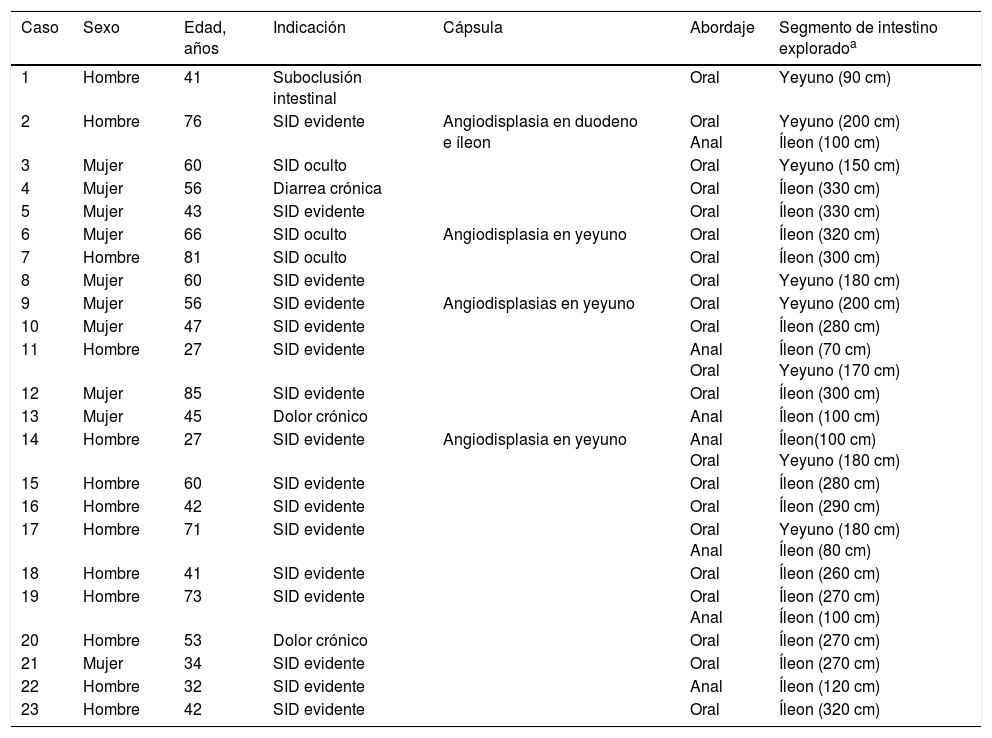
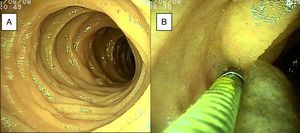
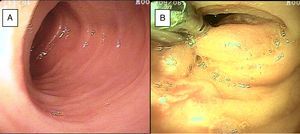
ResultadosSe incluyeron 28 enteroscopias de doble balón realizadas a 23 pacientes, 10 mujeres y 13 hombres de 23 a 85 años edad (promedio de 52.95 años) durante el periodo comprendido entre el 28 de enero del 2015 y el 2 de abril del 2016, referidos de hospitales de tercer nivel de atención. Dieciséis pacientes tuvieron procedimientos con abordaje exclusivamente oral, 2 pacientes con abordaje anal y 5 (10 procedimientos) con abordaje por ambas vías. En todos los casos que tuvieron inserción anal la preparación intestinal fue adecuada (≥ 6 puntos en la escala de Boston), salvo en uno, el cual presentaba hemorragia masiva que impidió la identificación de la lesión dentro de intestino delgado. Las indicaciones principales (tabla 1) del procedimiento fueron: 19 pacientes con sangrado de intestino delgado, de los cuales 16 fueron referidos con diagnóstico de sangrado de intestino delgado evidente (SIDE) y 3 con sangrado de intestino delgado oculto (SIDO) manifestado por anemia con prueba positiva de guayaco en heces; 2 pacientes con dolor abdominal crónico; un paciente con diagnóstico de diarrea crónica, y un paciente con diagnóstico de suboclusión intestinal intermitente. Todos los pacientes tenían endoscopia alta y baja sin hallazgos anormales que justificaran el motivo de la referencia; todos los casos de sangrado de intestino delgado contaban con tomografía de abdomen normal como parte de su estudio. Solo 3 pacientes con diagnóstico de SIDE y uno SIDO contaban con estudio previo de cápsula endoscópica (tabla 1). En la figura 1 se observa mucosa normal de duodeno (A) y yeyuno (B) tatuada con tinta de carbono orgánica.
Principales características demográficas, indicaciones, abordaje y alcance de exploración
| Caso | Sexo | Edad, años | Indicación | Cápsula | Abordaje | Segmento de intestino exploradoa |
|---|---|---|---|---|---|---|
| 1 | Hombre | 41 | Suboclusión intestinal | Oral | Yeyuno (90 cm) | |
| 2 | Hombre | 76 | SID evidente | Angiodisplasia en duodeno e íleon | Oral Anal | Yeyuno (200 cm) Íleon (100 cm) |
| 3 | Mujer | 60 | SID oculto | Oral | Yeyuno (150 cm) | |
| 4 | Mujer | 56 | Diarrea crónica | Oral | Íleon (330 cm) | |
| 5 | Mujer | 43 | SID evidente | Oral | Íleon (330 cm) | |
| 6 | Mujer | 66 | SID oculto | Angiodisplasia en yeyuno | Oral | Íleon (320 cm) |
| 7 | Hombre | 81 | SID oculto | Oral | Íleon (300 cm) | |
| 8 | Mujer | 60 | SID evidente | Oral | Yeyuno (180 cm) | |
| 9 | Mujer | 56 | SID evidente | Angiodisplasias en yeyuno | Oral | Yeyuno (200 cm) |
| 10 | Mujer | 47 | SID evidente | Oral | Íleon (280 cm) | |
| 11 | Hombre | 27 | SID evidente | Anal Oral | Íleon (70 cm) Yeyuno (170 cm) | |
| 12 | Mujer | 85 | SID evidente | Oral | Íleon (300 cm) | |
| 13 | Mujer | 45 | Dolor crónico | Anal | Íleon (100 cm) | |
| 14 | Hombre | 27 | SID evidente | Angiodisplasia en yeyuno | Anal Oral | Íleon(100 cm) Yeyuno (180 cm) |
| 15 | Hombre | 60 | SID evidente | Oral | Íleon (280 cm) | |
| 16 | Hombre | 42 | SID evidente | Oral | Íleon (290 cm) | |
| 17 | Hombre | 71 | SID evidente | Oral Anal | Yeyuno (180 cm) Íleon (80 cm) | |
| 18 | Hombre | 41 | SID evidente | Oral | Íleon (260 cm) | |
| 19 | Hombre | 73 | SID evidente | Oral Anal | Íleon (270 cm) Íleon (100 cm) | |
| 20 | Hombre | 53 | Dolor crónico | Oral | Íleon (270 cm) | |
| 21 | Mujer | 34 | SID evidente | Oral | Íleon (270 cm) | |
| 22 | Hombre | 32 | SID evidente | Anal | Íleon (120 cm) | |
| 23 | Hombre | 42 | SID evidente | Oral | Íleon (320 cm) |
SID: Sangrado intestino delgado.
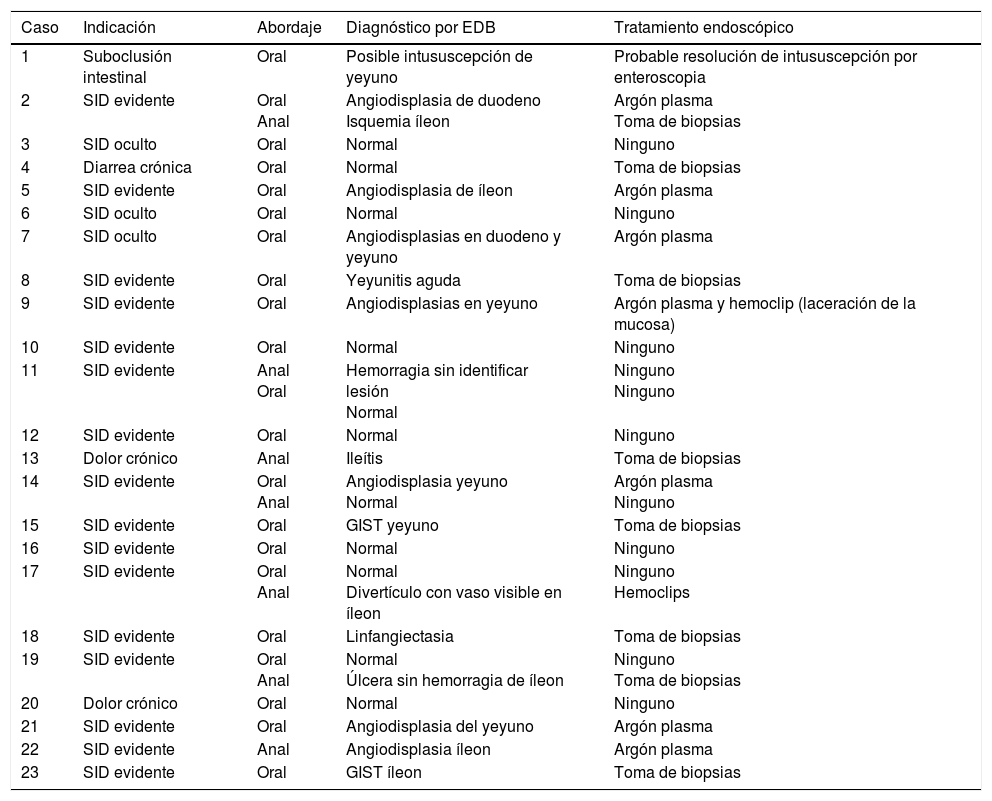
En la tabla 1 se describe el segmento de intestino delgado explorado durante cada procedimiento. La media de inserción fue de 246.19cm (rango de 90-330 cm) después del píloro y de 95.71cm (rango de 70-120 cm) después de la válvula ileocecal. En ninguno de los casos fue posible explorar la totalidad del intestino delgado; en un paciente con abordaje oral se llegó hasta 50cm de la válvula ileocecal, lo cual fue corroborado por la localización del tatuaje con tinta durante la resección del segmento de intestino afectado por tumor del estroma gastrointestinal (GIST, por siglas en inglés) en el yeyuno localizado durante la EDB. En los 5 pacientes con ambos abordajes (oral y anal) tampoco fue posible la exploración completa del intestino, ya que no se observó el tatuaje realizado durante el primer estudio. El abordaje oral y anal se llevó a cabo en el mismo evento en 4 pacientes; en el último paciente se realizó primero abordaje por vía anal y 2 días posteriores se realizó abordaje oral, ya que el paciente presentó hipotensión significativa (por hemorragia digestiva severa) durante el primer estudio que impidió continuar la exploración. En este último paciente la exploración inicial por vía anal alcanzó el íleon, en donde se encontraron abundantes restos de sangre fresca y coágulos que impidieron identificar el sitio de la hemorragia y sugirieron un sitio más proximal del mismo, por lo que se optó por abordaje por vía oral. En la tabla 2 se registran los diagnósticos encontrados y el tratamiento.
Diagnósticos por enteroscopia de doble balón y tratamiento endoscópico
| Caso | Indicación | Abordaje | Diagnóstico por EDB | Tratamiento endoscópico |
|---|---|---|---|---|
| 1 | Suboclusión intestinal | Oral | Posible intususcepción de yeyuno | Probable resolución de intususcepción por enteroscopia |
| 2 | SID evidente | Oral Anal | Angiodisplasia de duodeno Isquemia íleon | Argón plasma Toma de biopsias |
| 3 | SID oculto | Oral | Normal | Ninguno |
| 4 | Diarrea crónica | Oral | Normal | Toma de biopsias |
| 5 | SID evidente | Oral | Angiodisplasia de íleon | Argón plasma |
| 6 | SID oculto | Oral | Normal | Ninguno |
| 7 | SID oculto | Oral | Angiodisplasias en duodeno y yeyuno | Argón plasma |
| 8 | SID evidente | Oral | Yeyunitis aguda | Toma de biopsias |
| 9 | SID evidente | Oral | Angiodisplasias en yeyuno | Argón plasma y hemoclip (laceración de la mucosa) |
| 10 | SID evidente | Oral | Normal | Ninguno |
| 11 | SID evidente | Anal Oral | Hemorragia sin identificar lesión Normal | Ninguno Ninguno |
| 12 | SID evidente | Oral | Normal | Ninguno |
| 13 | Dolor crónico | Anal | Ileítis | Toma de biopsias |
| 14 | SID evidente | Oral Anal | Angiodisplasia yeyuno Normal | Argón plasma Ninguno |
| 15 | SID evidente | Oral | GIST yeyuno | Toma de biopsias |
| 16 | SID evidente | Oral | Normal | Ninguno |
| 17 | SID evidente | Oral Anal | Normal Divertículo con vaso visible en íleon | Ninguno Hemoclips |
| 18 | SID evidente | Oral | Linfangiectasia | Toma de biopsias |
| 19 | SID evidente | Oral Anal | Normal Úlcera sin hemorragia de íleon | Ninguno Toma de biopsias |
| 20 | Dolor crónico | Oral | Normal | Ninguno |
| 21 | SID evidente | Oral | Angiodisplasia del yeyuno | Argón plasma |
| 22 | SID evidente | Anal | Angiodisplasia íleon | Argón plasma |
| 23 | SID evidente | Oral | GIST íleon | Toma de biopsias |
EDB: enteroscopia de doble balón; GIST: tumor del estroma gastrointestinal; SID: sangrado intestino delgado.
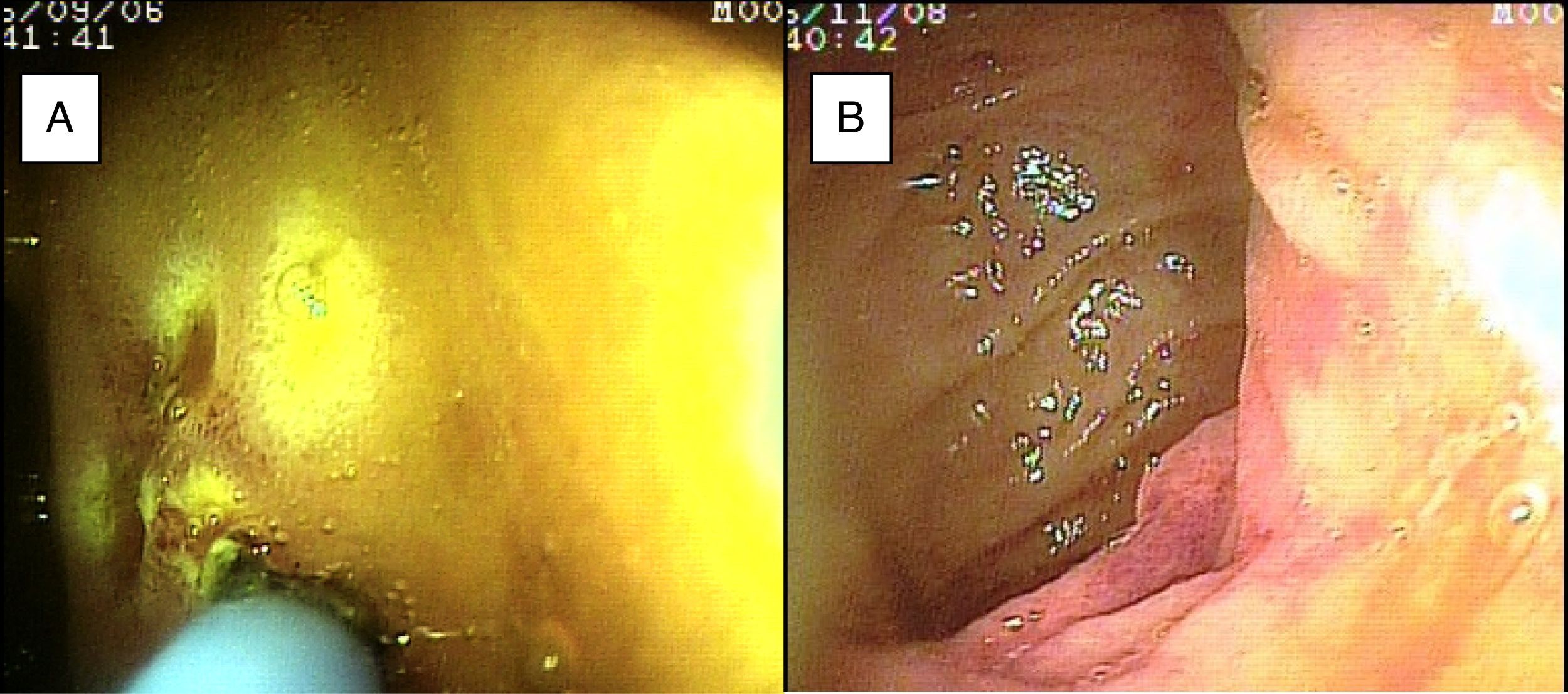
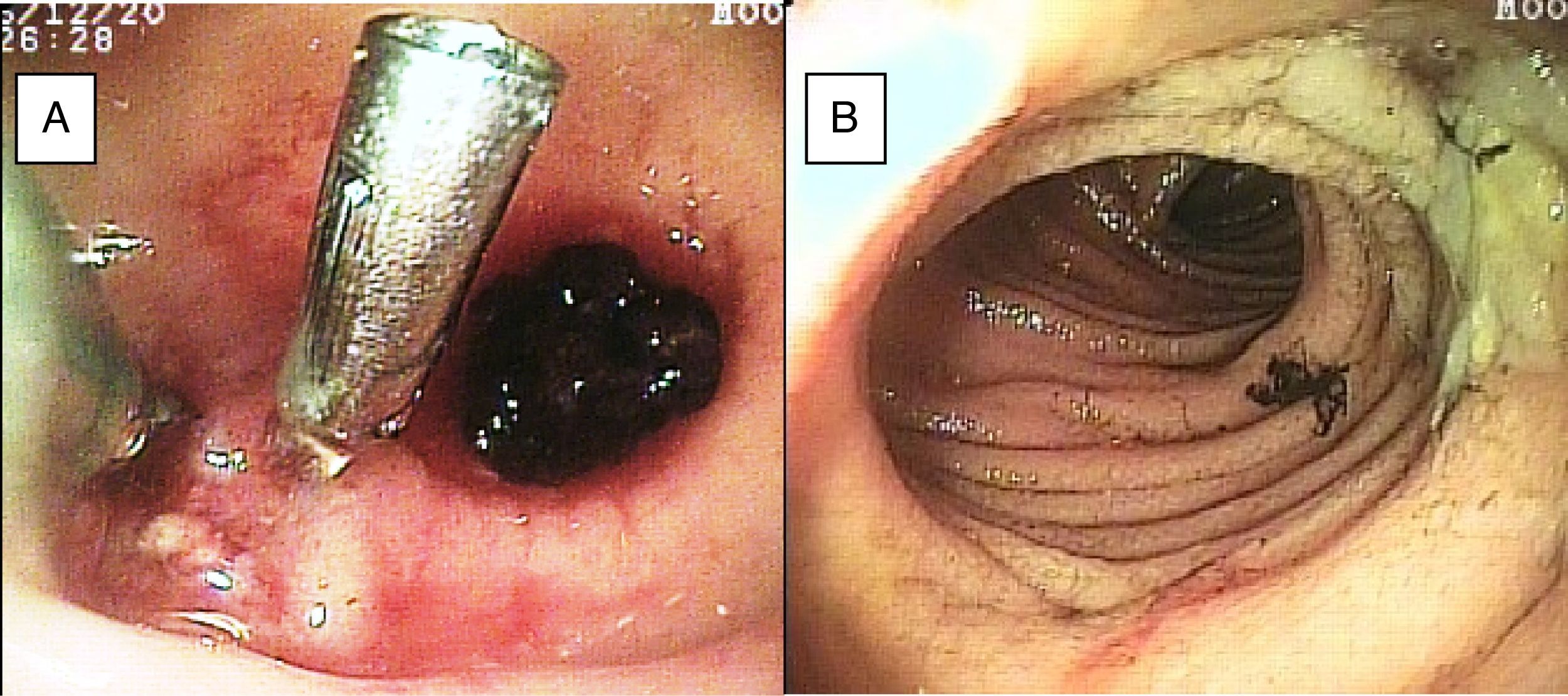
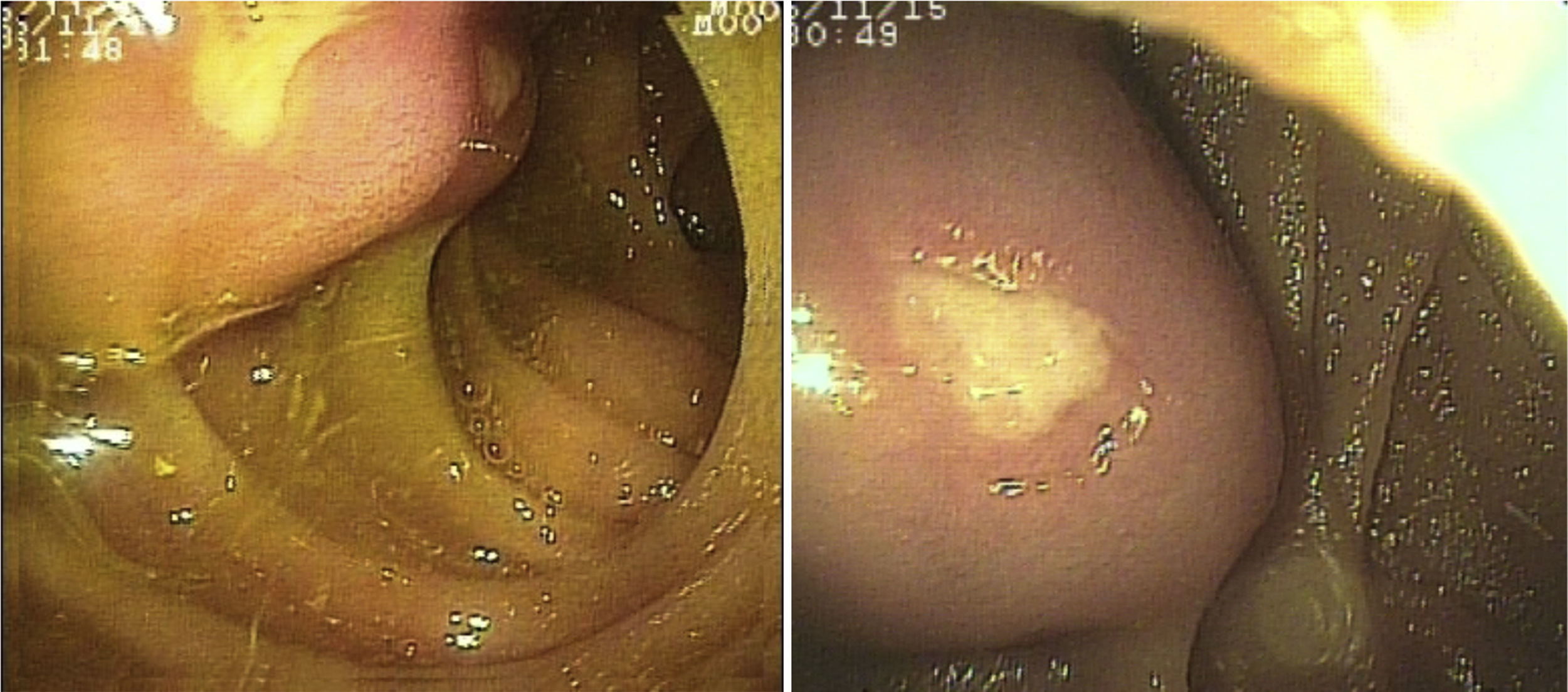
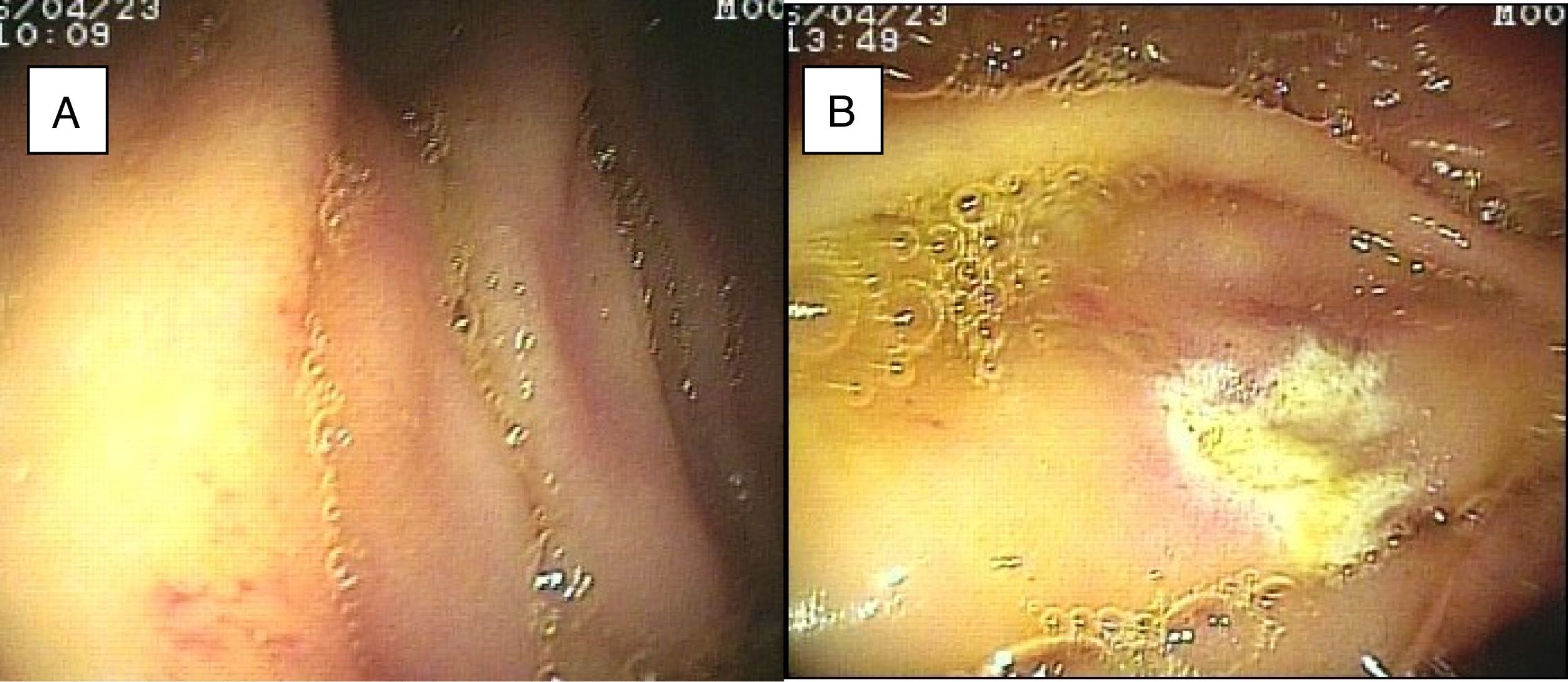
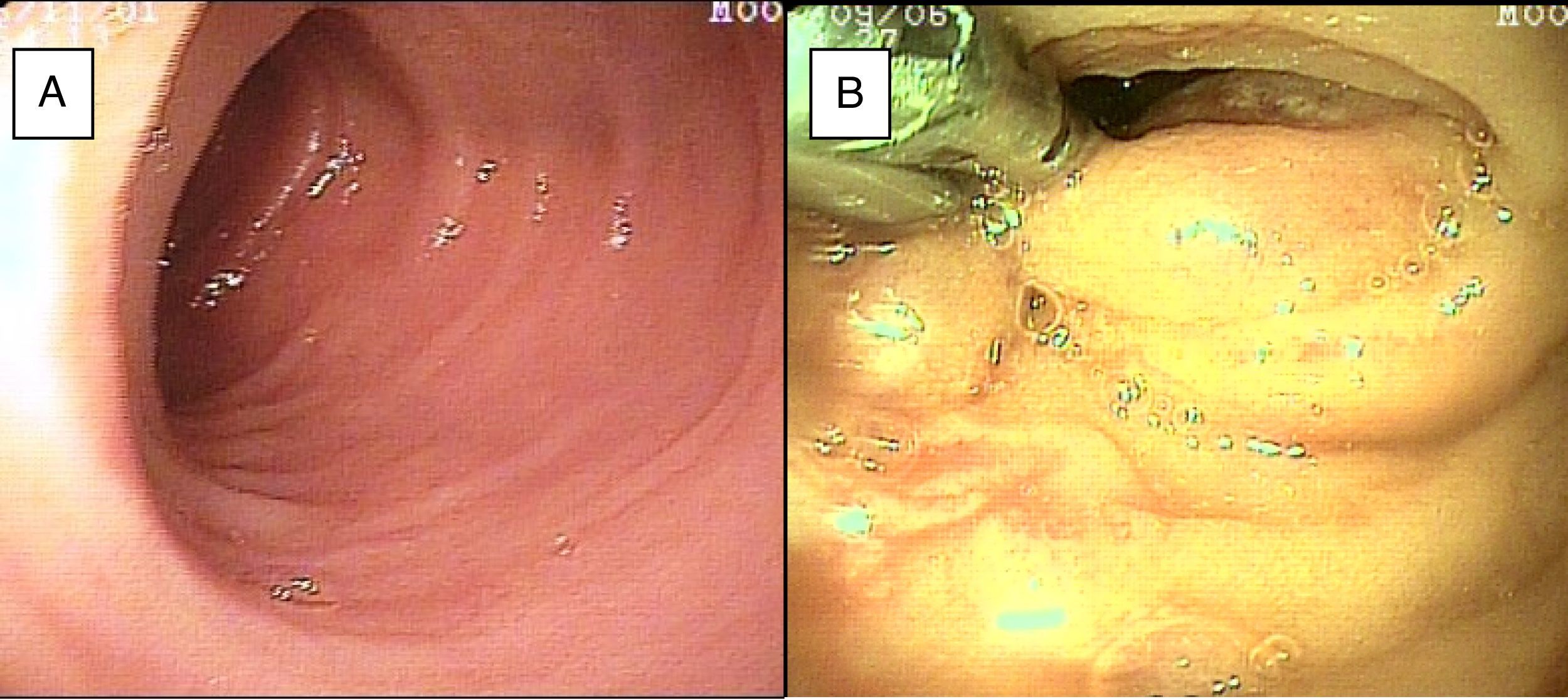
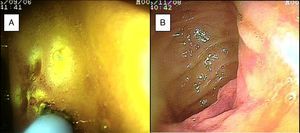
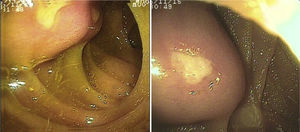
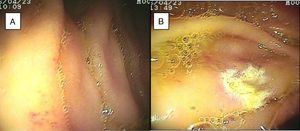
El sangrado de intestino delgado fue la principal indicación del estudio en el 82.6% (19 pacientes); 16 fueron referidos con diagnóstico de SIDE y 5 tuvieron abordaje por las 2 vías debido a existencia de sangrado activo (ya que durante la primer enteroscopia no fue posible identificar la causa de la hemorragia); uno de ellos presentó angiodisplasia en duodeno (fig. 2A) y cambios endoscópicos de isquemia en íleon; otro presentó angiodisplasia en yeyuno (fig. 2B); en el tercer caso se encontró un divertículo con coágulo y vaso visible, y se trató satisfactoriamente con colocación de hemoclips (fig. 3A); el cuarto paciente (fig. 3B) presentó una lesión ulcerada de aspecto tumoral en íleon (reporte histológico de úlcera profunda benigna) y el último caso con ambos abordajes se trató de un paciente con enfermedad renal crónica en hemodiálisis, en el cual el abordaje anal inicial mostró abundante sangre fresca en íleon por hemorragia activa complicada con hipotensión severa que obligó a suspender el procedimiento, por lo que se realizó una nueva enteroscopia 2 días después por vía oral ante la sospecha de que se tratara de una lesión más proximal, sin encontrar el sitio de la hemorragia en este nuevo abordaje. Este último paciente no presentó nuevos episodios de hemorragia durante las siguientes semanas. El resto de los pacientes con diagnóstico de SIDE (11 pacientes) presentaron un solo tipo de abordaje, 10 por vía oral y uno por vía anal. De los 11 pacientes, 4 tuvieron angiodisplasias (2 en yeyuno y los otros 2 en íleon), uno presentó yeyunitis aguda, 2 pacientes GIST ulcerados en el yeyuno (fig. 4) e íleon (corroborados por biopsias endoscópicas y pieza quirúrgica, ya que fueron referidos a cirugía electiva con resección intestinal); otro paciente presentó una lesión polipoide con reporte histopatológico de linfangiectasia y en 3 pacientes la enteroscopia fue normal. Uno de los pacientes con angiodisplasia en el yeyuno inicialmente fue abordado por vía oral; sin embargo, debido a que la magnitud del sangrado orientaba a la sospecha de una lesión en íleon terminal, se decidió realizar abordaje anal, encontrando este segmento sin alteraciones. Los 3 pacientes enviados con diagnóstico de SIDO tuvieron abordaje oral, 2 de ellos con enteroscopias normales y el tercero con angiodisplasias en duodeno y yeyuno (fig. 5A antes y 5B después de la aplicación tratamiento con argón plasma).
En el paciente referido con diagnóstico de suboclusión intestinal intermitente, el abordaje se realizó por vía oral y se encontraron cambios de posible intususcepción en yeyuno, resuelta por EDB. En el paciente con diarrea crónica el abordaje fue por vía oral, con hallazgos endoscópicos normales; se tomaron biopsias de la mucosa, de las cuales no se reportaron alteraciones. En uno de los pacientes enviado con diagnóstico de dolor abdominal crónico, el abordaje fue realizado por vía oral y en el otro por vía anal; en este último se encontraron cambios endoscópicos e histológicos de ileítis inespecífica (fig. 6A) y en el primero los hallazgos fueron normales.
Del total de 28 enteroscopias realizadas, en 8 procedimientos se tomaron biopsias con pinza, en 7 se aplicó terapia con argón plasma, en 2 se aplicaron hemoclips (uno por hallazgo de hemorragia reciente con vaso visible dentro de un divertículo y otro por laceración profunda de la mucosa durante la aplicación de argón plasma), en uno la EDB resolvió la posible intususcepción encontrada en yeyuno y 11 procedimientos no requirieron de intervención (hallazgos normales). En todos los casos la intervención terapéutica fue eficaz.
En lo referente a las complicaciones mayores por el procedimiento, un paciente presentó hipotensión por hemorragia activa que obligó a suspender el estudio y fue nuevamente realizado 2 días después, sin nuevas complicaciones; otro presentó laceración profunda de la mucosa durante la aplicación de argón plasma, que fue detectada durante el mismo procedimiento y tratada con colocación de 2 hemoclips. Esta laceración solo fue documentada por apariencia endoscópica, sin usar otros métodos de comprobación (fig. 6B). Dos pacientes fueron referidos a cirugía electiva y resección intestinal por diagnóstico de GIST.
Al tratarse de un estudio transversal, no se realizó seguimiento de la evolución de los pacientes; sin embargo, mantuvimos contacto con el médico tratante para la aparición de complicaciones y en los casos en que se tomaron biopsias endoscópicas o fueron referidos a cirugía (solo 2 pacientes). Por lo anterior, tampoco realizamos seguimiento a largo plazo ni se evaluaron las tasas de resangrado u otros síntomas tras la aplicación de alguna terapia endoscópica.
Discusión y conclusionesHan pasado 15 meses aproximadamente desde que hemos iniciado la realización de EDB en nuestra unidad de endoscopia digestiva. En este periodo hemos realizado 28 EDB a 23 pacientes; el 69.5% de ellos (16 de 23) tuvieron procedimientos con abordaje oral, el 8.6% (2 de 23) abordaje anal y el 21.7% (5 de 23 pacientes; 10 procedimientos) ambos abordajes (oral y anal). El abordaje oral representó la vía de estudio más empleada en nuestros pacientes, lo cual concuerda con otros estudios11-14. La EDB por vía oral es el abordaje inicial recomendado cuando no existe una orientación clínica o por otros métodos de estudio (como la cápsula endoscópica y radiológicos), que indiquen que las lesiones se encuentren en la parte terminal del intestino delgado5,15. El sangrado de intestino delgado, que en nuestro grupo de estudio incluyó a los subtipos SIDE y SIDO, fue la principal indicación de EDB (82.6%; 19 de 23 pacientes). Esta ha sido también la principal indicación de otros estudios11-14. Sin embargo, la frecuencia de esta indicación de nuestro estudio fue más alta a la reportada por otros autores. Mönkemüller et al. reportaron que el 55% de sus pacientes fueron sometidos a EDB por esta misma indicación13, mientras que di Caro et al., en su estudio realizado en 4 centros europeos, tuvieron una frecuencia del 53%11 y Kita et al. en el 49.2%12. En un reporte más reciente realizado por Akarsu et al. en un solo centro en Turquía, el sangrado de intestino delgado representó la principal indicación de EDB en el 26%14. En algunos de estos trabajos han separado en categorías distintas a los pacientes con anemia, SIDO y SIDE11,14, lo cual puede contribuir en las diferencias de frecuencia encontradas, ya que en nuestro estudio fueron incluidos en el mismo grupo. Otro factor que puede estar asociado a lo anterior es el reducido número de nuestra muestra. Otras indicaciones de EDB en nuestro estudio fueron: dolor abdominal crónico en el 8.69%, diarrea crónica en el 4.34% y suboclusión intestinal intermitente en el 4.34%.
La eficacia diagnóstica general reportada en la literatura para EDB oscila ampliamente del 40-80% y la tasa de intervención terapéutica entre el 15-55%11-17. En nuestro estudio, la tasa de eficacia diagnóstica de manera general para la EDB fue del 65.21%, la intervención terapéutica del 39.1% y la toma de biopsias del 34.7%. La tasa de éxito de enteroscopia completa reportada por otros autores varía ampliamente desde el 8%13 hasta el 77.4%12. En nuestro estudio, no fue posible la exploración completa del intestino delgado en ninguno de los pacientes con indicación de realizarla (5 casos). En 4 de los 5 pacientes con ambos abordajes fueron identificadas lesiones que justificaran el motivo de referencia (y, por tanto, el objetivo del procedimiento), y en el quinto paciente la hipotensión por hemorragia obligó a suspender la exploración. En 3 de estos 5 pacientes, a pesar de no poder realizar la exploración completa del intestino, 2 tuvieron lesiones identificables y uno dejo de tener sangrado activo, por lo que esto sumado a la evolución favorable puede ser suficiente para el manejo inicial, procediendo a indicar la realización de un estudio de cápsula endoscópica de manera posterior para descartar lesiones residuales. Desafortunadamente, en nuestro estudio no se dio seguimiento a largo plazo a los pacientes para la indicación de este procedimiento. Las razones antes descritas, junto con el reducido grupo de pacientes con ambos abordajes, contribuyeron a la nula tasa de enteroscopia completa en nuestro estudio.
El sangrado digestivo sin una lesión evidente tras realizar endoscopia alta y colonoscopia ha sido denominado anteriormente como sangrado digestivo de origen oscuro. Es causa del 5% de las hemorragias digestivas. Tiene su origen en el intestino delgado (entre la ampolla de Vater y la válvula ileocecal) en el 60-80% de los casos, y el resto en lesiones en esófago, estómago, duodeno proximal y colon que pasan desapercibidas durante la exploración endoscópica inicial6,7,15,18-21. Recientemente, se ha propuesto el cambio de nomenclatura para esta entidad, adoptándose la de sangrado de intestino delgado antes de realizar estudio con cápsula endoscópica en pacientes con endoscopia alta y baja normales. El SIDE es aquel que se manifiesta con melena o hematoquecia, mientras que el SIDO presenta anemia con o sin prueba de guayaco positiva en heces. De acuerdo con la actual terminología, el sangrado digestivo de origen oscuro se deberá emplear en aquellos casos con sangrado digestivo sin alteraciones en la endoscopia alta y baja, cápsula endoscópica y/o enteroscopia y estudios radiológicos22. En nuestro estudio empleamos estos nuevos términos. En la actualidad, la cápsula endoscópica y la EDB constituyen los métodos principales de estudio del sangrado de intestino delgado, con una tasa de detección diagnóstica similar (61% vs. 55.5%, respectivamente)1; sin embargo, existe consenso en que el método de estudio inicial de elección es la cápsula endoscópica1,5-7,15-24. La EDB puede tener un papel primario en este grupo de pacientes cuando no se disponga de la cápsula endoscópica o cuando esté contraindicada. Por otro lado, existe evidencia de que la EDB de urgencia (definida como aquella que se realiza en las primeras 24-72 h) puede también desempeñar un papel inicial, ya que permite el diagnóstico con alta probabilidad del 70-90% y tratamiento durante el mismo procedimiento1. Algunos autores han reportado algunos determinantes de la eficacia diagnóstica de la cápsula endoscópica, como son: hemorragia activa en el momento del estudio (92.3%), SIDO (44.2%) y sangrado de intestino delgado remitido (12.9%), o el momento de realizarla (92% vs. 34% antes o después de 15 días del último episodio de sangrado)1,18. Las tasas de detección diagnóstica son similares para la EDB de acuerdo con los anteriores determinantes, sobre todo cuando se realiza poco después de la hemorragia (hasta un mes del último episodio de sangrado evidente)1. En nuestro grupo de pacientes con sangrado de intestino delgado tuvimos una tasa diagnóstica general del 68.42%. Así mismo, en el subgrupo de pacientes con SIDE, la tasa de eficacia diagnóstica fue más elevada (75%) que en el grupo de SIDO (33.33%). El realizar EDB orientada por videocápsula endoscópica previa mejora la sensibilidad diagnóstica de la primera (73-93%)7,18,23. Solo 4 (21%) de nuestros pacientes de este grupo de estudio contaban con estudio de cápsula endoscópica positiva que permitieron guiar la EDB (debido al alto costo y la baja disponibilidad) y en todos los casos de SIDE los procedimientos endoscópicos se realizaron en los siguientes días al último episodio de sangrado, contribuyendo a mejorar nuestra tasa de detección. Las lesiones más frecuentes encontradas fueron angiodisplasias en el 36.8%. Lo anterior concuerda con reportes previos donde se ha encontrado una mayor frecuencia de estas lesiones en este grupo de estudio en países occidentales y úlcera y/o erosiones en países asiáticos5,6,11-13,18,21. Los GIST representaron el 10.5% de nuestro grupo de pacientes con sangrado de intestino delgado y fueron la segunda lesión más frecuentemente encontrada, uno localizado en el yeyuno y otro de localización en el íleon proximal. Con respecto a esto último, He et al., en su estudio de EDB de tumores mesenquimatosos de intestino delgado, reportaron que son más frecuentes en hombres, con una edad promedio de 47.7 años, la mayoría se presenta con manifestaciones de sangrado de intestino delgado (81.8%) y dolor abdominal (10.4%), aparecen generalmente como una lesión de superficie no lisa, que protruye hacia la luz intestinal, con presencia de una úlcera o erosión superficial, y se localizan con mayor frecuencia en el yeyuno y el íleon; en su reporte de 9 años, obtuvieron una tasa de confirmación por biopsia endoscópica baja (12.2%), siendo el más común el tumor de GIST25. Mitsui et al. describieron una tasa de confirmación por biopsia endoscópica más elevada (40.9%)26. Las características generales encontradas en nuestros pacientes son similares a las anteriores; sin embargo, en nuestros 2 pacientes fue posible la confirmación histológica del diagnóstico previo al manejo quirúrgico. Otras lesiones menos frecuentes fueron: linfangiectasia, divertículo de íleon con sangrado, úlcera benigna de íleon e ileítis inespecífica (5.2% cada una).
La tasa de eficacia diagnóstica en el resto de subgrupos de nuestro estudio (con excepción del subgrupo de suboclusión intestinal intermitente) fue mucho más baja que la encontrada en el grupo de pacientes con sangrado de intestino delgado, y fueron las siguientes: 50% para dolor abdominal crónico, 100% para suboclusión intestinal intermitente y 0% para diarrea crónica. Estas tasas bajas de eficacia han sido descritas en otros trabajos5. Las principales complicaciones reportadas de la EDB son: dolor abdominal (hasta 20%) y pancreatitis aguda (0.3%), y se incrementan si durante la enteroscopia se desarrollan intervenciones terapéuticas como polipectomía, en las cuales se presentan mayores tasas de hemorragia o perforación (10%)7. En nuestro estudio se presentaron 2 complicaciones mayores (8.6% 2-23), una laceración profunda de la mucosa tras aplicación de argón plasma, la cual se trató exitosamente con 2 hemoclips, y otra inherente al paciente (hipotensión por hemorragia severa y activa), lo cual se encuentra dentro del rango de complicaciones previstos. La edad no parece ser factor de riesgo para la aparición de estas complicaciones. Choi et al. encontraron una menor tasa de complicaciones en pacientes mayores de 65 años, con respecto a los menores de esta edad, llevados a EDB (1.7% vs. 2.6%), aun cuando el primer grupo tuvo un mayor número de intervenciones terapéuticas27.
Se requerirá aumentar el número de pacientes de nuestro estudio, en especial de aquellos subgrupos con diarrea y dolor abdominal crónicos, para corroborar los datos previamente descritos.
En conclusión, para el estudio y el manejo de enfermedades originadas en el intestino delgado, la EDB es un método eficaz y seguro, con una elevada tasa diagnóstica y terapéutica, especialmente para aquellos pacientes con SIDE, en donde pudiera tener un papel principal ante otros métodos de estudio.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónNo se recibió patrocinio de ningún tipo para llevar a cabo este estudio.
Conflicto de interesesLos autores declaran que no existe ningún conflicto de interés.