La tuberculosis (TB) es una enfermedad infecciosa, causada por Mycobacterium tuberculosis, cuya localización más frecuente es pulmonar. La TB extrapulmonar puede comprometer, en orden de frecuencia, los ganglios linfáticos, el aparato genitourinario, osteoarticular, meníngeo y digestivo. El compromiso digestivo puede presentarse en cualquier segmento del tracto gastrointestinal, siendo más frecuente en la región ileocecal1-3.
La TB intestinal puede presentarse clínica y endoscópicamente similar a otras enfermedades como neoplasias y enfermedad de Crohn (EC), por lo que es importante el alto índice de sospecha y la realización de estudios microbiológicos para confirmar el diagnóstico en forma precoz. El diagnóstico diferencial entre EC y TB puede ser difícil, especialmente en áreas de infección endémica y pacientes inmunodeprimidos, pero deben realizarse los esfuerzos dado que en el caso de diagnóstico erróneo de EC el inicio de tratamiento inmunosupresor podría agravar la TB1-4.
En Latinoamérica, la incidencia de TB durante el 2015 fue de 22 casos por 100,000 habitantes, siendo en México de 17 casos por 100,000 habitantes, lo cual refleja que la enfermedad continúa representando un problema de salud pública. En Chile, la incidencia de TB reportada el año 2014 fue de 12.3 por 100,000 habitantes, siendo la TB extrapulmonar el 21.3% del total de casos nuevos. La coinfección por el VIH es uno de los principales factores de riesgo para el desarrollo de esta enfermedad5,6.
La manifestación clínica de la TB dependerá del segmento intestinal comprometido, describiéndose dolor abdominal en el 85% de los pacientes, baja de peso en el 66%, fiebre en el 35-50% y diarrea en el 20% de los casos. Se reportan casos en la literatura con cuadro clínico de obstrucción intestinal y de hemorragia digestiva masiva secundaria a TB2,3,7.
La TB rectal es poco frecuente, inclusive en áreas con alta prevalencia de la enfermedad como Asia y África. Se puede presentar clínicamente con rectorragia o diarrea y endoscópicamente suele observarse una estenosis concéntrica que plantea el diagnóstico diferencial con neoplasia, por lo que se requiere la obtención de biopsias por vía endoscópica e incluso hay casos descritos que han requerido resección quirúrgica para establecer el diagnóstico1-4,8.
Las técnicas para identificar la presencia de M. tuberculosis en biopsias de tejido incluyen la tinción ácido-alcohol resistente de Ziehl Neelsen (ZN), que posee baja sensibilidad y especificidad, el cultivo, que requiere de 3 a 8 semanas para el desarrollo e identificación de la micobacteria, y las técnicas de reacción en cadena de la polimerasa en tiempo real (RT-PCR). El diagnóstico molecular mediante RT-PCR permite detectar ADN del complejo M. tuberculosis en tejido obtenido mediante biopsias endoscópicas permitiendo un diagnóstico rápido, con buena sensibilidad (70%) y alta especificidad (90-95%)2,9,10.
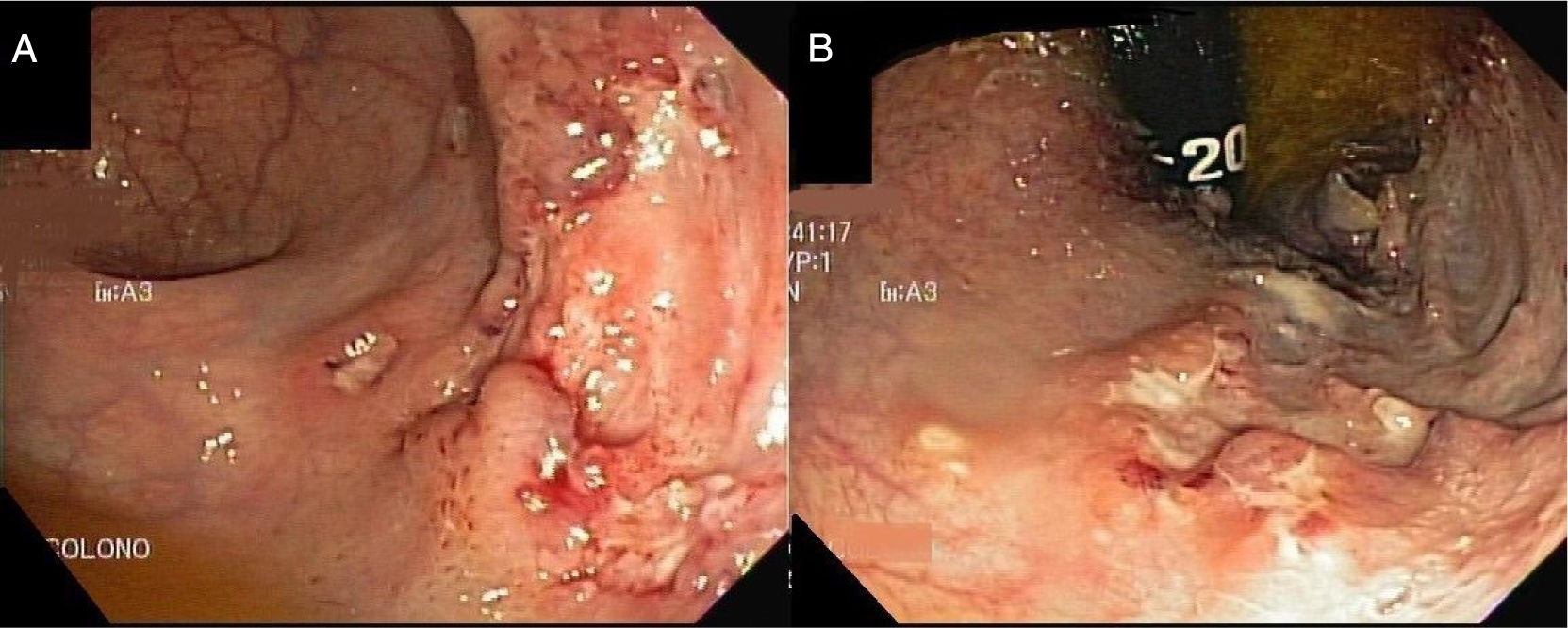
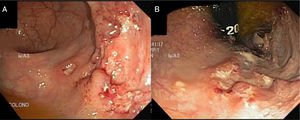
Presentamos el caso de un paciente de sexo masculino de 55 años, sin antecedentes mórbidos, con cuadro de 7 meses de evolución caracterizado por episodios de rectorragia a lo cual se agregaba fatiga, anorexia, baja de peso no cuantificada y sensación febril. Se realizó un estudio donde destacó hemograma normal, proteína C reactiva baja, albúmina 4.2g/dL; la colonoscopia con ileoscopía mostró lesión deprimida de recto. El estudio histopatológico de la lesión rectal concluyó rectitis crónica activa erosiva con proceso granulomatoso, tinción de ZN negativa. Se planteó EC iniciando terapia con 5 aminosalicilatos. El paciente persistió con los síntomas descritos, por lo que consultó en nuestro centro. Se solicitó estudio con TAC de tórax y abdomen-pelvis que concluyeron patrón nodular pulmonar bilateral difuso, engrosamiento parietal concéntrico del recto con adenopatías perirrectales, engrosamiento nodular del omento mayor, leve ascitis y múltiples adenopatías abdominopélvicas que plantearon el diagnóstico de enfermedad granulomatosa; no era descartable el origen neoplásico. Se realizó nueva colonoscopia donde se describió mucosa de íleon y colon sin lesiones; en recto se observaron varias úlceras de 5-6mm cubiertas por fibrina y una gran lesión ulcerada de bordes irregulares con centro con exudado fibrinoide (fig. 1).
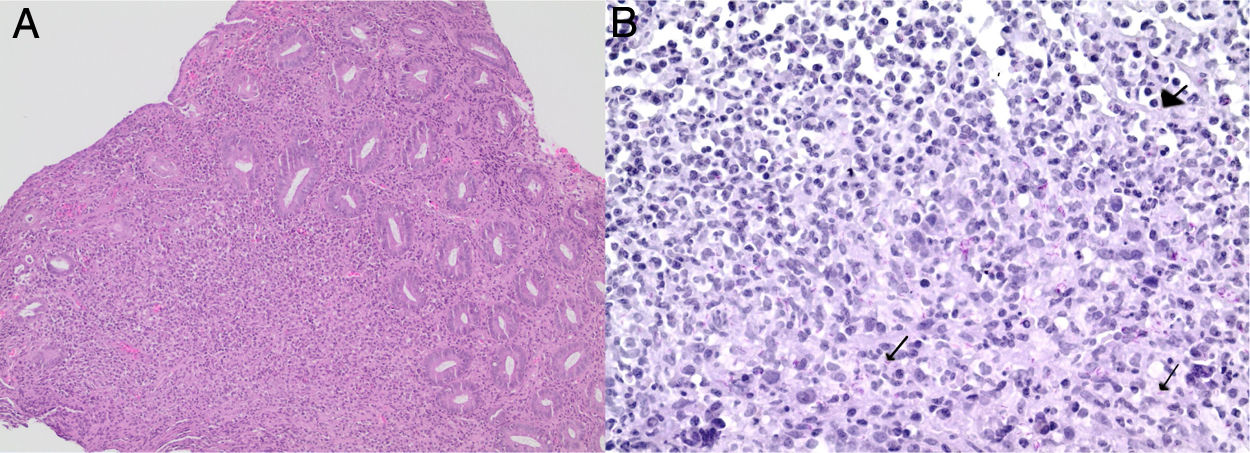
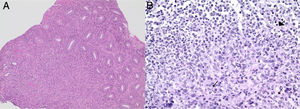
Se envió una muestra de tejido para el estudio de PCR para M. tuberculosis que resultó positivo. El estudio histopatológico reveló acentuado infiltrado difuso constituido por histiocitos, linfocitos y escasos neutrófilos con abscesos crípticos; glándulas con disminución de mucosecreción y atipias reactivas, sin neoplasia; la tinción de ZN demostró presencia de bacilos ácido-alcohol resistentes en recto (fig. 2). Se estableció el diagnóstico de TB rectal; se solicitó estudio de VIH que resultó positivo. Se inició terapia antituberculosa y antirretroviral, con mejoría clínica.
Nuestro caso se trató de un paciente con cuadro clínico inespecífico, con estudio endoscópico y microbiológico que concluyó lesión rectal secundaria a TB. Existen escasos reportes en la literatura de TB rectal, y dado que la enfermedad puede simular otras patologías es importante considerarla dentro del diagnóstico diferencial, especialmente en pacientes inmunosuprimidos y en países con mayor incidencia de la enfermedad. La disponibilidad de técnicas de PCR para Mycobacterium es una herramienta útil en el diagnóstico dada la baja sensibilidad de la tinción de ZN en el estudio histopatológico. En el caso de nuestro paciente, ambos exámenes demostraron la presencia de M. tuberculosis permitiendo la confirmación diagnóstica y el inicio del tratamiento adecuado. En pacientes con sospecha clínica de TB o con lesiones endoscópicas sugerentes, una posible recomendación es realizar estudio de PCR para M. tuberculosis de tejido intestinal dado que favorece el diagnóstico rápido y con alto rendimiento.
Consideraciones éticasEl estudio fue aprobado por el comité de ética-científico del Hospital Clínico Universidad de Chile y el paciente entregó consentimiento informado por escrito. Los autores declaran que este artículo no contiene información personal que permita identificar a los pacientes.
FinanciaciónNo se recibió patrocinio alguno para realizar este artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.