El objetivo de nuestro estudio fue evaluar la asociación entre la resistencia a la insulina y la respuesta al IFN-alfa y ribavirina en pacientes pediátricos con hepatitis C crónica.
MétodosEl estudio incluyó a 26 pacientes con hepatitis C crónica (edad promedio: 12.5±1.96 años, M/F: 3.33). Previo ayuno se evaluaron la glucosa, la insulina y los niveles de péptido C, en conjunto con valores de HOMA-IR, HOMA-B y QUICKI. Se determinó la asociación entre estos parámetros y la respuesta al tratamiento.
ResultadosCinco (19.2%) de los 26 pacientes analizados (2 [21.4%] con respuesta al tratamiento y 3 [16.6%] sin respuesta al tratamiento) presentaron resistencia a la insulina (p=1.00). No existieron diferencias significativas entre los pacientes con y sin respuesta al tratamiento respecto a la glucosa, la insulina, los niveles de péptido C o los valores de HOMA-IR, HOMA-B y QUICKI (p>0.05).
ConclusionesNo se estableció una asociación significativa entre la resistencia a la insulina y la respuesta al IFN-alfa y ribavirina en niños con hepatitis C crónica.
The aim of our study was to evaluate the association between insulin resistance and the response to IFN-alpha and ribavirin in pediatric patients with chronic hepatitis C.
MethodsTwenty-six patients with chronic hepatitis C (mean age: 12.5 ± 1.96 years, M/F:3.33) were included in the study. Fasting glucose, insulin, and C-peptide levels, together with HOMA-IR, HOMA-B, and QUICKI values, were assessed. The association between those parameters and treatment response was determined.
ResultsFive (19.2%) of the 26 patients analyzed (2 [21.4%] with treatment response and 3 [16.6%] with no treatment response) had insulin resistance (p=1.00). There were no significant differences between the patients with and without treatment response with respect to fasting glucose, insulin, and C-peptide levels or HOMA-IR, HOMA-B, and QUICKI values (p>0.05).
ConclusionsNo significant association was establihed between insulin resistance and response to IFN-alpha and ribavirin, in children with chronic hepatitis C.
La infección por virus de hepatitis C (VHC) a menudo lleva a enfermedad hepática crónica, con una prevalencia global estimada de cerca del 3%, lo que significa que más de 170 millones de personas pueden estar afectadas y en riesgo de hepatitis crónica, cirrosis hepática y carcinoma hepatocelular1.
La resistencia a la insulina (RI) se define como la habilidad disminuida para eliminar glucosa de la circulación sanguínea, en un nivel dado de insulina circulante2. Existen muchos estudios que reportan la incidencia de RI en pacientes con infección por VHC y su efecto en el progreso de la enfermedad y la respuesta a tratamiento, principalmente realizados en pacientes adultos2–19.
El tratamiento estándar para la infección por VHC consiste en la combinación de interferón más ribavirina (RBV). Muchos factores virales y de huésped han sido asociados a la ausencia de respuesta al tratamiento, como la línea base de carga viral, esteatosis, obesidad, RI, diabetes mellitus (DM) tipo 2, edad, sexo, etnicidad y genotipo. La enfermedad de hígado graso no alcohólico y la RI son los determinantes principales de la progresión de fibrosis y respuesta a la terapia antiviral2.
En el presente estudio se determinó la RI y su asociación con la respuesta al tratamiento con IFN-alfa y ribavirina en niños con hepatitis C crónica (HCC).
Materiales y métodoSe evaluó prospectivamente a 26 niños diagnosticados con VHC y se les dio seguimiento entre 1998 y 2014 en la División de Gastroenterología Pediátrica. Los pacientes con descompensación hepática, infección de hepatitis B concurrente, hepatitis autoinmune y enfermedades metabólicas, como la hemocromatosis y la deficiencia α1-antitripsina, fueron excluidos del estudio. Ninguno de los pacientes tenía DM o historia de DM en parientes de primer grado, o estaban recibiendo tratamiento que interactuara con la glucosa metabólica.
A todos los pacientes se les realizó de manera basal biometría hemática completa, pruebas bioquímicas de alanina aminotransferasa (ALT), aspartato aminotransferasa, fosfatasa alcalina, niveles de glucosa, péptido C e insulina en ayuno, y se les hicieron pruebas de anti-VHC y ARN VHC. La anti-VHC fue evaluada mediante la técnica de ELISA (acrónimo del inglés Enzyme-Linked ImmunoSorbent Assay [ensayo por inmunoabsorción ligado a enzimas]) (Cobas 8000 analizador modular, Roche Diagnostics, Mannheim, Alemania). La insulina y péptido C séricos fueron determinados mediante electroinmunoensayo (Cobas 8000 analizador modular, Roche Diagnostics, Mannheim, Alemania). El modelo homeostático para evaluar la RI (HOMA-IR por sus siglas en inglés) y el índice de sensibilidad a la insulina de verificación cuantitativa (QUICKI por sus siglas en inglés) fueron calculados dentro de 6 meses de la detección de infección crónica, antes de comenzar tratamiento.
El diagnóstico de HCC estuvo basado en niveles elevados de ALT y la detección de anticuerpos anti-VHC y ARN VHC, por medio de ELISA y RT-PCR respectivamente. Se realizó biopsia hepática de acuerdo con la técnica Menghini y se clasificó el grado de daño hepático de acuerdo con el índice de actividad histológica Knodell (HAI por sus siglas en inglés), en todos los casos. Todos los pacientes recibieron el tratamiento con IFN alfa y RBV. La respuesta al tratamiento fue definida como pérdida de ARN VHC 6 meses posteriores a la finalización de la terapia.
La RI fue calculada utilizando el método HOMA, con la siguiente ecuación: resistencia a la insulina (HOMA-IR)=insulina en ayuno (μU/ml)×glucosa en ayuno (mmol/l)/22.520. Los pacientes con niveles de HOMA-IR>2.5 fueron considerados resistentes a la insulina.
La estimación de la función de célula β como un porcentaje (HOMA %) fue calculada como 20 veces la insulina en ayuno (μU/ml)/(glucosa en ayuno [mmol]/l-3.5), asumiendo que adultos jóvenes normales tienen el 100% de la función de célula β20.
El QUICKI fue calculado a partir de los niveles de glucosa en ayuno en plasma (FPG por sus siglas en inglés) e insulina inmunorreactiva en ayuno (FIRI por sus siglas en inglés), de acuerdo con lo reportado por Katz et al.21, con la fórmula: QUICKI=1/(log [FIRImU/l]+log [FPGmg/dl]).
Análisis estadísticoEl análisis estadístico fue realizado utilizando el software SPSS 11.0 (SPSS Inc, Chicago, IL, EE. UU.). Los resultados fueron expresados como promedios±desviación estándar y porcentaje. El análisis fue realizado utilizando pruebas «t» de Student no pareadas, la prueba exacta de Fisher, la prueba de Chi cuadrado y ANOVA. La significación estadística fue determinada con un valor de p<0.05.
Consideraciones éticasSe obtuvieron los consentimientos informados por escrito de los padres de todos los pacientes, previo a realizar la biopsia y los demás procedimientos. Los experimentos solo fueron realizados en humanos. Los autores siguieron los protocolos de su centro de trabajo para la publicación de datos de los pacientes, manteniendo la anonimidad de los mismos. Los autores declaran que la investigación fue realizada de acuerdo con los principios de la Declaración de Helsinki (principios éticos para la investigación médica que involucra sujetos humanos, enmendada en octubre de 2013). El estudio fue aprobado por el comité de ética del hospital (17-09-2019/1349).
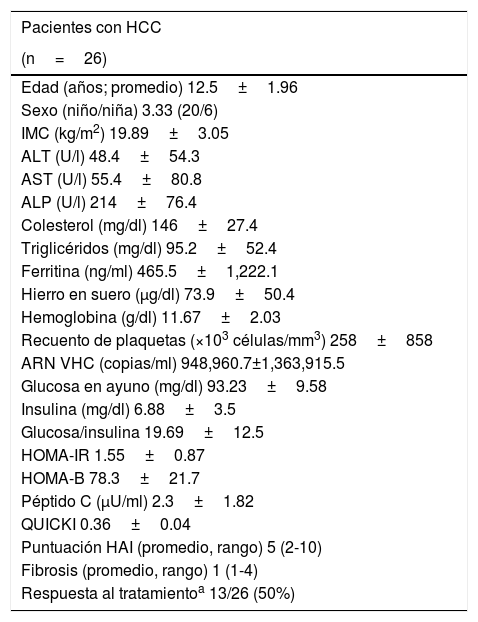
ResultadosLa edad de los pacientes tuvo un rango de entre 8.5 y 16 años (promedio 12.5±1.96), y la razón de M:F fue de 3.33. Cinco (19.2%) de los 26 pacientes en el estudio presentaron RI: 2 de los 13 pacientes con respuesta al tratamiento y 3 de los 13 pacientes sin respuesta al tratamiento (p=1.00). Las características clínicas y demográficas de los pacientes se muestran en la tabla 1.
Características y hallazgos de laboratorio en niños con hepatitis C
| Pacientes con HCC |
|---|
| (n=26) |
| Edad (años; promedio) 12.5±1.96 |
| Sexo (niño/niña) 3.33 (20/6) |
| IMC (kg/m2) 19.89±3.05 |
| ALT (U/l) 48.4±54.3 |
| AST (U/l) 55.4±80.8 |
| ALP (U/l) 214±76.4 |
| Colesterol (mg/dl) 146±27.4 |
| Triglicéridos (mg/dl) 95.2±52.4 |
| Ferritina (ng/ml) 465.5±1,222.1 |
| Hierro en suero (μg/dl) 73.9±50.4 |
| Hemoglobina (g/dl) 11.67±2.03 |
| Recuento de plaquetas (×103 células/mm3) 258±858 |
| ARN VHC (copias/ml) 948,960.7±1,363,915.5 |
| Glucosa en ayuno (mg/dl) 93.23±9.58 |
| Insulina (mg/dl) 6.88±3.5 |
| Glucosa/insulina 19.69±12.5 |
| HOMA-IR 1.55±0.87 |
| HOMA-B 78.3±21.7 |
| Péptido C (μU/ml) 2.3±1.82 |
| QUICKI 0.36±0.04 |
| Puntuación HAI (promedio, rango) 5 (2-10) |
| Fibrosis (promedio, rango) 1 (1-4) |
| Respuesta al tratamientoa 13/26 (50%) |
ALP: fosfatasa alcalina; ALT: alanina aminotransferasa; AST: aspartato aminotransferasa; HAI: índice de actividad hepática; HCC: hepatitis C crónica; HOMA-B: modelo homeostático para evaluar la función de la célula beta; HOMA-IR: modelo homeostático para evaluar la resistencia a la insulina; QUICKI: índice de sensibilidad a la insulina de verificación cuantitativa.
No existieron diferencias significativas en los valores HOMA-IR, HOMA-B, QUICKI, o en los niveles de glucosa, insulina o péptido C, de acuerdo con la etapa y grado de enfermedad hepática (p>0.05).
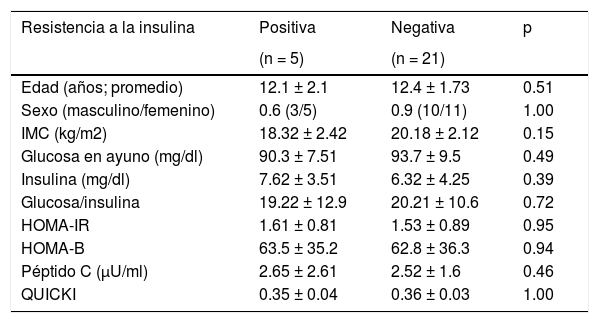
Los pacientes con y sin respuesta al tratamiento no presentaron diferencias significativas respecto a la edad, el sexo, el IMC, la carga viral de VHC, los niveles de ALT o el grado y etapa de enfermedad hepática (p>0.05). No existieron diferencias significativas entre los grupos con y sin respuesta al tratamiento, en términos de niveles de glucosa, insulina, péptido C, los valores de RI, HOMA-IR, HOMA-B, o QUICKI, ni hubo diferencias significativas en los pacientes con RI en los 2 grupos con relación a la edad, sexo, IMC, carga viral de VHC, niveles de ALT, grado y etapa de enfermedad hepática, niveles de glucosa, insulina o péptido C, o con respecto a valores de HOMA-IR, HOMA-B o QUICKI (p>0.05). La comparación de pacientes, de acuerdo con la RI, se muestra en la tabla 2.
Comparación de los pacientes con hepatitis C, según la resistencia a la insulina
| Resistencia a la insulina | Positiva | Negativa | p |
|---|---|---|---|
| (n = 5) | (n = 21) | ||
| Edad (años; promedio) | 12.1 ± 2.1 | 12.4 ± 1.73 | 0.51 |
| Sexo (masculino/femenino) | 0.6 (3/5) | 0.9 (10/11) | 1.00 |
| IMC (kg/m2) | 18.32 ± 2.42 | 20.18 ± 2.12 | 0.15 |
| Glucosa en ayuno (mg/dl) | 90.3 ± 7.51 | 93.7 ± 9.5 | 0.49 |
| Insulina (mg/dl) | 7.62 ± 3.51 | 6.32 ± 4.25 | 0.39 |
| Glucosa/insulina | 19.22 ± 12.9 | 20.21 ± 10.6 | 0.72 |
| HOMA-IR | 1.61 ± 0.81 | 1.53 ± 0.89 | 0.95 |
| HOMA-B | 63.5 ± 35.2 | 62.8 ± 36.3 | 0.94 |
| Péptido C (μU/ml) | 2.65 ± 2.61 | 2.52 ± 1.6 | 0.46 |
| QUICKI | 0.35 ± 0.04 | 0.36 ± 0.03 | 1.00 |
valor de p < 0.05 fue considerado estadísticamente significa-tivo.
Los pacientes con hepatitis crónica presentan un metabolismo de la glucosa disminuido, con hiperinsulinemia, que se ha mostrado que es debida a un catabolismo disminuido de insulina, y no a la hipersecreción pancreática22,23 o RI16. Entre un 60% y un 80% de los pacientes con cirrosis tienen intolerancia a la glucosa, y un 20% de ellos desarrolla DM24. Se ha reportado un incremento en la incidencia y prevalencia de DM en las infecciones por VHC10,12.
Los mecanismos precisos de RI asociada con VHC no son claros. El VHC induce RI por medio de varios mecanismos patogénicos, incluidos factores virales y de huésped. No todos los pacientes con HCC desarrollan RI, lo que sugiere una interacción compleja entre estos factores, los cuales también están implicados en la resistencia al tratamiento y un incremento en la progresión de fibrosis.
El VHC puede inducir la RI directamente5,8, dado que las proteínas virales pueden interferir directamente con las señales intracelulares de insulina5. La respuesta inflamatoria crónica puede inducir RI indirectamente debido a los niveles elevados de interleucina (IL)-1, el factor de necrosis tumoral (TNF por sus siglas en inglés)-α e IL-62,5,25-27. También se ha reportado que el estrés oxidativo debido a la infección por VHC5,25 y la disfunción de la célula β pueden contribuir a la RI en HCC. La expresión hepática elevada de SOCS-3 es predictiva para el desenlace de terapia antiviral en pacientes con infección por el VHC28.
La RI disminuye la tasa de respuesta sostenida al IFN más RBV en pacientes con HCC4,6,7,18. El efecto de respuesta virológica sostenida (SVR por sus siglas en inglés) sobre la RI fue demostrada por primera vez en pacientes tratados con IFN y RBV4. En los pacientes que respondieron sostenidamente, la HOMA-IR disminuyó significativamente para el final del seguimiento, en comparación con los valores pretratamiento, pero los pacientes que no respondieron al tratamiento no experimentaron cambio significativo en RI.
Se ha descrito una reducción en HOMA-IR en pacientes con VHC y RI que respondieron al tratamiento y lograron SVR3,4,11,13,14. Aghemo et al29. reportaron que el logro de SVR con IFN y RBV evitó el nuevo desarrollo de RI. La falla del tratamiento y un incremento del 10% del IMC estuvieron asociados significativamente con el nuevo desarrollo de RI en pacientes no diabéticos con HCC. También existe evidencia de que una RI relacionada con VHC mejorada resulta en un riesgo reducido de DM subsiguiente, y en una reducción en complicaciones relacionadas con el hígado y mortalidad3,13,14. Al contrario, Fattovich et al.30 reportaron que la HOMA-IR no es predictor de la SRV, independientemente de la presencia del genotipo de VHC en pacientes con HCC. En nuestro estudio no se estableció relación alguna entre la RI y la respuesta al tratamiento.
Las interacciones entre VHC, RI, esteatosis y fibrosis hepática son complejas y específicas al genotipo. La RI está más fuertemente asociada con el genotipo 1 de VHC25. La presencia de RI en HCC predice la no respuesta a la terapia antiviral, además de una predisposición a DM en infecciones por genotipo 14,6, genotipo 2 y genotipo 35,18,19. Al contrario, Bartoletto et al.31, demostraron que la SRV fue reducida en pacientes con una HOMA-IR>3, pero esa diferencia no fue sostenida cuando se analizó por genotipos 1, 2 y 3 de VHC. Eslam et al.15 reportaron que una HOMA-IR elevada estuvo asociada con una tasa de cura más baja en pacientes de VHC tratados con PEG-interferón y RBV, independientemente del genotipo viral. Una limitación de nuestro estudio fue el hecho de que no pudimos hacer comparación entre genotipos debido a que todos nuestros pacientes tuvieron VHC genotipo 1. Otras limitaciones fueron que realizamos una sola medición de HOMA-IR y QUICKI, en lugar de múltiples mediciones para evaluar los cambios a lo largo del tiempo, y el hecho de que nuestro estudio fue realizado en un solo hospital en un número reducido de pacientes.
No hay consenso respecto al punto de corte para HOMA-IR que defina la RI, dado que en la literatura se utilizan diferentes valores (p. ej. 2, 2.5, 2.7 y 3). Los pacientes en nuestro estudio que tuvieron niveles de HOMA-IR>2.5 fueron considerados resistentes a la insulina.
Varios factores asociados a las tasas bajas de respuesta al tratamiento no pueden ser modificados, tales como el sexo, la etnicidad, la edad y el genotipo, pero existen otros factores de riesgo prevenibles, tales como la esteatosis, la RI y la obesidad, que pueden ser controlados para lograr la SRV.
En conclusión, no encontramos una asociación significativa entre la respuesta al tratamiento y la RI en niños con VHC. Son necesarios más estudios con grupos de estudio más grandes y con periodos de seguimiento más largos para aclarar si la RI desempeña un papel importante en la respuesta al tratamiento en pacientes pediátricos con VHC, similar a lo que sucede en pacientes adultos.
FinanciaciónNo recibimos financiación alguna con relación al presente estudio/artículo.
Conflicto de interesesLos autores declaran que no existe conflicto de intereses.