Desde los años 60 varios estudios han mostrado el efecto del envejecimiento sobre la motilidad esofágica, con resultados inconsistentes.
El objetivo del presente estudio fue evaluar los resultados manométricos en pacientes adultos mayores (=60 años) con una enfermedad del esófago y compararlos con los de adultos menores de 60 años.
Materiales y métodosSe realizó un estudio retrospectivo transversal que incluyó una muestra de 1,175 pacientes (936 adultos mayores y 239 adultos no mayores). Los pacientes fueron evaluados y comparados por (i) sexo, (ii) queja principal por la que se indicó la manometría esofágica, (iii) comorbilidades, (iv) medicación al momento, (v) tabaquismo y (vi) resultados de manometría.
ResultadosLa edad de los pacientes tuvo un rango de 19-92 años (el 76.5% de los adultos mayores y el 72.8% de los adultos no mayores fueron mujeres). La relajación de esfínter esofágico bajo normal y la peristalsis normal fueron más frecuentes en los adultos no mayores que en los adultos mayores (91.1 vs. 84.8% y 87.4 vs. 76%, respectivamente). Los resultados para la manometría de adultos mayores vs. adultos no mayores respectivamente fueron: acalasia (2.9 vs. 5.9%); esófago hipercontráctil (9.2 vs. 10.4%); esófago hipocontráctil (38.5 vs. 47.6%). Después de excluir las variables que podrían cambiar la motilidad esofágica, los resultados revelaron diferencias significativas entre los 2 grupos de estudio.
ConclusionesLa manometría esofágica demostró diferencias estadísticamente significativas entre la población de adultos mayores y de adultos no mayores del estudio.
Since the 1960s, several studies have shown the effect of aging on esophageal motility, with inconsistent results.
The aim of the present study was to evaluate the manometric results in older adult patients (=60 years of age) with an esophageal disorder and compare them with adults under 60 years of age.
Materials and methodsA cross-sectional, retrospective study was conducted that included a sample of 1,175 patients (936 older adults and 239 non-older adults). The patients were evaluated and compared with respect to (i) sex, (ii) main complaint for which esophageal manometry was indicated, (iii) comorbidities, (iv) current medications, (v) smoking, and (vi) manometry results.
ResultsPatient age ranged from 19 to 92 years (women made up 76.5% of the older adults and 72.8% of the non-older adults). Normal lower esophageal sphincter relaxation and normal peristalsis were more frequent in the non-older patient group (91.1% vs. 84.8% and 87.4% vs. 76%, respectively). The manometry results for the non-older adults vs. the older adults, respectively, were: achalasia (2.9% vs. 5.9%); hypercontractile disorder (9.2% vs. 10.4%); hypocontractile disorder (38.5% vs. 47.6%); and normal values (49.4% vs. 36.1%). After excluding the variables that could change esophageal motility, the results revealed significant differences between the two study groups.
ConclusionsEsophageal manometry demonstrated statistically significant differences between the older adult and non-older adult study population evaluated.
Estudios manométricos y radiológicos realizados en los años 60 mostraron que con el envejecimiento aparecía una serie de disfunciones esofágicas, pero en esos estudios no se excluyó a pacientes con enfermedades sistémicas, como la diabetes mellitus o con enfermedades neurológicas1,2. En la siguiente década, Hollins y Castell realizaron estudios en hombres de 70 a 87 años de edad, excluyendo enfermedades sistémicas (patologías neurológicas y diabetes mellitus) y describieron una ligera reducción en la amplitud de las contracciones peristálticas. Sin embargo, se consideró que la velocidad y duración de las contracciones en peristalsis primaria tenían valores normales3. En los años 90, Ribeiro et al.4 reportaron que la presión residual del esfínter esofágico inferior (EEI) era menor en pacientes adultos mayores con acalasia, pero la presión en reposo fue similar a la encontrada en pacientes más jóvenes. Además, había un porcentaje menor de pacientes con motilidad normal entre los adultos mayores y una mayor probabilidad de acalasia y espasmo esofágico y espasmo esofágico difuso.
En el 2003, Robson y Glick5. evaluaron motilidad en individuos=65 años de edad y compararon los resultados con individuos más jóvenes de edades de entre 18 y 45 años, sin encontrar diferencias significativas entre los 2 grupos. Andrews et al. restringieron al grupo de adultos mayores para solo incluir a pacientes de 80 años de edad y los compararon con adultos menores con disfagia. Los hallazgos manométricos resultaron similares6. Sin embargo, los mismos autores7 evaluaron el efecto de la edad y el sexo en otro estudio y reportaron que el envejecimiento incrementó las probabilidades de no tener una función motora normal. También reportaron que los trastornos motores no específicos, incluida la peristalsis débil y condiciones similares a la acalasia, eran más comunes. En 2014, Besanko et al.8 analizaron el efecto del envejecimiento en la motilidad esofágica en adultos mayores saludables (81±1.7 años) y adultos jóvenes (23±1.7), por medio de manometría de alta resolución y encontraron que la línea base de presión en EEI era más baja en adultos mayores, al igual que una disminución en la relajación completa. Sin embargo, como lo señalaron los autores en la discusión, la inclusión de solo 10 individuos fue una limitación potencial de su estudio.
Shim et al.9 reportaron los efectos del envejecimiento en 62 pacientes>65 años, utilizando manometría de impedancia. Describieron una reducción en la presión de línea base y una menor integral de la contracción distal en el esfínter esofágico superior (EES), pero no encontraron diferencias significativas en los valores de impedancia en comparación con los controles.
O’Rourke et al.10 compararon la utilidad del esofagograma para detectar dismotilidad esofágica con la manometría de alta resolución. Encontraron que el esofagograma era útil en la evaluación de anormalidades estructurales y anatómicas, pero era una prueba de tamizaje pobre para la detección de dismotilidad esofágica. Los pacientes con sospecha de disfagia esofágica deberían ser referidos a manometría de alta resolución para evaluar los trastornos de motilidad, independientemente de los resultados del esofagograma10.
Existe una tendencia mundial hacia un incremento demográfico en la población>60 años, dado que los adultos mayores representaban el 7.3% de la población en 1991. Se estima que ese porcentaje crecerá al 22% (2 mil millones de individuos) para el 205011, de tal manera que la definición actual de cambios degenerativos que ocurren en la vejez podría referirse a procesos fisiológicos de envejecimiento, y no, por ejemplo, a trastornos de motilidad esofágica específicos, por lo que la evaluación podría estar justificada12–14.
El objetivo del presente estudio fue evaluar los resultados manométricos en una población de adultos mayores (=60 años) y compararlos con los hallazgos en individuos<60 años, para determinar las posibles diferencias entre los 2 grupos. Todos los pacientes tuvieron la indicación de un examen de manometría.
Materiales y métodosEn un estudio retrospectivo, transversal realizado en el Hospital do Servidor Público Estadual en São Paulo, Brasil, se evaluaron los registros médicos de pacientes que se habían sometido a una manometría esofágica en un periodo de 8 años. Los pacientes fueron divididos en los siguientes grupos:
- (1)
Adultos mayores (=60 años de edad)
- (2)
Controles: adultos no mayores (entre 15-58 años de edad)
El criterio de edad para distinguir entre adultos mayores y adultos no mayores estuvo basado en las categorías de edad de la Organización Mundial de la Salud12. El criterio de inclusión fue que los pacientes fueran mayores de 18 años y que hubieran tenido indicación de manometría esofágica.
Criterios de exclusión. Pacientes que se habían sometido previamente a cirugía de tracto gastrointestinal (gastrectomía, esofagectomía, miotomía esofágica, funduplicación) o procedimientos endoscópicos (dilatación esofágica, inyección de toxina botulínica) y pacientes que no habían tenido una endoscopia gastrointestinal superior previa hasta un año antes del procedimiento.
Las variables del estudio evaluaron sexo, la queja principal por la que la manometría esofágica había sido indicada, comorbilidades, medicamentos utilizados (diuréticos, inhibidores de angiotensina, fármacos antiinflamatorios no esteroideos, ácido acetilsalicílico, hipoglucémicos, bloqueadores beta, bloqueadores de canal de calcio, agentes reductores de lípidos, bifosfonatos, calcio), tabaquismo y resultados de manometría. Los datos de los pacientes se evaluaron a través de registros médicos.
Los resultados de manometría fueron caracterizados de la siguiente manera15-17:
- –
Valores normales utilizados para categorizar las características manométricas.
- –
Análisis de estación de EEI (deglución líquida):
- •
Presión en reposo: 10-45mm Hg.
- –
Análisis de motilidad corporal esofágica (deglución líquida):
- •
Desempeño peristáltico como % de degluciones normales:>90%.
- •
Amplitud media (distal): 30-180mm Hg.
Clasificación manométrica de anormalidades de la motilidad esofágica (adaptado de Castell15)
- –
Acalasia
- •
Peristalsis distal ausente. (Requerido para el diagnóstico)
- •
Presión de EEI en reposo elevada (>45mm Hg). (Puede ser observado, no requerido)
- •
Relajación EEI incompleta (presión residual>8mm Hg). (Puede ser observado, no requerido)
- •
Presión esofágica de línea base elevada. (Puede ser observado, no requerido)
- –
Espasmo esofágico difuso
- •
Contracciones simultáneas (>20% degluciones húmedas). (Requerido para el diagnóstico)
- •
Peristalsis normal intermitente. (Requerido para el diagnóstico)
- •
Contracciones repetitivas (>3 picos). (Puede ser observado, no requerido)
- •
Contracciones de duración prolongada (>6s). (Puede ser observado, no requerido)
- •
Contracciones retrógradas. (Puede ser observado, no requerido)
- •
Relajación EEI incompleta aislada (>8mm Hg). (Puede ser observado, no requerido)
- –
Esófago en cascanueces
- •
Amplitud peristáltica distal incrementada (>180mm Hg). (Requerido para el diagnóstico)
- •
Duración peristáltica distal incrementada (>6s). (Puede ser observado, no requerido)
- –
EEI hipertensivo
- •
Presión EEI en reposo>45mm Hg. (Requerido para el diagnóstico)
- •
Relajación EEI incompleta (presión residual>8mm Hg). (Puede ser observado, no requerido)
- –
Esófago hipocontráctil (puede ser secundario a enfermedad por reflujo gastroesofágico)
- •
Peristalsis no transmitida incrementada >30%. (Cualquiera o todos pueden ser observados)
- •
Amplitud peristáltica distal <30mm Hg. (Cualquiera o todos pueden ser observados) (Cualquiera o todos pueden ser observados)
- •
EEI hipotensivo (presión EEI en reposo<10mm Hg). (Cualquiera o todos pueden ser observados)
- •
Motilidad esofágica inefectiva. (Cualquiera o todos pueden ser observados)
- –
Esclerodermia esofágica
- •
Presión EEI baja. (Requerido para el diagnóstico)
- •
Peristalsis distal ausente o baja. (Requerido para el diagnóstico)
- •
Esófago y esfínter esofágico superiores normales. (Requerido para el diagnóstico)
- (a)
Normal
- (b)
Trastorno hipocontráctil (hipotonía de EEI, motilidad esofágica ineficiente, hipocontractilidad o atonía del cuerpo esofágico)
- (c)
Trastorno hipercontráctil (hipertonía de EEI, espasmo esofágico difuso, esófago en cascanueces y acalasia)
Los 2 grupos del estudio se sometieron a exámenes convencionales de manometría, con equipo Alacer® Multiplex II (Alacer Biomedica®, São Paulo, Brasil), realizada por el mismo especialista, quien siguió la metodología establecida en artículos previamente publicados18,19. El protocolo de manometría utilizó 10 degluciones húmedas con intervalos de 30s con la técnica de retiro secuencia de sonda cada 1cm. Se utilizó una sonda flexible de polivinilo, con un diámetro externo de 4.5mm y un diámetro interno de 0.8mm. Los 4 canales distales fueron dispuestos radialmente al mismo nivel y los canales proximales se colocaron a 5cm de espacio entre ellos (Alacer Biomedica®, Sao Paulo, Brasil). Cada uno fue perfundido utilizando una infusión constante con un flujo de 0.6ml/min/flujo de canal. Esos canales fueron conectados a transductores de presión externos (Alacer Biomedica®, Sao Paulo, Brasil). Las presiones registradas fueron tomadas por un polígrafo (Alacer Biomedica®, Sao Paulo, Brasil) y después de convertirlas en imágenes digitales, fueron transferidas a una microcomputadora en tiempo real.
Se realizaron un total de 1,089 manometrías en el grupo de adultos mayores en un periodo de 8 años. Dado que no existía un estudio previo con características similares para calcular la muestra control, se eligió una proporción de cálculo de 4:1 (adultos mayores:adultos no mayores) con el resultado de 271 pacientes en el grupo control.
El poder estadístico de la muestra fue calculado con relación al resultado de los exámenes de manometría. El número total de manometrías realizadas dentro del mismo periodo en individuos que podían ser controles fue 2,356. Los pacientes del grupo control fueron elegidos aleatoriamente, utilizando el programa Excel (herramienta de muestreo). Una vez que se aplicó el criterio de exclusión (162 pacientes excluidos en el grupo de adultos mayores y 32 en el grupo de adultos no mayores), la muestra del estudio se compuso de 1,175 pacientes, de los cuales 936 fueron adultos mayores y 239 adultos no mayores. La muestra tuvo un 93% de poder para detectar la diferencia entre grupos con relación al resultado de manometría (tamaño del efecto=0.114852), considerando una prueba de X2 con un nivel de significación de (a) 5% (0.05).
Análisis estadísticoLas variables categóricas fueron expresadas como frecuencia y porcentaje en cada categoría. La significación estadística para las diferentes variables categóricas fue verificada utilizando la prueba de X2 de Pearson, la prueba de razón de probabilidad o la prueba exacta de Fisher. Las múltiples comparaciones fueron realizadas utilizando la prueba de X2, la prueba exacta de Fisher y la prueba t de Student. Las conclusiones respecto a las múltiples comparaciones fueron asociadas con el método Bonferroni. El nivel de significación se fijó a 5% (a=0.05) y se utilizó la versión 19 del SPSS.
Para calcular el poder de la muestra para detectar la diferencia entre los grupos con relación a los resultados de la manometría se utilizó la prueba de X2 para comparar las proporciones entre los 2 grupos y se fijó el nivel de significación a 5% (a=0.05).
Comité de Ética- –
Se requirió del consentimiento informado de todos los participantes en el estudio.
- –
El estudio fue aprobado y documentado por el Comité de Ética de la Facultad de Medicina de la Universidade de São Paulo y el Hospital do Servidor Público Estadual en São Paulo, las cuales fueron las instituciones involucradas en la recolección de datos y análisis.
- –
Los autores declaran que el estudio no contiene datos personales que permitan la identificación de los pacientes.
El número total de pacientes fue 1,369, como se describe a continuación:
- a)
El grupo de adultos mayores: 1,089 pacientes; después de aplicados los criterios de exclusión: 936.
- b)
El grupo control: 271 pacientes; después de la aplicación de los criterios de exclusión: 239.
Las exclusiones en el grupo de adultos mayores fue debido a cirugía esofágica previa (n=3), dilatación endoscópica (n=14), funduplicación (n=65), gastrectomía (n=28), miotomía (n=11), registro incompleto (n=24) y sin endoscopia (n=17).
Las exclusiones en el grupo control fueron debidas a cirugía esofágica (n=2), dilatación endoscópica (n=1), funduplicación (n=15), gastrectomía (n=2), gastroplastia (n=3), miotomía (n=2), registro incompleto (n=1) y sin endoscopia (n=6).
En el grupo de adultos mayores, el siguiente número de pacientes no tenía información sobre diferentes variables: sexo (n=1), tabaquismo (n=32), historial de enfermedades (n=3), uso de medicamentos al momento (n=4), evaluación de relajación en el examen manométrico esofágico (n=11); y en el grupo de adultos no mayores: tabaquismo (n=6), evaluación de relajación EEI en el examen manométrico esofágico (n=2), evaluación del promedio de la presión del cuerpo del esófago en el examen manométrico esofágico (n=2).
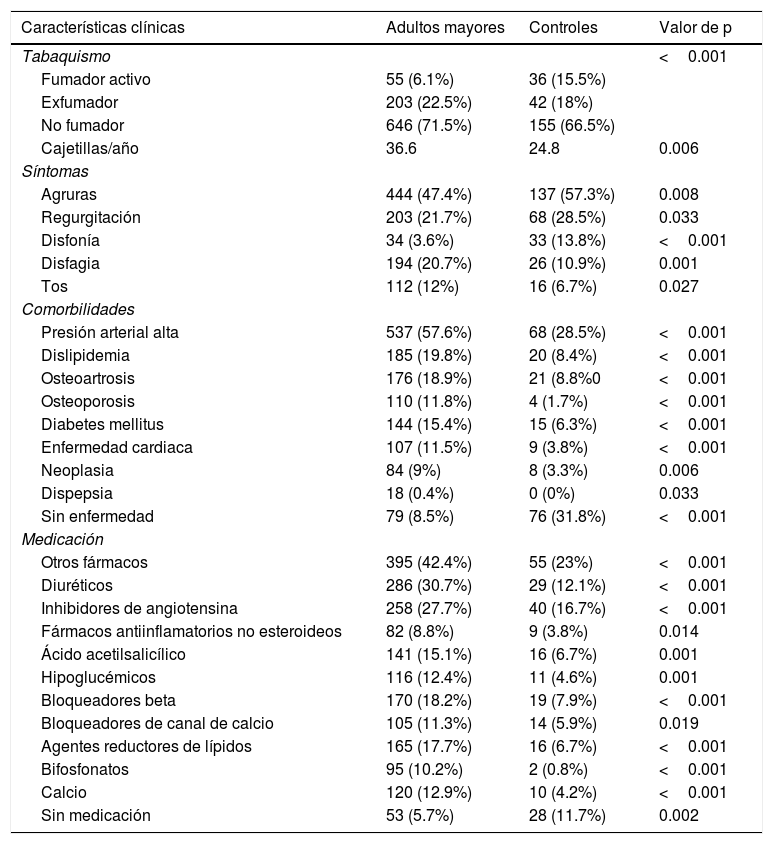
La edad de los pacientes varió de 19 a 92 años de edad. Un total de 715 (76.5%) de los pacientes en el grupo de adultos mayores eran mujeres y 174 (72.8%) en el grupo control. Los grupos no fueron estadísticamente diferentes respecto al sexo (p=0.273) (tabla 1).
Características clínicas del grupo de adultos mayores y del grupo control
| Características clínicas | Adultos mayores | Controles | Valor de p |
|---|---|---|---|
| Tabaquismo | <0.001 | ||
| Fumador activo | 55 (6.1%) | 36 (15.5%) | |
| Exfumador | 203 (22.5%) | 42 (18%) | |
| No fumador | 646 (71.5%) | 155 (66.5%) | |
| Cajetillas/año | 36.6 | 24.8 | 0.006 |
| Síntomas | |||
| Agruras | 444 (47.4%) | 137 (57.3%) | 0.008 |
| Regurgitación | 203 (21.7%) | 68 (28.5%) | 0.033 |
| Disfonía | 34 (3.6%) | 33 (13.8%) | <0.001 |
| Disfagia | 194 (20.7%) | 26 (10.9%) | 0.001 |
| Tos | 112 (12%) | 16 (6.7%) | 0.027 |
| Comorbilidades | |||
| Presión arterial alta | 537 (57.6%) | 68 (28.5%) | <0.001 |
| Dislipidemia | 185 (19.8%) | 20 (8.4%) | <0.001 |
| Osteoartrosis | 176 (18.9%) | 21 (8.8%0 | <0.001 |
| Osteoporosis | 110 (11.8%) | 4 (1.7%) | <0.001 |
| Diabetes mellitus | 144 (15.4%) | 15 (6.3%) | <0.001 |
| Enfermedad cardiaca | 107 (11.5%) | 9 (3.8%) | <0.001 |
| Neoplasia | 84 (9%) | 8 (3.3%) | 0.006 |
| Dispepsia | 18 (0.4%) | 0 (0%) | 0.033 |
| Sin enfermedad | 79 (8.5%) | 76 (31.8%) | <0.001 |
| Medicación | |||
| Otros fármacos | 395 (42.4%) | 55 (23%) | <0.001 |
| Diuréticos | 286 (30.7%) | 29 (12.1%) | <0.001 |
| Inhibidores de angiotensina | 258 (27.7%) | 40 (16.7%) | <0.001 |
| Fármacos antiinflamatorios no esteroideos | 82 (8.8%) | 9 (3.8%) | 0.014 |
| Ácido acetilsalicílico | 141 (15.1%) | 16 (6.7%) | 0.001 |
| Hipoglucémicos | 116 (12.4%) | 11 (4.6%) | 0.001 |
| Bloqueadores beta | 170 (18.2%) | 19 (7.9%) | <0.001 |
| Bloqueadores de canal de calcio | 105 (11.3%) | 14 (5.9%) | 0.019 |
| Agentes reductores de lípidos | 165 (17.7%) | 16 (6.7%) | <0.001 |
| Bifosfonatos | 95 (10.2%) | 2 (0.8%) | <0.001 |
| Calcio | 120 (12.9%) | 10 (4.2%) | <0.001 |
| Sin medicación | 53 (5.7%) | 28 (11.7%) | 0.002 |
Prueba de X2. Prueba de razón de probabilidad.
Los resultados de los exámenes de manometría de relajación de EEI normal (91.1 vs. 84.8%) y peristalsis normal (87.4 vs. 76%) fueron significativamente más frecuentes en el grupo control en comparación con el grupo de adultos mayores (p=0.018 y p<0.001, respectivamente).
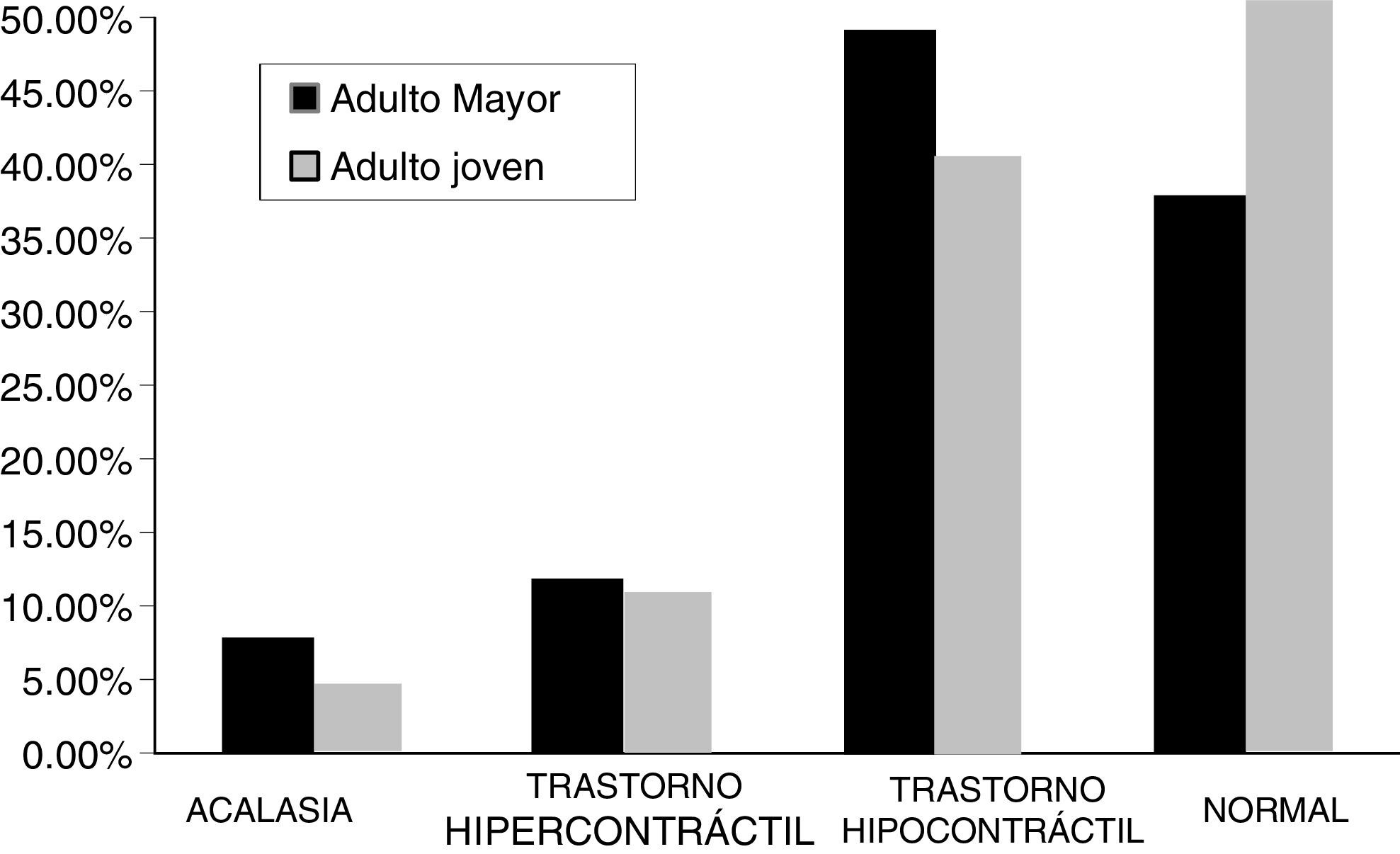
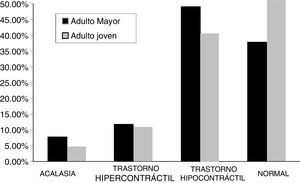
Los otros resultados manométricos fueron: acalasia, n=7 en el grupo de adultos no mayores (2.9%) y n=55 en el grupo de adultos mayores (5.9%); trastorno hipercontráctil, n=22 en el grupo de adultos no mayores (9.2%) y n=97 en el grupo de adultos mayores (10.4%), trastorno hipocontráctil, n=92 en el grupo de adultos no mayores (38.5%) y n=446 en el grupo de adultos mayores (47.6%); resultados normales, n=118 en el grupo de adultos no mayores (49.4%) y n=338 en el grupo de adultos mayores (36.1%). La diferencia fue estadísticamente significativa entre los grupos con respecto al trastorno hipocontráctil y los resultados normales (p=0.001) (fig. 1).
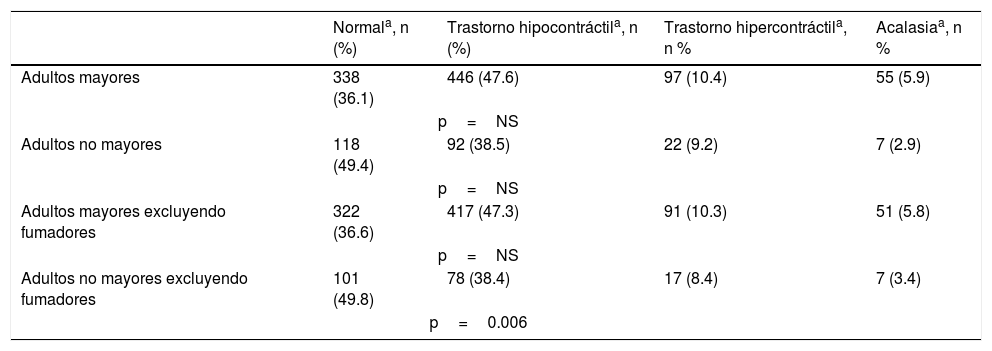
Cuando los fumadores activos fueron excluidos, el grupo de adultos no mayores fue significativamente diferente del grupo de adultos mayores (p=006), con respecto a la manometría normal y a los resultados de trastorno hipocontráctil. (tabla 2).
Resultados de manometría esofágica en los 2 grupos de pacientes, con y sin la exclusión de fumadores
| Normala, n (%) | Trastorno hipocontráctila, n (%) | Trastorno hipercontráctila, n % | Acalasiaa, n % | |
|---|---|---|---|---|
| Adultos mayores | 338 (36.1) | 446 (47.6) | 97 (10.4) | 55 (5.9) |
| p=NS | ||||
| Adultos no mayores | 118 (49.4) | 92 (38.5) | 22 (9.2) | 7 (2.9) |
| p=NS | ||||
| Adultos mayores excluyendo fumadores | 322 (36.6) | 417 (47.3) | 91 (10.3) | 51 (5.8) |
| p=NS | ||||
| Adultos no mayores excluyendo fumadores | 101 (49.8) | 78 (38.4) | 17 (8.4) | 7 (3.4) |
| p=0.006 | ||||
Prueba de X2. Prueba de razón de probabilidad.
Trastorno hipocontráctil: esfínter esofágico bajo hipotónico, motilidad esofágica inefectiva, hipocontractilidad o atonía del cuerpo del esófago; trastorno hipercontráctil: esfínter esofágico bajo hipertónico, espasmo esofágico difuso, esófago en cascanueces. NS: no significativo.
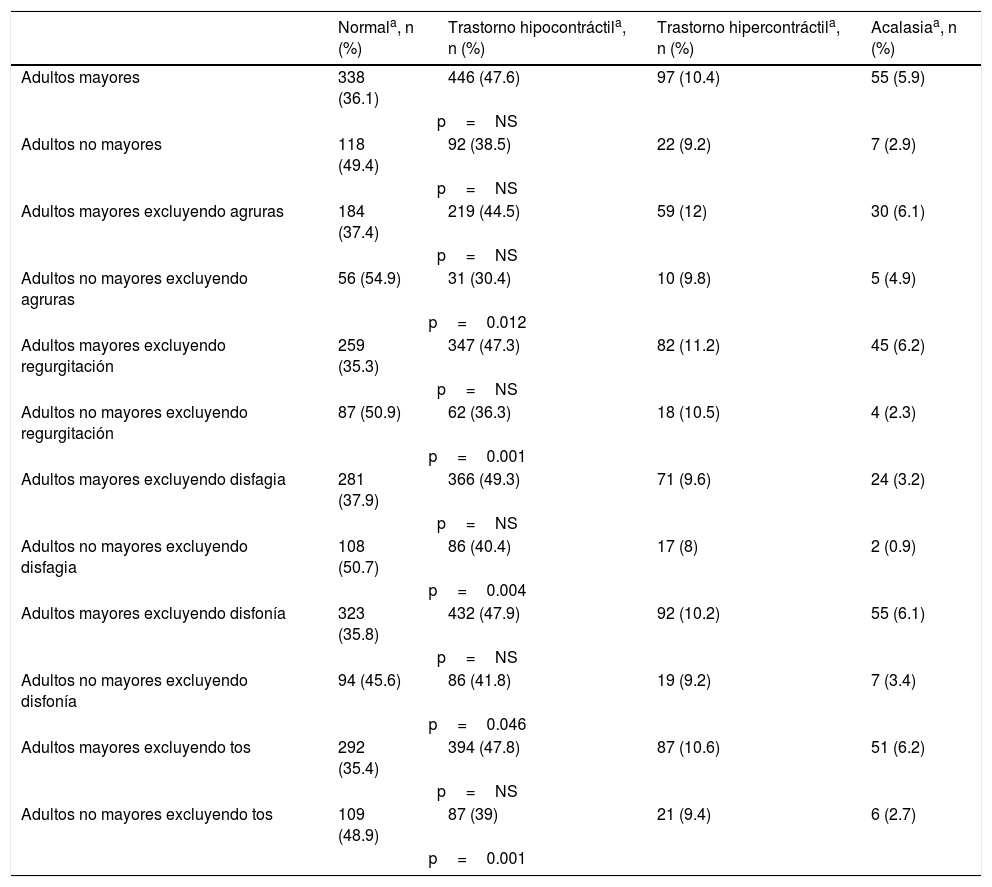
Cuando se excluyó los síntomas principales, incluido agruras (p=0.012), regurgitación (p=0.001), disfagia (p=0.004) y tos (p=0.001), el grupo de adultos no mayores fue significativamente diferente del grupo de adultos mayores con relación a la manometría normal y el trastorno hipocontráctil (tabla 3).
Resultados de manometría esofágica en los 2 grupos de pacientes, con y sin exclusión de los síntomas principales incluidos en la tabla
| Normala, n (%) | Trastorno hipocontráctila, n (%) | Trastorno hipercontráctila, n (%) | Acalasiaa, n (%) | |
|---|---|---|---|---|
| Adultos mayores | 338 (36.1) | 446 (47.6) | 97 (10.4) | 55 (5.9) |
| p=NS | ||||
| Adultos no mayores | 118 (49.4) | 92 (38.5) | 22 (9.2) | 7 (2.9) |
| p=NS | ||||
| Adultos mayores excluyendo agruras | 184 (37.4) | 219 (44.5) | 59 (12) | 30 (6.1) |
| p=NS | ||||
| Adultos no mayores excluyendo agruras | 56 (54.9) | 31 (30.4) | 10 (9.8) | 5 (4.9) |
| p=0.012 | ||||
| Adultos mayores excluyendo regurgitación | 259 (35.3) | 347 (47.3) | 82 (11.2) | 45 (6.2) |
| p=NS | ||||
| Adultos no mayores excluyendo regurgitación | 87 (50.9) | 62 (36.3) | 18 (10.5) | 4 (2.3) |
| p=0.001 | ||||
| Adultos mayores excluyendo disfagia | 281 (37.9) | 366 (49.3) | 71 (9.6) | 24 (3.2) |
| p=NS | ||||
| Adultos no mayores excluyendo disfagia | 108 (50.7) | 86 (40.4) | 17 (8) | 2 (0.9) |
| p=0.004 | ||||
| Adultos mayores excluyendo disfonía | 323 (35.8) | 432 (47.9) | 92 (10.2) | 55 (6.1) |
| p=NS | ||||
| Adultos no mayores excluyendo disfonía | 94 (45.6) | 86 (41.8) | 19 (9.2) | 7 (3.4) |
| p=0.046 | ||||
| Adultos mayores excluyendo tos | 292 (35.4) | 394 (47.8) | 87 (10.6) | 51 (6.2) |
| p=NS | ||||
| Adultos no mayores excluyendo tos | 109 (48.9) | 87 (39) | 21 (9.4) | 6 (2.7) |
| p=0.001 | ||||
Prueba de X2. Prueba de razón de probabilidad.
Trastorno hipocontráctil: esfínter esofágico bajo hipotónico, motilidad esofágica inefectiva, hipocontractilidad o atonía del cuerpo del esófago; trastorno hipercontráctil: esfínter esofágico bajo hipertónico, espasmo esofágico difuso, esófago en cascanueces. NS: no significativo.
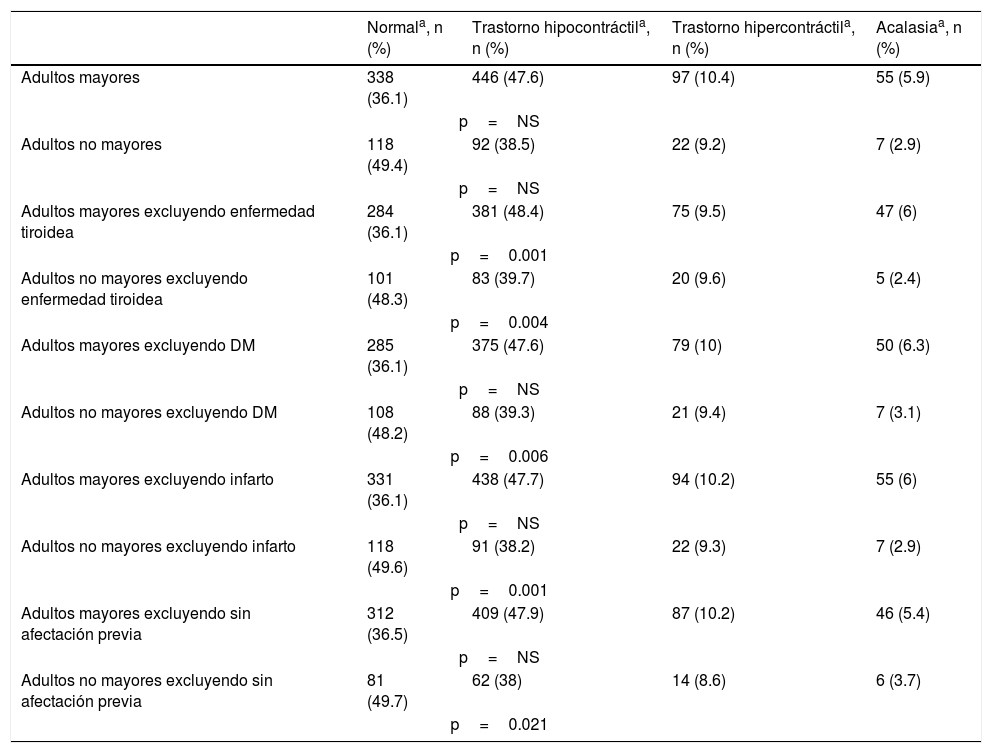
Cuando se excluyeron patologías como trastornos tiroideos (p=0.004), diabetes mellitus (p=0.006), infarto (cerebral) previo (p=0.001) y pacientes sin afectación (p=0.021), el grupo de adultos no mayores se convirtió significativamente diferente del grupo de adultos mayores sin filtrar, con respecto a los resultados de la manometría normal y del trastorno hipocontráctil (tabla 4).
Resultados de manometría esofágica en los 2 grupos de pacientes, con y sin la exclusión de comorbilidades que cambian la motilidad esofágica
| Normala, n (%) | Trastorno hipocontráctila, n (%) | Trastorno hipercontráctila, n (%) | Acalasiaa, n (%) | |
|---|---|---|---|---|
| Adultos mayores | 338 (36.1) | 446 (47.6) | 97 (10.4) | 55 (5.9) |
| p=NS | ||||
| Adultos no mayores | 118 (49.4) | 92 (38.5) | 22 (9.2) | 7 (2.9) |
| p=NS | ||||
| Adultos mayores excluyendo enfermedad tiroidea | 284 (36.1) | 381 (48.4) | 75 (9.5) | 47 (6) |
| p=0.001 | ||||
| Adultos no mayores excluyendo enfermedad tiroidea | 101 (48.3) | 83 (39.7) | 20 (9.6) | 5 (2.4) |
| p=0.004 | ||||
| Adultos mayores excluyendo DM | 285 (36.1) | 375 (47.6) | 79 (10) | 50 (6.3) |
| p=NS | ||||
| Adultos no mayores excluyendo DM | 108 (48.2) | 88 (39.3) | 21 (9.4) | 7 (3.1) |
| p=0.006 | ||||
| Adultos mayores excluyendo infarto | 331 (36.1) | 438 (47.7) | 94 (10.2) | 55 (6) |
| p=NS | ||||
| Adultos no mayores excluyendo infarto | 118 (49.6) | 91 (38.2) | 22 (9.3) | 7 (2.9) |
| p=0.001 | ||||
| Adultos mayores excluyendo sin afectación previa | 312 (36.5) | 409 (47.9) | 87 (10.2) | 46 (5.4) |
| p=NS | ||||
| Adultos no mayores excluyendo sin afectación previa | 81 (49.7) | 62 (38) | 14 (8.6) | 6 (3.7) |
| p=0.021 | ||||
Prueba de X2. Prueba de razón de probabilidad.
Trastorno hipocontráctil: esfínter esofágico bajo hipotónico, motilidad esofágica inefectiva, hipocontractilidad o atonía del cuerpo del esófago; trastorno hipercontráctil: esfínter esofágico bajo hipertónico, espasmo esofágico difuso, esófago en cascanueces. DM: diabetes mellitus; NS: no significativo.
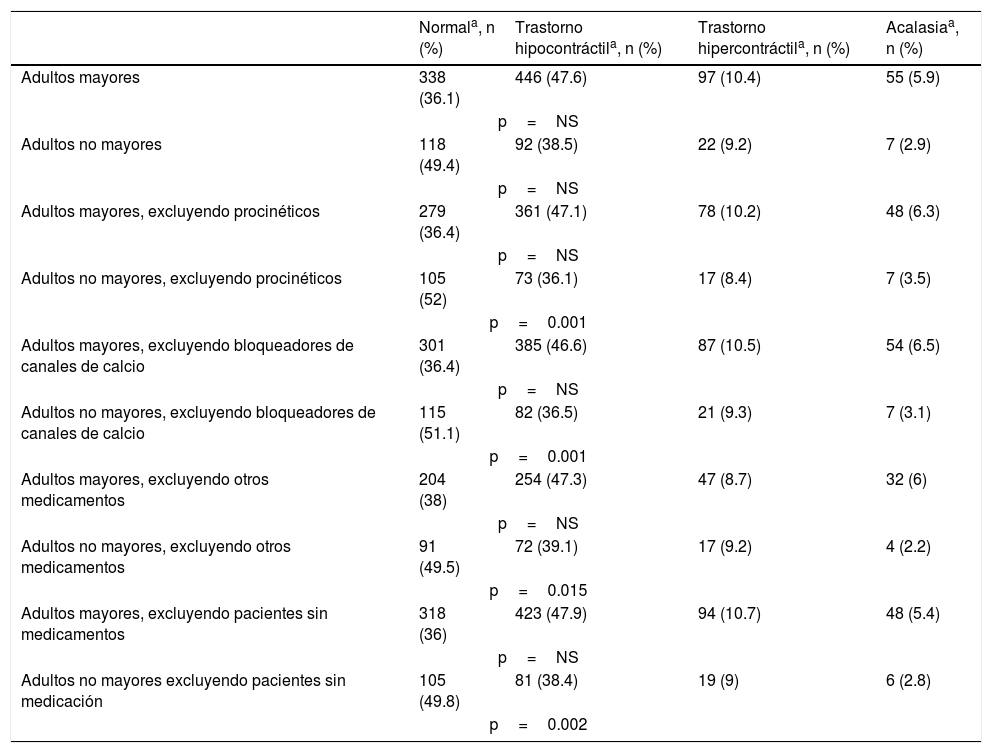
En el estudio, 883 (94.3%) de los pacientes adultos mayores y 211 (88.3%) de los pacientes adultos no mayores estaban tomando medicamentos. Cuando se excluyó a los pacientes sin medicamentos, fármacos procinéticos, bloqueadores de canal de calcio y otros fármacos (como nitrato, baclofén y sildenafil), se produjo un nuevo patrón: El grupo de adultos no mayores resultó significativamente diferente del grupo de adultos mayores, respecto a los resultados de manometría normal y trastorno hipocontráctil, respectivamente (p=0.002; p=0.001; p=0.001 y p=0.015) (tabla 5).
Manometría esofágica en los 2 grupos de pacientes, con y sin fármacos que cambian la motilidad esofágica
| Normala, n (%) | Trastorno hipocontráctila, n (%) | Trastorno hipercontráctila, n (%) | Acalasiaa, n (%) | |
|---|---|---|---|---|
| Adultos mayores | 338 (36.1) | 446 (47.6) | 97 (10.4) | 55 (5.9) |
| p=NS | ||||
| Adultos no mayores | 118 (49.4) | 92 (38.5) | 22 (9.2) | 7 (2.9) |
| p=NS | ||||
| Adultos mayores, excluyendo procinéticos | 279 (36.4) | 361 (47.1) | 78 (10.2) | 48 (6.3) |
| p=NS | ||||
| Adultos no mayores, excluyendo procinéticos | 105 (52) | 73 (36.1) | 17 (8.4) | 7 (3.5) |
| p=0.001 | ||||
| Adultos mayores, excluyendo bloqueadores de canales de calcio | 301 (36.4) | 385 (46.6) | 87 (10.5) | 54 (6.5) |
| p=NS | ||||
| Adultos no mayores, excluyendo bloqueadores de canales de calcio | 115 (51.1) | 82 (36.5) | 21 (9.3) | 7 (3.1) |
| p=0.001 | ||||
| Adultos mayores, excluyendo otros medicamentos | 204 (38) | 254 (47.3) | 47 (8.7) | 32 (6) |
| p=NS | ||||
| Adultos no mayores, excluyendo otros medicamentos | 91 (49.5) | 72 (39.1) | 17 (9.2) | 4 (2.2) |
| p=0.015 | ||||
| Adultos mayores, excluyendo pacientes sin medicamentos | 318 (36) | 423 (47.9) | 94 (10.7) | 48 (5.4) |
| p=NS | ||||
| Adultos no mayores excluyendo pacientes sin medicación | 105 (49.8) | 81 (38.4) | 19 (9) | 6 (2.8) |
| p=0.002 | ||||
Prueba de X2. Prueba de razón de probabilidad.
Trastorno hipocontráctil: esfínter esofágico bajo hipotónico, motilidad esofágica inefectiva, hipocontractilidad o atonía del cuerpo del esófago; trastorno hipercontráctil: esfínter esofágico bajo hipertónico, espasmo esofágico difuso, esófago en cascanueces. NS: no significativo.
Desde los años 60, en varios estudios se ha intentado demostrar el efecto del envejecimiento sobre la motilidad esofágica, con resultados inconsistentes1–8. Por ejemplo, las poblaciones estudiadas estuvieron compuestas por adultos mayores sanos, pero con puntos de corte de edad diferentes para definir el término de adulto mayor3–8,20–23, y también incluyeron a pacientes con enfermedades (p. ej., acalasia)24 o síntomas específicos (p. ej., disfagia)6. Los resultados variaron desde estudios que mostraron cambios importantes en la amplitud de la contracción del cuerpo del esófago y el tono del EEI de adultos mayores, en comparación con adultos no mayores2–4,7,8,20,21,23,24, hasta estudios que no encontraron diferencias entre los 2 grupos.
Los síntomas de los pacientes no mayores que se reportaron con mayor frecuencia fueron: agruras (más de la mitad de los casos) y regurgitación (más de una cuarta parte). De acuerdo con el reporte de Richter, a pesar de la frecuencia de la enfermedad por reflujo gastroesofágico en los adultos mayores, el síntoma de agruras fue usualmente menos severo o frecuente al compararlo con los adultos no mayores25. Mold y Rankin26 también indicaron que la enfermedad por reflujo gastroesofágico está subdiagnosticada en los adultos mayores porque el material de reflujo es de menor acidez que en el grupo de adultos jóvenes, y también que la intensidad en la percepción de las agruras puede estar reducida por cambios en la percepción del dolor, y que los adultos mayores pueden reportar con menor frecuencia los síntomas de reflujo. En consecuencia, la disfagia fue reportada con mayor frecuencia solamente por poco más de una quinta parte de estos pacientes. En 2015, Kawani et al.27 estudiaron los efectos del envejecimiento y el reflujo ácido en la motilidad esofágica durante una manometría de alta resolución en 40 sujetos jóvenes sanos (<45 años), 40 adultos mayores sanos (>65) y 40 adultos mayores (>65) con esofagitis leve. Reportaron que el envejecimiento puede causar una disminución en la tasa de éxito de la peristalsis secundaria y que el reflujo ácido puede ser la causa de una disminución en el integral de la contracción distal en la peristalsis primaria y secundaria8,21,22. Achem y Devault28 reportaron en 2005 que el reflujo gastroesofágico era menos frecuente en adultos mayores debido a la mayor prevalencia de patologías que involucran a la disfagia (p. ej., divertículo de Zenker, enfermedad de Parkinson, derrame cerebral). En nuestro estudio no se pudo identificar la enfermedad de origen, pero los síntomas de disfagia tendieron a ocurrir en proporciones similares. Seguramente, otros factores son inherentes al envejecimiento esofágico. Diferentes autores han reportado una probabilidad mayor a la esperada de acalasia, condiciones tipo acalasia y una frecuencia reducida de relajación de EEI en los adultos mayores4,7,8,29.
En nuestro estudio encontramos que la peristalsis normal en el grupo de adultos no mayores era más frecuente, al igual que en el estudio de Csendes et al.20, quienes reportaron una pequeña disminución en la frecuencia de peristalsis primaria en adultos mayores. De forma similar, Adamek et al.21 demostraron un mayor porcentaje de aperistalsis en los adultos mayores, al igual que Nishimura et al.22. Nuestros resultados, de un mayor número de resultados normales en la manometría en el grupo de adultos no mayores, fueron consistentes con el mayor porcentaje de motilidad normal en los pacientes adultos no mayores descrito por Ribeiro et al. y Andrews et al.4,6.
Al contrario, los trastornos hipocontráctiles fueron más frecuentes en el grupo de adultos mayores que en el grupo de adultos no mayores. Los estudios de Andrews et al. y Shim et al.7,9 tuvieron resultados similares, demostrando una mayor probabilidad de peristalsis no efectiva o hipotensiva en los adultos mayores. En una revisión sistemática de 16 artículos sobre manometría esofágica en adultos mayores (>60 años) sanos o con disfagia, los autores declararon que una pérdida de funciones en el sistema nervioso central y/o entérico y modificaciones de compliance esofágica relacionada con la edad, como las relativas a la pérdida de tejidos elásticos, podría explicar la disminución en la amplitud de la peristalsis y la mayor probabilidad de falla peristáltica30. Un estudio experimental en ratas apoya la hipótesis de que la pérdida celular relacionada con la edad ocurre exclusivamente en las neuronas colinérgicas en el plexo mientérico. Sin embargo, dichos autores concluyeron que las neuronas nitrérgicas no están completamente exsentas de los efectos de la edad31.
Mei et al.32 demostraron que las respuestas del cuerpo esofágico y del EES a la presión de reflujo ultralento de bajo volumen y el asociado residuo posreflujo era más reducido en los adultos mayores, en comparación con los adultos no mayores. Dicho deterioro podría tener efectos negativos en la protección de vías respiratorias para las personas en ese grupo etario. El efecto del envejecimiento en una serie de reflejos protectores de vías respiratorias, como el reflejo contráctil de faringe y EES, el reflejo contráctil de laringe y EES y el reflejo de deglución faríngeo, causan un incremento en el umbral de estimulación, lo que indica una desensibilización de dichos reflejos en el adulto mayor. Una disminución en el número de receptores sensibles a la tensión podría contribuir a reducir la presión de peristalsis secundaria y de EES en el adulto mayor32,33.
Se identificaron diferencias estadísticas significativas entre los grupos de estudio, pero sabíamos que algunas de las variables podían afectar a la motilidad y en consecuencia decidimos excluirlas y verificar si las diferencias entre los resultados de la manometría se mantenían.
Desde los años 60 existen estudios que han reportado cambios manométricos en pacientes con diabetes mellitus, con y sin neuropatías periféricas, que incluían: cambios en la motilidad del cuerpo esofágico y en el EEI34,35. Más recientemente, con la utilización de manometría de alta resolución, George et al.36 encontraron una mayor incidencia de obstrucción de flujo de la unión esofágica gástrica primaria en pacientes diabéticos, en comparación con personas sin diabetes. De forma diferente, los datos sobre enfermedades de la tiroides son escasos, pero se han descrito cambios esofágicos en la enfermedad de Graves, la miopatía tirotóxica, mixedema, hipertiroidismo e hipotiroidismo. Parecen ser anormalidades que pueden ser revertidas con tratamiento, pero los mecanismos no están bien entendidos35,37,38. Respecto al infarto cerebral, se ha reportado función de EEI anormal, al igual que un incremento en la aperistalsis y una relajación de EEI incompleta39.
Los medicamentos pueden afectar la función esofágica. Los bloqueadores de canal de calcio pueden causar una reducción en la presión de EEI y en la contracción de la totalidad del cuerpo esofágico. El mismo efecto se puede observar con nitratos40. Algunos fármacos procinéticos, como la mosaprida y la metoclopramida41,42, pueden causar un incremento en la presión de EEI y en la contracción de la totalidad del cuerpo esofágico. El baclofén puede causar una reducción en la relajación transitoria de EEI y un incremento en la presión de EEI43. Finalmente, en estudios con sildenafil se ha mostrado una reducción en la presión de EEI y en la contracción en la amplitud esofágica44.
Después de excluir el tabaquismo, diabetes mellitus, enfermedades tiroideas, infarto cerebral y fármacos que interfieren con la motilidad esofágica, encontramos un porcentaje significativamente más alto de trastorno hipocontráctil en los adultos mayores y un resultado normal en los adultos no mayores. Como se mencionó antes, estos hallazgos son consistentes con los resultados descritos en los ensayos reportados por Ribeiro et al. y Andrews et al.4,7.
Recientemente, Cock et al. estudiaron el tránsito del bolo en adultos mayores asintomáticos durante una manometría de impedancia de alta resolución en 45 voluntarios saludables (30 controles jóvenes y 15 sujetos mayores) y observaron que el tránsito del bolo disminuido ocurría con mayor frecuencia en los adultos mayores asintomáticos que en los controles jóvenes. El estudio también mostró función orofaríngea y función esofágica disminuidas en los mismos adultos mayores, lo cual podría representar un proceso fisiopatológico similar, con un mecanismo de deglución anormal, con activación vaga y/o pérdida de modulación sensorial de la deglución45.
Una de las limitaciones de nuestro estudio fue su diseño transversal y retrospectivo, con la característica de carecer de información que puede causar un error en la medición de resultados (los pacientes con información faltante son diferentes de los que no hay información faltante). Otro problema fue que no existía un estudio anterior comparable para calcular una muestra control representativa. Sin embargo, nuestro cálculo del 93% de poder de muestra y la muestra control aleatorizada fueron, muy probablemente, suficientes para limitar el error de selección.
Otra limitación del estudio fue el uso de manometría convencional en lugar de manometría de alta resolución. Aunque el segundo método es más costoso, tiene las ventajas de un mejor reconocimiento de señas anatómicas y de hernias hiatales, de permitir la clasificación de acalasia en 3 tipos diferentes y de una mejor orientación para el tratamiento. Además, la manometría de impedancia en combinación con alta resolución proporciona información valiosa respecto al tránsito del bolo, episodios de reflujo, síndrome de rumiación y trastornos de eructación. En un comparativo de manometría esofágica convencional con manometría de alta resolución, la motilidad esofágica normal fue el hallazgo más frecuente (36 y 47% respectivamente; p=0.054). El EEI hipotensivo fue el trastorno de motilidad más común identificado con manometría convencional (27.3%), mientras que la motilidad esofágica inefectiva fue el trastorno motor esofágico más común identificado con manometría de alta resolución (25.3%)46.
Así, pensamos que la manometría esofágica de alta resolución tiene grandes ventajas sobre la manometría convencional. Sin embargo, la proporción de posibles errores o aciertos diagnósticos fue inherente a ambos grupos, lo cual no invalida nuestros resultados y enfatiza la importancia de utilizar el mismo criterio en la totalidad de la población de estudio. La manometría de alta resolución solo estuvo disponible para nosotros durante el año pasado, pero tenemos la intención de realizar estudios en el futuro cercano utilizando solamente dicha tecnología.
Debido a que nuestro estudio fue realizado en un hospital de tercer nivel con pacientes sintomáticos, el resultado podría ser extendido a la población con dicha característica. Si asociamos el hecho de haber utilizado una muestra representativa, podríamos extrapolarlo a pacientes con características similares de hospitales de atención primaria o secundaria.
Sin embargo, pensamos que los resultados no pueden ser validados para individuos saludables, y son necesarios más estudios con esa población. En consecuencia, concluimos que existió una diferencia estadísticamente significativa en los resultados manométricos entre el grupo de adultos mayores y el de adultos no mayores, incluso cuando las variables que podían afectar la motilidad esofágica fueron excluidas.
FinanciaciónNo existió financiamiento alguno con relación al presente estudio.
Conflicto de interesesLos autores declaran que no existió conflicto de intereses.