Se presenta el caso de un paciente femenino de 17 años con diagnóstico de linfoma T/NK tipo nasal estadio clínico IV con afección extensa del macizo facial documentada por tomografía axial computarizada (TAC). Posteriormente a recibir el primer esquema de quimioterapia desarrolló falla orgánica múltiple, con una estancia intrahospitalaria prolongada. Debido a la presencia de odinofagia e intolerancia a la vía oral se solicitó la colocación de una gastrostomía endoscópica percutánea para la alimentación.
El procedimiento se realizó con la paciente en decúbito dorsal bajo sedación. Durante la endoscopia se evidenció una lesión infiltrativa en el paladar comunicada hacia la nasofaringe, sin ninguna otra alteración en el resto del estudio. Después de una adecuada transiluminación endoscópica y digitopresión, se ubicó el sitio de punción en la pared abdominal. Durante el procedimiento la paciente presentó disnea, por lo que se modificó la posición inclinando la camilla a 80° y se completó el procedimiento mediante técnica de tracción, sin complicaciones inmediatas.
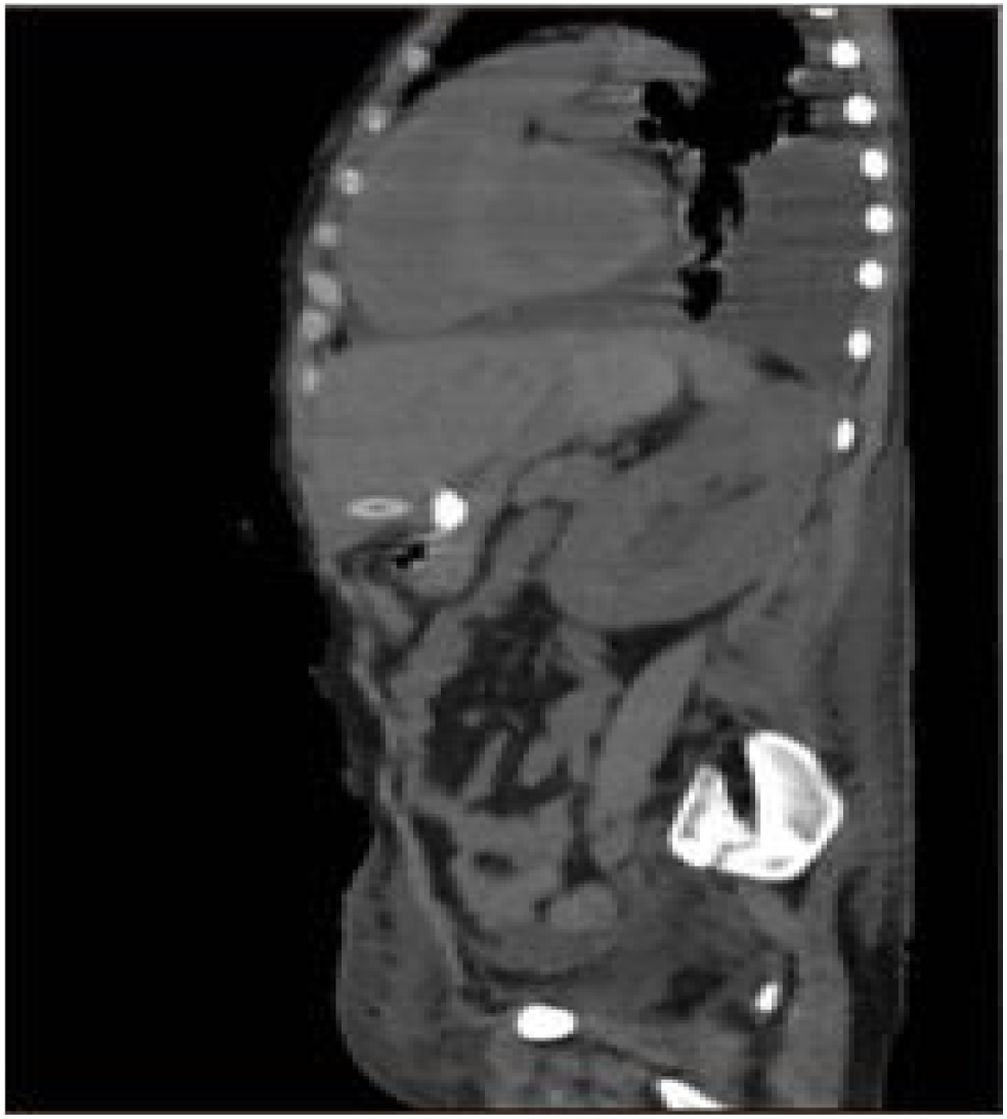
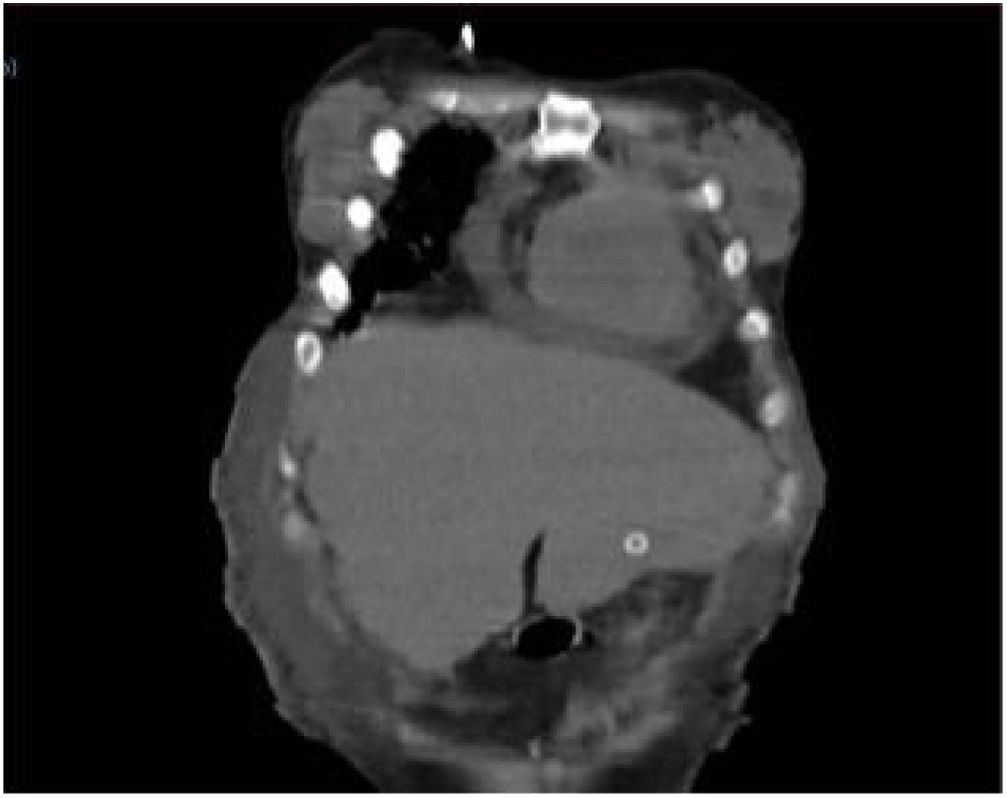
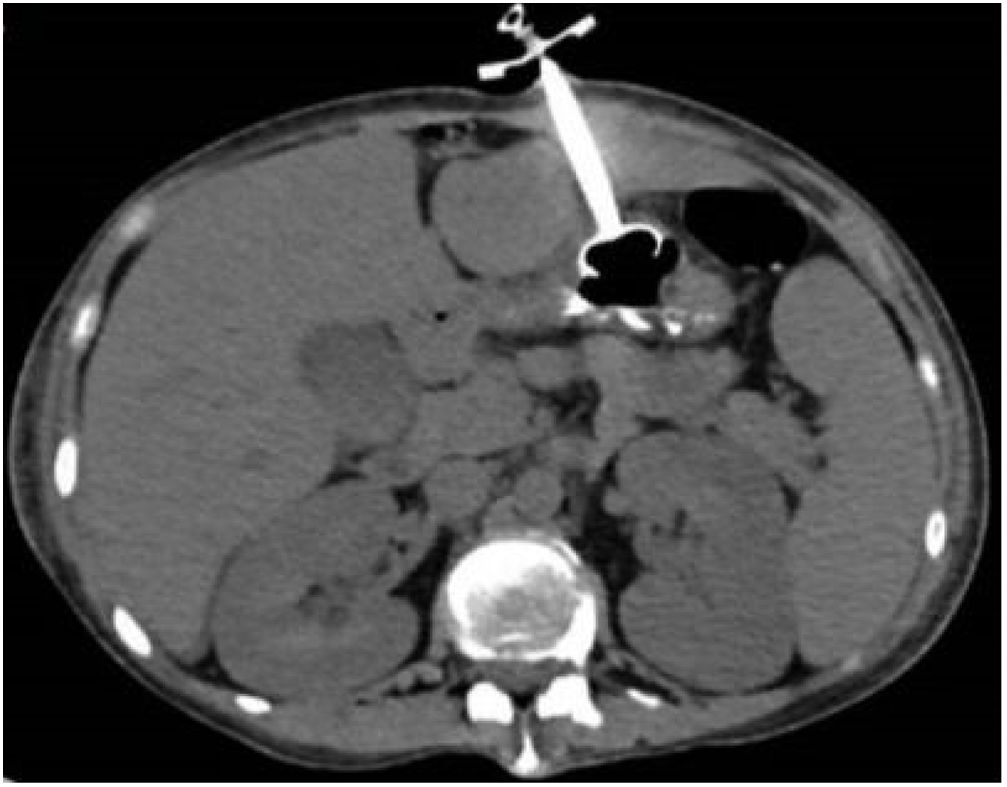
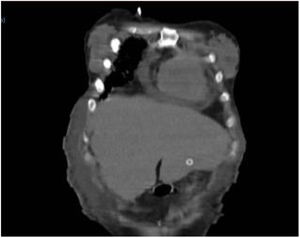
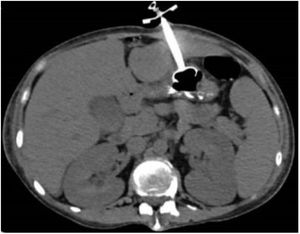
Ocho horas tras el procedimiento se inició nutrición sin resistencia a través de la sonda; la paciente presentó dolor abdominal intenso a la exploración, sin respuesta inflamatoria sistémica ni signos de irritación peritoneal. Los laboratorios no mostraron descenso de hemoglobina ni leucocitosis, únicamente trombocitopenia ya conocida (88,000 plaquetas). Al persistir con síntomas se solicitó TAC de abdomen, identificando el trayecto de la sonda a través del segmento III hepático y con el botón interno intragástrico, no se observaron datos de sangrado ni perforación (figs. 1 y 2).
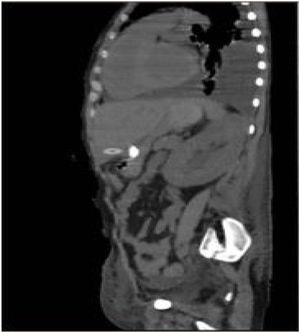
Por el riesgo de sangrado y el pronóstico de la enfermedad de base, se decidió no retirar la sonda. La paciente permaneció estable y sin dolor, por lo que una semana después se realizó una TAC abdominal con contraste a través de la sonda, sin evidencia de fugas y con adecuado paso del mismo hacia la cámara gástrica (fig. 3).
Se decidió iniciar dieta a través de la gastrostomía con buena tolerancia y 3 días después la paciente fue egresada a su domicilio sin complicaciones.
La gastrostomía endoscópica percutánea es el método de elección para establecer un acceso enteral a largo plazo en pacientes con la función intestinal conservada e incapacidad para la alimentación por vía oral. Desde 1980 Gauderer et al. describen su eficacia como alternativa a la colocación por laparotomía1. Actualmente tiene un éxito técnico superior al 95%. Las indicaciones más frecuentes son los trastornos neurológicos, seguidos de tumores de cabeza y cuello2. Las contraindicaciones son: coagulopatía, ascitis marcada, infección de la pared abdominal, oclusión intestinal, carcinomatosis, várices gástricas o interposición de un órgano3.
En Estados Unidos se colocan alrededor de 250,000 sondas de gastrostomía endoscópica cada año4. Se reporta una tasa de complicaciones del 16%, de las cuales el 81% son consideradas como menores5. Las complicaciones mayores son sangrado significativo, fascitis necrosante, síndrome del botón enterrado, siembra tumoral y la lesión de órganos adyacentes6.
La lesión incidental al hígado es extremadamente rara. Chhaparia et al., en el 2018, reportaron un total de 7 casos descritos hasta ese año7.
En todos los casos reportados se realizó técnica por tracción y no se reportaron complicaciones inmediatas. En un 85% el diagnóstico se realizó despues del cuarto día del procedimiento, con un rango entre 4-75 días8–11.
En el 42% de los casos el dato pivote fue dolor abdominal, 28% asintomáticos, 14% tuvieron disfunción de la sonda tras 60 días de la colocación, 14% choque hipovolémico y 14% elevación de transaminasas, fiebre y escalofríos. En el 42% de los casos el diagnóstico se realizó por ultrasonido abdominal, 42% por TAC y 14% con radiografía abdominal y administración de contraste a través de la sonda8–11.
El manejo fue decidido por la evolución clínica del paciente. En 2 de los 3 casos que se manifestaron solamente con dolor abdominal, el manejo fue conservador sin necesidad de retiro de la sonda y sin secuelas relacionadas con el paso transhepático de la misma. En el caso restante se realizó laparotomía exploradora, retiro de la sonda y colocación de nueva sonda tras una semana; el mismo manejo fue implementado en el caso que presentó disfunción de la sonda al cabo de 2 meses y medio de su colocación. Los pacientes con síndrome de respuesta inflamatoria sistémica o sangrado requirieron manejo quirúrgico8,10,12.
En nuestro conocimiento, este es el octavo caso reportado hasta el momento en la literatura. Un probable factor predisponente en nuestro caso fue la elevación de la cabecera a 80° posteriormente a la transiluminación de la pared abdominal; esta posición genera descenso del borde hepático por debajo de la parrilla costal y podría contribuir a la colocación transhepática de la sonda, por lo que recomendamos se evite esta postura o, si fuera necesario cambiar de posición al paciente durante el procedimiento, verificar nuevamente el sitio de punción mediante digitopresión y transiluminación. Dada la heterogeneidad en los casos descritos, no es posible estandarizar un algoritmo de diagnóstico o tratamiento. Proponemos un manejo conservador siempre y cuando las condiciones del paciente lo permitan, pudiendo incluso utilizarle en caso de que se mantenga funcional. Si el paciente persiste sintomático o presenta datos de inestabilidad hemodinámica o sepsis, la sonda deberá ser retirada, preferentemente mediante abordaje quirúrgico para controlar los daños al parénquima hepático, y de ser necesario, planear su recolocación posteriormente.
Consideraciones éticasSe solicitó a los pacientes el consentimiento informado para recibir el tratamiento o para participar en la investigación descrita. Este artículo no contiene información personal que permita identificar a los pacientes.
Este artículo cumple con la normativa vigente en investigación bioética.
FinanciaciónNo existe ninguno tipo de financiación.
Conflicto de interesesNinguno de los autores tiene conflictos de interés para la publicación de este artículo.