La colangitis biliar primaria es una enfermedad hepática colestásica crónica de origen autoinmune. Diferentes grupos han reportado asociaciones de esta enfermedad con otros padecimientos autoinmunes, particularmente el síndrome de Sjögren y el hipotiroidismo. Se desconoce la prevalencia y las características en pacientes mexicanos.
ObjetivosEl objetivo del presente trabajo fue determinar la frecuencia y las características de padecimientos autoinmunes en una cohorte mexicana de pacientes con colangitis biliar primaria.
Material y métodosSe realizó una revisión de los expedientes de pacientes con colangitis biliar primaria entre 2005 y 2012 evaluando por otras enfermedades autoinmunes.
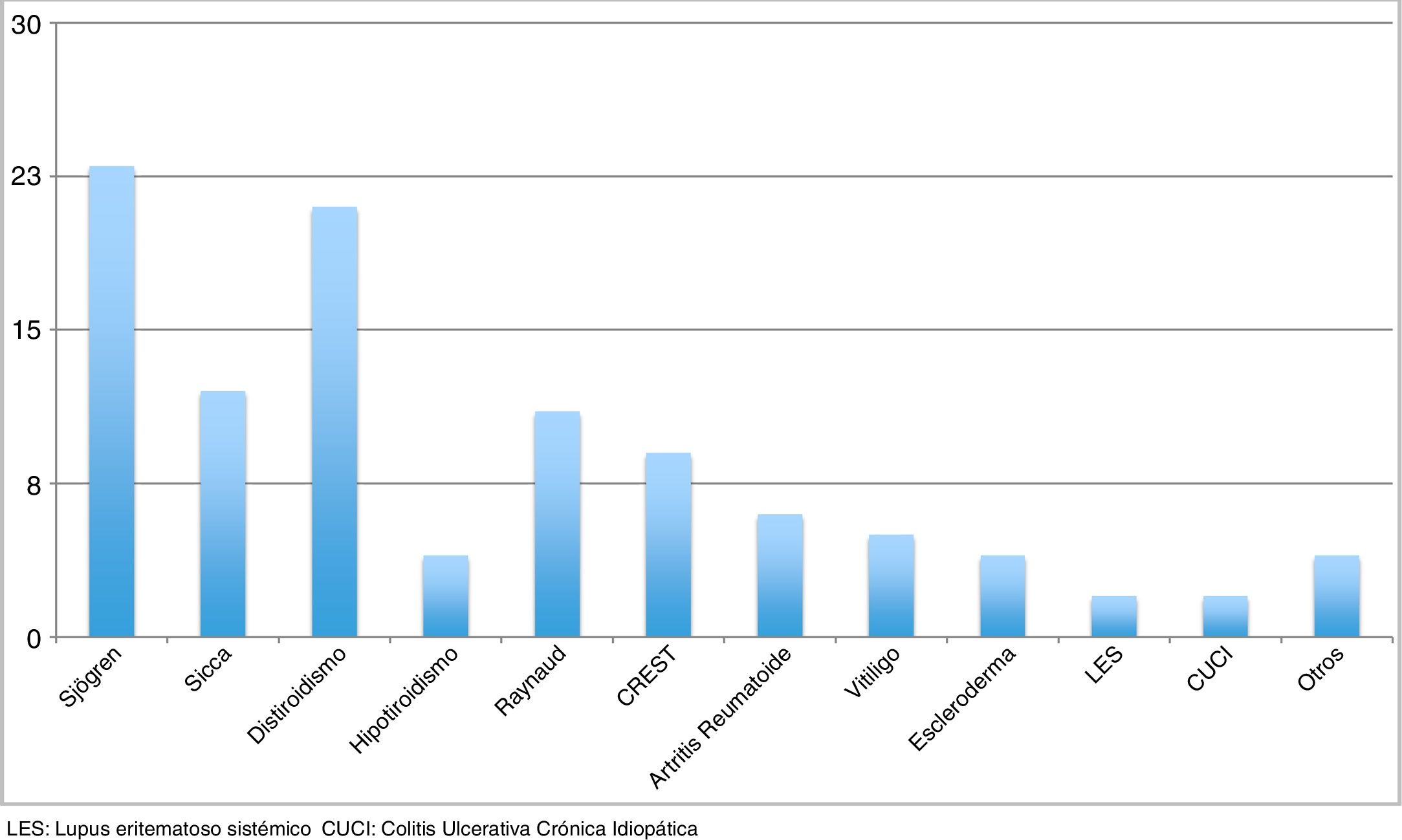
ResultadosSe incluyeron 78 pacientes, 75 mujeres y 3 hombres, con una edad promedio de 55.8 años. Setenta y tres de ellos presentaron anticuerpos antimitocondriales positivos (94.8%) y 5 fueron confirmados mediante biopsia hepática. Cinco (8%) de los pacientes presentaron anticuerpos antimúsculo liso positivos y 55/78 (70.5%) presentaron anticuerpos antinucleares positivos por inmunofluorescencia indirecta. Cuarenta y nueve de los 78 (62.8%) pacientes presentaron otra enfermedad autoinmune además de la colangitis biliar primaria. De estos, 20 tuvieron solo una enfermedad asociada, 14 mostraron 2 enfermedades asociadas y 15, 3 enfermedades asociadas. Por orden de frecuencia descendente se encontraron: síndrome de Sjögren en 23/78 (29.5%) pacientes, distiroidismo en 21/78 (26.9%), fenómeno de Raynaud en 11/78 (14.1%), CREST en 9/78 (11.4%), artritis reumatoide en 6/78 (7.7%), vitiligo en 5/78 (6.4%), esclerodermia en 4/78 (5.1%) y otras en 8 pacientes. En 12/78 (15.4%) existió antecedente documentado de enfermedades autoinmunes en la familia.
ConclusionesLa presencia de asociaciones autoinmunes en nuestra cohorte fue frecuente y con características similares a lo reportado por otros grupos. Desconocemos las implicaciones clínicas de estos hallazgos.
Several groups have reported associations of primary biliary cholangitis with other autoimmune entities, particularly Sjögren's syndrome and hypothyroidism. Its prevalence and characteristics in Mexican patients is unknown.
AimTo determine the frequency and characteristics of autoimmune diseases in a Mexican cohort of patients with primary biliary cholangitis.
Materials and methodsThe medical records of patients that presented with primary biliary cholangitis within the time frame of 2005 and 2012 were reviewed and assessed for other autoimmune diseases.
ResultsSeventy-eight patients, 75 women and 3 men, were included. Their mean age was 55.8 years. Seventy-three cases had positive antimitochondrial antibodies (94.8%) and disease was confirmed in 5 through liver biopsy. Five patients (8%) had anti-smooth muscle antibodies and 55/78 (70.5%) had antinuclear antibodies by indirect immunofluorescence. Forty-nine patients (62.8%) were positive for an autoimmune disease other than primary biliary cholangitis. Among those, 20 patients had one associated disease, 14 had 2, and 15 patients had 3 concomitant diseases. They included: Sjögren's syndrome in 23/78 patients (29.5%), dysthyroidism in 21/78 cases (26.9%), Raynaud syndrome in 11/78 (14.1%), CREST syndrome in 9/78 patients (11.4%), rheumatoid arthritis in 6/78 patients (7.7%), vitiligo in 5/78 (6.4%), scleroderma in 4/78 patients (5.1%), and other diseases in 8 patients. In 12/78 patients (15.4%), there was a documented family background of autoimmune disease.
ConclusionsThe presence of autoimmune associations in our cohort was frequent, and similar in characteristics to the information reported by other groups. The clinical implications of those findings remain to be determined.
La colangitis biliar primaria (PBC por sus siglas en inglés) es una enfermedad hepática colestásica de progresión lenta que predomina en las mujeres y que puede culminar en cirrosis y complicaciones de esta. Se considera una enfermedad autoinmune prototípica debido a la presencia de anticuerpos altamente específicos, anticuerpos antimitocondriales, y las células T autorreactivas contra el epitelio biliar. Su asociación con otras enfermedades autoinmunes, principalmente con el síndrome de Sjögren (SS) y con el distiroidismo autoinmune, ha sido descrita anteriormente. También se ha descrito la asociación de antecedentes familiares con enfermedad autoinmune. El objetivo de este reporte fue describir la frecuencia y las características de las enfermedades autoinmunes asociadas con la PBC en una cohorte de pacientes mexicanos.
Materiales y métodosSe realizó un estudio descriptivo, observacional, transversal y retrospectivo en todos los pacientes diagnosticados con PBC entre enero del 2005 y octubre del 2012. Solo se incluyó a pacientes con registros médicos completos en el Centro Médico ISSEMyM en Metepec, Estado de México. Este hospital pertenece al Instituto de Seguridad Social del Estado de México y Municipios. El diagnóstico de PBC se realizó basado en los criterios aceptados actualmente, es decir, pacientes con 2 o más de los siguientes: patrón colestásico (descartando otras enfermedades) con fosfatasa alcalina elevada, presencia de anticuerpos antimitocondriales detectados por inmunofluorescencia indirecta (células HEp-2) y hallazgos histopatológicos compatibles (inflamación periportal crónica con linfocitos y células de plasma, y daño al conducto biliar con proliferación ductular y/o ductopenia, granulomas, con o sin fibrosis)1–3. Pacientes con otras sintomatologías fueron evaluados en el Departamento de Reumatología. A continuación se muestra la lista de criterios para diagnosticar asociaciones autoinmunes:
- -
Se diagnosticó SS con el cumplimiento de los requisitos del Grupo de Consenso Americano Europeo 20024.
- -
Se estableció enfermedad tiroidea (distiroidismo) a través de la detección de TSH anormal, valores T3 y/o T4, al igual que de anticuerpos antitiroglobulina positivos, anticuerpos antiperoxidasa y/o anticuerpos antirreceptores de TSH, obtenidos, en caso de ser considerado necesario, por el endocrinólogo.
- -
El fenómeno de Raynaud se estableció clínicamente en pacientes con la tríada clásica de 3 fases asociada con PBC5,6.
- -
La artritis reumatoide fue diagnosticada de acuerdo con los criterios del Colegio Americano de Reumatología de 1987 y los establecidos en 2010 por el Colegio Americano de Reumatología y por la Liga Europea contra el Reumatismo7,8.
- -
Se diagnosticó esclerosis sistémica y calcinosis, fenómeno de Raynaud, trastornos de la motilidad esofágica, esclerodactilia y telangiectasia (CREST por sus siglas en inglés) de acuerdo con los criterios establecidos por el Colegio Americano de Reumatología en 19809.
- -
Otros diagnósticos fueron obtenidos directamente de las notas del Departamento de Reumatología.
Se excluyó a pacientes con otras causas de enfermedad hepática, al igual que aquellos con sobreposición de otras enfermedades y pacientes con registros médicos incompletos. El análisis estadístico se llevó a cabo utilizando medidas de tendencia central.
Nuestro estudio fue aprobado por el Comité de Ética de Investigación del Instituto de Seguridad Social del Estado de México y Municipios.
ResultadosSe identificaron 114 registros médicos, de los cuales excluimos 36 porque estuvieron incompletos o porque los pacientes tuvieron algún diagnóstico sobrepuesto. El estudio incluyó un total de 78 pacientes, 75 mujeres (96.2%) y 3 hombres. El promedio de edad de los pacientes en el momento del diagnóstico fue de 55.8 años, con un rango de 32 a 78 años. Encontramos registro de enfermedades no autoinmunes asociadas en 47 individuos (60.25%). En orden descendiente incluyeron: diabetes mellitus tipo 2 (n=20), hipertensión arterial sistémica (n=16), enfermedades gastroesofágicas (n=8), neoplasias (n=6), historia de cáncer de colon (n=1), historia de cáncer de mama (n=1), linfoma no Hodgkin (n=1), plasmocitoma (n=1), historia de cáncer folicular de tiroides (n=1) y tumor retroperitoneal (n=1).
Autoinmunidad en la familia. Doce de los 78 casos (15.4%) tuvieron historia familiar de enfermedad autoinmune, entre las cuales se encontraron: 3 casos de artritis reumatoide, 2 casos de PBC, 3 casos de cirrosis por causa no determinada, 2 casos de enfermedad tiroidea, un caso de síndrome antifosfolipídico y otro caso de diabetes mellitus tipo 1 más enfermedad celiaca.
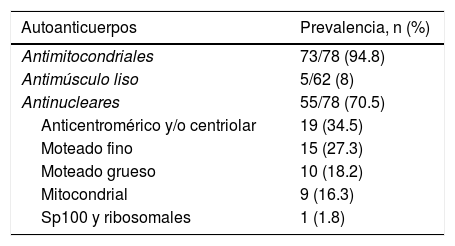
Autoanticuerpos. Setenta y tres pacientes dieron positivo para anticuerpos antimitocondriales (94.8%) y los otros 5 fueron diagnosticados a través de biopsia hepática (PBC de anticuerpos antimitocondriales negativa). Se determinaron anticuerpos antimúsculo liso en 62 pacientes y 5 casos fueron positivos (8%). Se realizaron pruebas en 59 pacientes para anticuerpos antinucleares por medio de inmunofluorescencia indirecta y 55 fueron positivos (70.5% del total de la cohorte). Los patrones detectados más frecuentemente fueron: anticentrómeros y/o centriolar en 19 pacientes (34.5%), moteado fino en 15 (27.3%), moteado grueso en 10 (18.2%), antimitocondrial en 9 (16.3%), anti-Sp100 en uno y antirribosomal en otro (1.8%). Dieciocho (32.7%) de los pacientes tuvieron más de un patrón (tabla 1). En el momento del diagnóstico, 57 (73%) de los pacientes tuvieron niveles altos de globulina en suero. Se determinaron diferentes inmunoglobulinas en 33 pacientes. Diecisiete pacientes (51.55%) tuvieron IgM elevada, 12 casos presentaron IgG elevada y en 12 (36.4%) casos se observó IgA elevada.
Presencia de anticuerpos en una cohorte de pacientes mexicanos diagnosticados con colangitis biliar primaria
| Autoanticuerpos | Prevalencia, n (%) |
|---|---|
| Antimitocondriales | 73/78 (94.8) |
| Antimúsculo liso | 5/62 (8) |
| Antinucleares | 55/78 (70.5) |
| Anticentromérico y/o centriolar | 19 (34.5) |
| Moteado fino | 15 (27.3) |
| Moteado grueso | 10 (18.2) |
| Mitocondrial | 9 (16.3) |
| Sp100 y ribosomales | 1 (1.8) |
Asociaciones autoinmunes. Cuarenta y nueve (62.8%) pacientes presentaron asociaciones autoinmunes. En 20 casos (25.6%) solo existió una enfermedad autoinmune asociada. Catorce (17.9%) presentaron 2 y 15 (19.2%) tuvieron 3. En la figura 1 se muestran las principales enfermedades asociadas, que en orden descendente por frecuencia son:
- -
SS/SICCA: 23 pacientes (29.5%) cumplieron con los criterios de diagnóstico para SS, mientras que otros 12 pacientes presentaron síntomas, pero no cumplieron los criterios (síndrome SICCA).
- -
Distiroidismo autoinmune: se obtuvo el perfil tiroideo de 44 de los 78 pacientes. Veintiuno (26.9%) presentaron un perfil tiroideo anormal con TSH elevada, 20 tuvieron valores de T4 bajos y 18 tuvieron valores de T3 bajos. Se realizaron pruebas para anticuerpos antitiroideos (antitiroglobulina y antiperoxidasa) en solo 10 casos y 4 de ellos fueron positivos para dichos anticuerpos (9%). Un paciente anteriormente diagnosticado con hipotiroidismo, que recibió terapia de sustitución, tenía un perfil tiroideo normal y fue incluido también en el estudio.
- -
Fenómeno de Raynaud en 11 pacientes (14.1%).
- -
CREST en 9 pacientes (11.4%).
- -
Artritis reumatoide en 6 pacientes (7.7%).
- -
Vitiligo en 5 pacientes (6.4%).
- -
Esclerodermia en 4 pacientes (5.1%).
- -
Lupus eritematoso sistémico en 2 pacientes (2.5%).
- -
Colitis ulcerosa en 2 pacientes (2.5%).
- -
Síndrome antifosfolipídico, colitis linfocítica, enfermedad celiaca y síndrome poliglandular autoinmune en pacientes (1.27%).
La predominancia de mujeres adultas con alta prevalencia de anticuerpos antimitocondriales en nuestra cohorte de pacientes con PBC fue similar a la reportada en la literatura internacional10. A pesar de que no era el objetivo principal de nuestro estudio, es importante mencionar la alta frecuencia de pacientes con antecedente autoinmune y/o la presencia de neoplasias asociadas en el 7.6% (6/78) de los casos. Esta incidencia tan elevada ha sido reportada previamente por Liang et al. en un metaanálisis que incluyó 16,300 pacientes con PBC11. Otro hallazgo importante en nuestra cohorte fue la alta frecuencia de anticuerpos antinucleares (70.5%), lo cual es similar a lo descrito en la literatura por Muratori et al. (50-72%)12. Desconocemos las probables implicaciones clínicas de esto.
Respecto a las enfermedades autoinmunes asociadas al diagnóstico de PBC, este fenómeno fue reportado hace algunas décadas13–17. En nuestra cohorte encontramos que la frecuencia de la asociación de al menos una enfermedad autoinmune con PBC fue de 62.8% (49/78), lo cual es un porcentaje alto en comparación con reportes de las décadas pasadas, pero similar a lo reportado por Floreani et al. en 201518. Su grupo reportó una prevalencia de enfermedad extrahepática autoinmune del 61.2%. Las manifestaciones autoinmunes más frecuentes fueron SS, hipotiroidismo autoinmune y fenómeno de Raynaud, en 56, 29.4 y 23.6%, respectivamente. Watt et al.19 describieron una prevalencia del 53% de asociación autoinmune en su cohorte de 160 pacientes en el norte de Inglaterra. Las enfermedades más comúnmente asociadas fueron SS (25%), enfermedad tiroidea (23%) y artritis reumatoide (13%). La cohorte de 322 pacientes de Wang et al.20 reveló una prevalencia de enfermedades autoinmunes del 46.6%, siendo la más frecuente el SS (36%), y a diferencia de los reportes en grupos occidentales, la segunda enfermedad más frecuente fue el lupus eritematoso sistémico (3.7%), seguida por la polimiositis (3.1%). En un análisis de Gershwin et al.21 publicado en 2005 de 1,032 pacientes estadounidenses, se describió comorbilidad autoinmune en el 32% de los casos. Las de mayor frecuencia fueron el fenómeno de Raynaud (12%), el SS (10%) y la artritis reumatoide (10%).
Finalmente, en un estudio del 2012 con 111 pacientes griegos de la isla de Creta, Mantaka et al.22 reportaron una prevalencia de por lo menos una enfermedad autoinmune asociada en el 36.9% de los pacientes. Las más frecuentes fueron la enfermedad de Hashimoto (18%), el fenómeno de Raynaud (6.3%) y el SS (5.4%). Es preciso mencionar que su cohorte estaba compuesta de residentes de la isla, por lo que las características de la población relativamente cautiva podrían ser diferentes a las de otras cohortes, debido al posible sesgo genético y ambiental. En nuestro grupo, el SS fue también la asociación más frecuente, con un 29.5% (23 pacientes), y otros 12 pacientes tuvieron síndrome SICCA. En una cohorte del norte de Inglaterra, Watt et al.19 describieron 33 casos de SICCA, además de 40 casos de SS. La posibilidad de que el síndrome SICCA, asociado con PBC, sea una forma incompleta de SS o simplemente requiera de más tiempo para manifestarse completamente es aún desconocida. Esta asociación ha sido estudiada ya durante varias décadas y diversos autores han manifestado que es parte de un trastorno sistémico con una base fisiopatológica común, dado que la PBC y el SS comparten características clínicas comunes, como la predominancia en mujeres, el desarrollo promedio en la quinta década de vida y la afectación de células epiteliales14–16,23. El SS se caracteriza por la destrucción de tejido epitelial salival, glándulas lacrimales y otras glándulas exocrinas, lo que lleva a la ausencia de secreciones o a una cantidad mínima de secreción. En 1979, Strand y Talal observaron y documentaron las condiciones de diferentes glándulas exocrinas, acuñando el término «exocrinopatía autoinmune»24, el cual fue reemplazado por «epitelitis autoinmune» en 1994, indicando claramente la lesión de origen autoinmune25. Además, Granito et al.26 reportaron la coexistencia de anticuerpos SSa/Ro como marcadores de enfermedad histológica avanzada.
Algunas de las teorías que respaldan estos hechos surgen del concepto de que los anticuerpos séricos (anticuerpos antimitocondriales, anti-Ro para PBC y anti-La para SS) y sus receptores específicos están presentes en todas las células nucleadas27. Se piensa que hay un desencadenante ambiental para ambas condiciones (infecciones o xenobióticos) que induce la apoptosis de células epiteliales a niveles biliares y lacrimales. Además, estas células contribuyen al proceso autoinmune expresando citocinas, moléculas de adhesión y el complejo mayor de histocompatibilidad tipo ii28. Debido a que no existe un tratamiento específico para ninguna de las 2 enfermedades, se requiere de mayor investigación sobre los mecanismos inmunológicos y genéticos subyacentes para el desarrollo de un tratamiento específico, métodos de detección temprana y, quizás, la posibilidad de modificar la historia natural de ambas enfermedades.
El distiroidismo autoinmune es la segunda entidad más frecuentemente asociada con PBC. Varios grupos han descrito la concomitancia con la tiroiditis de Hashimoto y, con menor frecuencia, la enfermedad de Graves18,19. La frecuencia aproximada reportada en la literatura va del 12 al 29%9,10,18,22,28,29. En nuestro grupo, la segunda asociación más frecuente fue el perfil tiroideo anormal, con un 26.9% de los casos. Desafortunadamente se realizaron pruebas para anticuerpos antitiroideos en solo 10 pacientes, de los cuales 4 dieron positivo, representando el 9% de la población. Es probable que este valor hubiese sido mayor si se hubieran determinado los anticuerpos en todos los pacientes con un perfil tiroideo anormal y PBC.
El fenómeno de Raynaud fue el tercer hallazgo extrahepático autoinmune más frecuente en nuestra población, con un 14.1%. Esto fue muy similar al rango de frecuencia reportado por Floreani et al. y Mantaka et al.18,22. La frecuencia de asociación entre lupus eritematoso sistémico y PBC (2.5%) fue muy cercana a la reportada por Gershwin et al. en una población estadounidense (3%)21. La artritis reumatoide estuvo presente en un 7.7% de nuestra cohorte. En la literatura se reporta una frecuencia que varía del 1.8 al 10%. La frecuencia de esclerodermia asociada que se reporta en la literatura es variable18. La frecuencia más alta es la reportada por Floreani et al., con un 9.9%. En nuestro estudio, 4 pacientes (5.1%) presentaron esclerodermia, mientras que la variante CREST fue más frecuente, presentándose en 9 casos (11.4%).
Cada una de las siguientes enfermedades estuvo presente en un solo paciente: enfermedad celiaca, síndrome antifosfolipídico, colitis linfocítica y síndrome poliglandular autoinmune. En la literatura se describe una menor frecuencia de asociación con esas enfermedades18,28, aunque Volta et al. reportaron la presencia de enfermedad celiaca en el 4% (7/173) de los pacientes con PBC en su cohorte30. En nuestra cohorte no encontramos ningún caso de poli/dermatomiositis, a diferencia de lo reportado en el grupo asiático citado antes. Sin embargo, en nuestro caso encontramos 5 pacientes (6.4%) con vitiligo, enfermedad raramente descrita en asociación con PBC.
La alta frecuencia de asociaciones autoinmunes ha detonado la investigación de las bases genéticas que pueden tener un papel importante en la fisiopatología de la PBC, lo que posiblemente permitirá una identificación temprana de los pacientes con factores de riesgo y la detección temprana de estas enfermedades. Esto también permitiría identificar patrones familiares que resulten en la descripción de mutaciones específicas31. Sin embargo, hasta la fecha, la evidencia no es concluyente de forma que permita responder estas preguntas de manera provisional. A pesar de estas dificultades, es claro que la PBC tiene un componente genético y, en consecuencia, el interés en el estudio de familiares y de casos asociados con otras enfermedades autoinmunes ha surgido, y esperamos que esto nos lleve a descifrar las anormalidades genéticas que probablemente compartan. Un estudio reciente sobre la inmunogenética de PBC propuso que ciertas variantes descritas en los estudios de asociación del genoma completo están bajo escrutinio y aparentemente son comunes a diferentes enfermedades autoinmunes32.
A pesar de que no era el objetivo principal de nuestro estudio, detectamos una alta frecuencia de comorbilidades autoinmunes en familiares de primer grado, lo cual es un fenómeno descrito por otros autores con porcentajes similares (15%), lo que sin duda respalda la hipótesis de las bases genéticas de la PBC.
Nuestro estudio tiene la limitación de ser un estudio retrospectivo, al igual que haber estudiado una población cautiva de un hospital de tercer nivel con un alto número de pacientes de reumatología. En consecuencia, la prevalencia de autoanticuerpos y otras enfermedades podría ser mayor que en otras cohortes de pacientes con PBC. Es necesario realizar estudios prospectivos para evaluar la relación entre los resultados del presente estudio y el progreso, las complicaciones y la descompensación de PBC. A pesar de sus limitaciones, pensamos que nuestro estudio proporciona la mejor evidencia de asociaciones de enfermedades autoinmunes con PBC que ha sido reportada hasta la fecha en México.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónNo se recibió patrocinio de ningún tipo para llevar a cabo este artículo/estudio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Véase contenido relacionado en DOI: https://doi.org/10.1016/j.rgmx.2018.07.005, Reyes-Cabello EA, Montaño-Loza AJ. Colangitis biliar primaria y su asociación con otras enfermedades autoinmunes en una cohorte mexicana. Rev Gastroenterol Mex. 2019;84:1–3.